Наличие неоднородной печени и утолщение стенок сосудов у ребенка могут свидетельствовать о различных патологиях, таких как воспалительные процессы, накопление жира или даже аутоиммунные заболевания. Данные изменения требуют внимательного обследования, чтобы определить их причины и провести необходимое лечение.
Важно обратиться к специалисту, который сможет назначить дополнительные исследования, такие как УЗИ или анализы крови, для уточнения диагноза. Раннее выявление и своевременное лечение помогут избежать серьезных последствий и поддержать здоровье ребенка.
- У ребенка обнаружено утолщение стенок сосудов и неоднородная структура печени.
- Состояние может указывать на наличие воспалительных процессов или патологии печени.
- Необходимы дополнительные исследования для уточнения диагноза (УЗИ, анализы крови и др.).
- Важно учитывать возраст и общий статус ребенка при интерпретации результатов.
- Раннее выявление и лечение патологий печени критически важны для здоровья ребенка.
Наличие неоднородной печени и утолщение стенок сосудов у ребенка вызывает обоснованные опасения и требует комплексного подхода к диагностике и лечению. Эти изменения могут свидетельствовать о различных патологиях, в том числе о стеатозе, воспалительных заболеваниях печени или последствиях инфекций. Важно уделить внимание как клиническим проявлениям, так и результатам дополнительных исследований, чтобы понять природу этих изменений.
Наиболее распространенные причины, приводящие к подобным изменениям, могут включать метаболические нарушения, генетические заболевания или вирусные инфекции. Обязательно стоит провести дополнительные анализы, такие как ультразвуковое исследование, биохимический анализ крови и, при необходимости, магнитно-резонансную томографию. Эти методы помогут оценить состояние печени, а также выявить возможные осложнения, которые могут быть связаны с обнаруженными изменениями.
Кроме того, рекомендуется подключить мультидисциплинарный подход: участие гастроэнтеролога, педиатра и, если нужно, инфекциониста. Коррекция образа жизни, включая диету и физическую активность, будет важным аспектом в управлении состоянием ребенка. Только совместно принимаемые меры могут помочь в нормализации состояния печени и улучшении общего здоровья ребенка.
Жировая инфильтрация печени при ультразвуковом сканировании
Жировая инфильтрация печени проявляется накоплением жира в клетках печени (гепатоцитах), что приводит к повышению слышимости печеночной структуры и снижению проникновения ультразвуковых волн. Это может являться маркером изменений в печеночной ткани. У детей это может быть связано с ранними стадиями цирроза или нарушениями обмена веществ. Жировая инфильтрация может возникать также после химиотерапии и гормональной терапии, недоедания, ожирения, а также часто при муковисцидозе. Также условия обмена веществ, такие как тирозинемия, болезнь Вильсона и гликогеноз типа I, могут вызывать жировую дистрофию печени.
На УЗИ жировую инфильтрацию можно заподозрить при обнаружении крупного гиперэхогенного очага в печени с нестандартными стенками вен портальной системы. При этом может наблюдаться потеря контрастности между печенью и правой почкой. Если есть подозрения на жировую инфильтрацию у ребенка, можно использовать датчики с низкой частотой для более точного определения.
Явления жировой инфильтрации являются переменными, зависят от количества жира. Гликогеновая болезнь, состояние, при котором гликоген хранится в печени, нередко встречаются у детей. Она производит к появлению больших, гиперэхогенных образований в печени на ультразвуковом сканировании. У этих больных, в частности, надо искать I тип аденомы, т. е. круглые гипоэхогенные очаги различных размеров,
При обследовании почек у детей на УЗИ их размеры также должны учитываться, поскольку они могут быть увеличены, хотя на первый взгляд нормальны. Например, при тирозинемии может наблюдаться нефрокальциноз. Жировая инфильтрация может также иметь очаговый характер, распределяясь по печени, и иногда быть ошибочно принята за опухоль.
Цирроз представляет собой конечную стадию и множество заболеваний печени, определяясь как обширный фиброз с регенерацией узелков. Этот недуг может развиваться как реакция печени на серьезные повреждения.
Это могут быть вторичные по отношению к гепатоцеллюлярной системе болезни или хроническая непроходимость желчных путей (билиарный цирроз). Основные эффекты от цирроза заключаются в снижении функция печени и появлении портальной гипертензии со спленомегалией, варикоз вен пищевода и желудка и асцит. В последствии также может развиваться гепатоцеллюлярная карцинома. Дети с компенсированным циррозом печени зачастую бывают бессимптомными, если функция печени является адекватной.
На начальных этапах ультразвуковое исследование при острых состояниях может демонстрировать следующие симптомы, на этом этапе может наблюдаться увеличение печени и ее гиперэхогенность. Позже фиброз становится заметным, что приводит к повышению эхогенности, однако текстура печени становится грубее. Фиброз обычно локализуется в печени и не вызывает таких изменений в затухании луча, как жировая инфильтрация.
Со временем печень уменьшается, наблюдается компенсаторная гипертрофия других долей, особенно часто это касается левой и хвостатой доли. Края печени становятся неровными, а паренхима — неоднородной из-за возможных гипоэхогенных зон регенеративных узелков. Когда печень принимает жесткую и аномальную форму, сосуды в воротах на входе и выходе также претерпевают изменения.
Основные причины цирроза и хронических заболеваний печени у детей (первичные):
- Хронический гепатит (после вирусного гепатита В, С)
- Аутоиммунный гепатит
- Наркотическая зависимость
- Воспалительные заболевания кишечника
- Первичный склерозирующий холангит или язвенный колит
- Врожденные формы заболеваний
- Муковисцидоз
- Болезнь Вильсона (накопление меди в печени)
- Тирозинемия
- Дефицит Альфа-1-антитрипсина
- Врожденный фиброз печени
- Печеночные заболевания новорожденных
- Аномалии желчных протоков, такие как синдром Кароли.
Портальная гипертензия на УЗИ у детей
Кровь из портальной системы не может войти или выйти из печени. Это может быть связано с надпеченочных, внутрипеченочных или подпеченочных причин. Эффект от этого давления в портальной венозной системе создает противодавление на селезенку. Кроме того, поскольку кровь не может пройти через печень к сердцу, обратное давление приводит к открытию коллатеральных сосудов.
Увеличение портального давления в конечном итоге приводит к образованию варикозов и спленомегалии. Визуаляция диагностики при этом фокусируется на выявлении спленомегалии и варикозного расширения вен, то есть коллатерального кровообращения. Асцит также может присутствовать. УЗИ органов брюшной полости всегда является первым исследованием, которое может предоставить множество информации о состоянии портальной системы.
- Надпеченочная форма. Непроходимость портальных вен — одна из самых распространенных причин среди детей. У новорожденных это может быть либо идиопатическое, либо вызвано катетеризацией пупочной вены. Инфекция в области пупка может попасть в портальную систему и вызвать тромбоз. Это все может привести к непроходимости воротной вены.
- Внутрипеченочная форма. Обструкция воротной вены внутри печени чаще всего возникает на фоне цирроза, связанного с желчевыводящими путями, такими как билиарная атрезия, или при наследственных заболеваниях, таких как тирозинемия.
- Подпеченочная форма. Эта форма связана с состояниями, влияющими на печеночные вены или непарные вены, как, например, веноокклюзивная болезнь или синдром Бадда-Киари.
Ожидаемый результат УЗИ будет зависеть от места локализации сосудистых непроходимостей. Необходима тщательная оценка воротной вены, что порой бывает сложным. Часто сложно выявить надпеченочные причины, и порой вместо этого может быть выявлена кавернозная ангиома воротной вены (появление множества мелких портальных сосудов вместо одного основного). Текстура паренхимы печени должна подвергаться тщательной оценке, а печеночные и непарные вены всегда должны наблюдаться и комментироваться. Если было обнаружено цирроз, необходимо проанализировать многие причины, связанные с изменениями в желчевыводящих протоках, как упоминалось ранее.
Гепатит, жировая дистрофия
Гепатит и гепатоз печени имеют схожие эхографические признаки. На исследовании печень имеет однородную структуру, сосуды и желчные протоки хорошо просматриваются. При надавливании на орган с помощью датчика пациент испытывает обострение болевых ощущений, но значительных деформаций не наблюдается.

Процесс анализа состояния печени сталкивается с трудностями из-за ее анатомического положения — большая часть органа закрыта ребрами.
Существует ряд признаков, которые могут сигнализировать о наличии воспалительных процессов или жировой инфильтрации:
- печень демонстрирует уплотнение и увеличение размеров, ее капсула становится напряженной;
- при хроническом гепатите наблюдается равномерное воспаление паренхимы с уплотнением;
- в острой фазе воспаления могут образовываться участки с повышенной плотностью;
- в случае гепатоза регистрируется равномерное увеличение и уплотнение органа, края которого сглаживаются.
Для уточнения диагноза назначают исследование поджелудочной железы, желудка и кишечника. Также следует ориентироваться на показатели анализов крови. При подозрении на гепатит проводят дополнительные серологические исследования для исключения вирусного происхождения.
Цирроз печени
Изменения в структуре печени становятся зависимыми от стадии цирроза. На начальном этапе орган увеличивается из-за воспалительных процессов и появления регенерационных очагов. На конечной стадии цирроза наблюдается уменьшение размера печени и ее сморщивание, что является знаком полного нарушения функций органа. Также может происходить значительное увеличение селезенки.
На УЗИ цирроза печени можно выявить следующие характерные изменения:
- негомогенная структура, где присутствуют как участки с повышенной плотностью (участки фиброзной ткани), так и области с пониженной плотностью (остатки нормальной ткани);
- сглаженные края органа;
- образование бугристости на капсуле;
- изменения в кровоснабжении, включая утолщение стенок воротной вены и увеличение кровенаполнения сосудов портального тракта.
СПРАВКА! Для выявления причин цирроза печени проводятся дополнительные исследования. Эта патология развивается постепенно, проходя через несколько этапов, и часто становится следствием запоздалого лечения гепатита.
Введение
Заболевания печени нередко проявляются неспецифическими жалобами и в ряде случаев выявляются случайно. Это относится, прежде всего, к детям, у которых доля врожденной патологии выше, чем у взрослых. Резервные возможности печени высоки, поэтому задача врача — выявить патологию, прежде чем она станет клинически значимой.
Существует известная фраза, в которой УЗИ сравнивают с волшебным фонариком, освещающим тёмную комнату и позволяющим увидеть ее содержимое. УЗИ позволяет наблюдать «живую анатомию» органа, что дает возможность точно диагностировать наличие очагового поражения печени или объективно оценить динамику диффузных процессов.
Правая и левая доли печени разделены бороздой, расположенной от дна желчного пузыря до нижней полой вены. Каждая доля включает четыре сегмента: в левой доле — первые четыре, в правой — с V по VIII. Сегменты выделяются по ветвям воротной вены, проходящим в их центре и печеночной вены на периферии. Первый сегмент (рис. 1) известен как хвостатая доля (доля Шпигеля).
Рис. 1. Сегментарное строение печени.

а) Вид с диафрагмальной поверхности.

б) Вид с абдоминальной поверхности.
Ветви воротной вены отходят в форме, напоминающей две лежащие на боку буквы «Н», одна из которых снабжает левую долю (сегменты I-IV), другая — правую (сегменты V-VIII). «Н» левой доли лучше всего визуализируется при косом субксифоидальном доступе (рис. 2). К этой лежащей на боку «Н» прикрепляются серповидная и венозная (малый сальник = печеночно-желудочная связка) связки.
Венозная связка представляет собой фиброзный остаток венозного протока, который у плода осуществляет отвод крови из левой пупочной в нижнюю полую вену. Венозная связка разделяет I сегмент от II, а серповидная связка — III от IV. I сегмент (хвостатая доля печени) располагается позади нижней полой вены, сбоку от венозной связки и впереди левой ветви воротной вены.
Hарактерной чертой I сегмента является кровоснабжение как правой, так и левой ветвями воротной вены (из-за небольшого диаметра их сложно визуализировать при УЗИ), а дренаж осуществляется непосредственно в нижнюю полую вену, минуя три крупных печеночных вены. Портальная вена, снабжающая II сегмент, является продолжением левой ветви воротной вены и образует нижнюю «палочку», которая горизонтально соединяется с «Н». Ветви, идущие к сегментам III и IV, образуют другую горизонтальную линию. Сегменты II и III расположены слева от венозной и серповидной связок, в то время как сегмент IV, квадратная доля, находится справа от серповидной связки и отделен от I сегмента левой ветвью воротной вены [1].
Рис. 2. Схематическое изображение сегментарных ветвей воротной вены левой и правой долей печени.

а) Левая доля печени.

б) Правая доля печени.
Правая часть воротной вены и ее ветвление к сегментам можно визуализировать при сагиттальном или косом среднеаксиллярном межреберном доступе. У детей и худощавых пациентов иногда возможен доступ с субкостального уровня. Правая ветвь воротной вены располагается под углом вперед или вертикально.
Ветви правой доли воротной вены, направляющиеся к сегментам, также формируют фигуру расположенной на боку буквы «Н» (рис. 2). Перемычку между ножками буквы «Н» образует правая ветвь воротной вены, ветви к сегментам V и VIII — верхнюю ножку, ветви к VI и VII сегментам расположены косо. Поэтому для визуализации VI сегмента датчик надо направлять в сторону правой почки.
Средняя печеночная вена отделяет V и VIII сегменты от IV, а правая — V и VIII от VI и VII. V сегмент находится ближе к желчному пузырю. Правая ветвь воротной вены служит границей между V и VIII сегментами. Сегмент VIII отделяется от VII правой печеночной веной и от IV — средней печеночной веной. VI и VII сегменты располагаются между V и VIII и разделяются правой печеночной веной.
VI сегмент прилегает к почке, его латеральная граница — грудная клетка. VII сегмент отделен от VIII правой печеночной веной и примыкает латерально к ребрам, внизу — к куполу диафрагмы.
Печеночные вены при косом субксифоидальном коронарном доступе напоминают букву «W», располагающуюся своим основанием на нижней полой вене. Левая печеночная вена является границей между II и III сегментами, средняя отграничивает IV сегмент от V и VIII, правая — V и VIII сегменты от VI и VII. При косом субксифоидальном доступе хорошо визуализируется правая печеночная вена, что позволяет отграничить поверхностный V сегмент от глубокого VIII.
Для полноценного УЗИ необходимо тщательно визуализировать ветви воротной вены, их сегментарные ответвления и печеночные вены. Это позволяет выявить не только очаговые поражения печени, но и обнаружить тромбозы, компрессии сосудов объемными образованиями или ростом опухолей в них. Допплеровское исследование завершает диагностический процесс, выявляя наличие и направление кровотока в сосудах. Рядом с сосудистым пучком (печеночная артерия и воротные вены) располагаются желчные ходы, которые становятся очевидными при блокировании оттока желчи [2].
Клинические проблемы
Желтуха у новорожденных может быть результатом различных паренхиматозных процессов, таких как обструктивные, гемолитические или септические состояния.
Установить диагноз необходимо как можно раньше. Если лечение обструкции желчевыводящих путей или метаболических расстройств не начнется в течение следующих двух месяцев после рождения, это может привести к фатальному циррозу печени. Эхографическое исследование — это ключевой метод диагностики причин гипербилирубинемии у новорожденных.
Методика позволяет ускорить дифференциальную диагностику внутри- и внепеченочной обструкции желчных протоков, включая кисты холедоха, спонтанную перфорацию желчного протока, атрезию внутрипеченочных ходов. Другие причины обструкции желчевыводящей системы (камни, опухоли, врожденный стеноз общего желчного протока) в периоде новорожденности встречаются редко. Внутрипеченочные нарушения могут быть при внутрипеченочной атрезии желчных ходов, редко — при развитии фиброзной ткани вокруг желчных ходов за счет гомозиготной мутации гена циррина CIRH1A на хромосоме 16q22. Кроме того, желтуха новорожденного может быть гепатоцеллюлярной (гепатиты вирусные, бактериальные, грибковые, паразитарные) или метаболической (непереносимость фруктозы, дефицит α1-антитрипсина, муковисцидоз). С холестазом протекают гемолиз, сердечная недостаточность, шок, сепсис, волчанка новорожденных [3, 4].

УЗИ печени. Классификация структурных изменений печени при ультразвуковом исследовании. Лекция для врачей

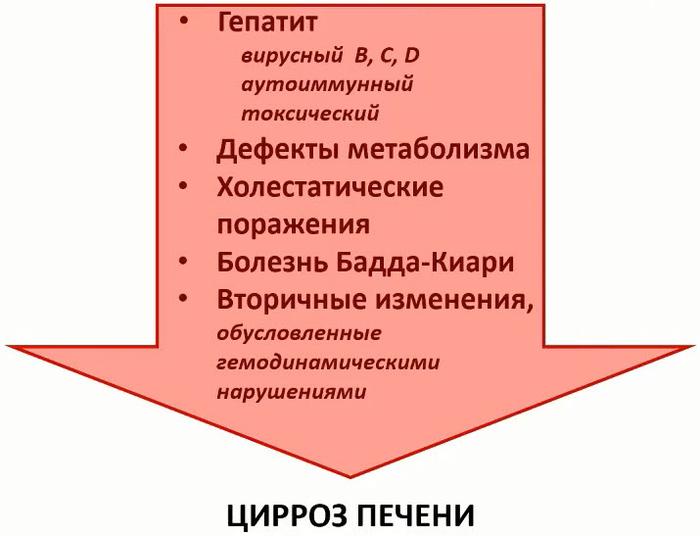
- Печень реагирует монотонно развитием фиброза на любое токсическое воздействие:
- Нарушения обмена веществ жиров (стеатоз: диабетический, неалкогольный, алкогольный)
- Нарушения обмена меди и железа
- Воспалительные процессы, влияющие на гомеостаз печени и нарушающие кровоток через орган
- Вирусные и бактериальные инфекции, паразитарные заболевания (шистосомоз), поражающие печень
- Разнообразные химические вещества и препараты (включая алкоголь, метотрексат, метилдопу, амиодарон, НПВС, статинов и др.)
- Нарушения оттока желчи по внутрипеченочным и внепеченочным путям
- Проблемы с печеночным кровообращением: хроническая сердечная недостаточность, синдром Бадда-Киари, эндофлебит печеночных и портальных вен
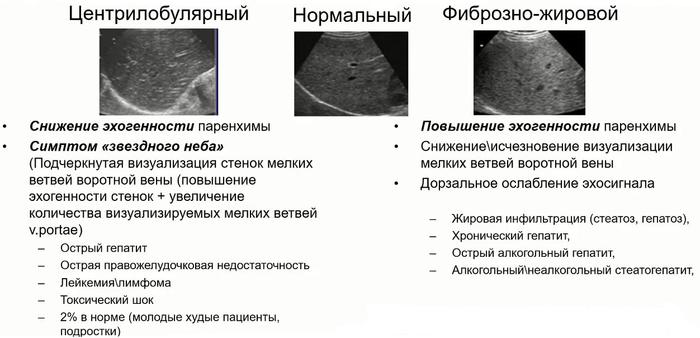
- Типы эхоструктуры паренхимы печени:
- Нормальная
- Центрилобулярная
- Фиброзно-жировая

- Центрилобулярный тип эхоструктуры паренхимы печени
- Снижение эхогенности паренхимы
- Симптом «звёздного неба» (подсветка мелких ветвей воротной вены (увеличение эхогенности стенок) и увеличение видимых мелких ветвей v.portae)
- Острый гепатит
- Острая правожелудочковая недостаточность
- Лейкемия/лимфома
- Токсический шок — 2% в норме (обычно у молодых пациентов с низким весом, особенно подростков)

- Нарушения портально-печеночной гемодинамики при симптоме «звёздного неба»
- Нарушения печеночного сосудистого индекса подтверждают аномальный характер симптома «звёздного неба»

- Фиброзно-жировой тип эхоструктуры паренхимы печени
- Увеличение эхогенности паренхимы (по сравнению с корковым веществом почки)
- Снижение/исчезновение визуализации мелких ветвей воротной вены
- Дорзальное ослабление звукового сигнала
- жировая инфильтрация (стеатоз, гепатоз)
- хронический гепатит
- острый алкогольный гепатит
- алкогольный и неалкогольный стеатогепатит
- цирроз печени
- Виды эхоструктуры паренхимы печени (сравнительный анализ)
- Фиброзно-жировая структура эхоструктуры паренхимы печени
- Однородная эхоструктура:
- жировая инвазия

- Фиброзно-жировая структура эхоструктуры паренхимы печени
- Неоднородная эхоструктура:
- цирроз печени
- Жировой гепатоз (другие названия: стеатоз печени, жировая инвазия печени)
- Симптомы жировой инвазии печени на эхографии
- Ослабление эхосигнала в задней части
- Увеличение размеров печени
- Трудности или невозможность увидеть сосуды печени
- Диффузно однородная эхоструктура

- Степень выраженности жировой инвазии
- Степень 1. Легкое повышение эхогенности с нормальным отображением диафрагмы и мелких сосудов печени

- Степень 2. Умеренное повышение эхогенности с затруднением визуализации диафрагмы и мелких сосудов печени

- Степень 3. Значительное повышение эхогенности с полной невозможностью визуализации диафрагмы и мелких печеночных сосудов (гепатоз)

- Жировой гепатоз
- Однородное повышение эхогенности
- Однородная структура паренхимы
- Невозможность увидеть воротную и печеночные вены
- Выраженное затухание эхосигнала в задней части (частичное изображение диафрагмы)
- Пациент с жировым гепатозом, 35 лет. Протокол исследования жирового гепатоза
- Размеры печени увеличены. Правая доля: косой вертикальный размер составляет 166 мм. Левая доля: кранио-каудальный размер — 109 мм, толщина — 87 мм. Контуры четкие и ровные. Эхогенность диффузно повышена. Эхоструктура однородная. Углы печени округлые. Сосудистая структура бедна из-за невозможности визуализировать мелкие ветви воротной вены. Внутрипеченочные протоки не расширены. Патологических объемных образований не выявлено.
Опыт других людей
Анна, 34 года, мама двоих детей: «Когда нашему старшему сыну поставили диагноз с утолщением стенок сосудов и неоднородной печенью, мы были в шоке. Я сразу начала изучать, что это может означать. Обратилась ко всем возможным врачам, собирала анализы, пыталась понять, какие могут быть причины. В итоге нам назначили специальную диету и добавили медикаменты. Я старалась быть осторожной, но иногда об этом диагнозе всё равно думала с ужасом. Надеюсь, что скоро все станет на свои места.»
Дмитрий, 40 лет, отец: «Моему сыну в возрасте 10 лет сделали УЗИ, и врачи обнаружили неоднородную печень и утолщение стенок сосудов. Первые мысли были о самом худшем. Мы с женой просто сидели в растерянности и не знали, что делать. Врач объяснил, что это может быть связано не только с заболеванием, но и с наследственностью. Мы начали вести более здоровый образ жизни, больше времени проводим на свежем воздухе, стараемся правильно питаться. И, конечно, регулярно ходим на обследования.»
Мария, 27 лет, молодая мама: «У нашей дочери на плановом УЗИ обнаружили изменения в печени — утолщение стенок сосудов и неоднородность. Я была в панике, и в первое время не знала, как себя вести. Каждый день искала информацию в интернете, спрашивала у знакомых. Врач успокоил нас, сказав, что иногда такие вещи временные и могут быть связаны с инфекциями, которые уже прошли. Мы следим за её состоянием и сделали все необходимые анализы. Очень надеюсь, что всё будет хорошо и всё это скоро забудется.»
Вопросы по теме
Как печень влияет на общее состояние здоровья ребенка при наличии утолщения стенок сосудов?
Утолщение стенок сосудов может указывать на имеющиеся проблемы с кровообращением и обменом веществ. Печень играет ключевую роль в фильтрации токсинов и выработке необходимых веществ для организма. Если печень не функционирует должным образом, это может привести к накоплению вредных веществ и ухудшению состояния здоровья. Важно следить за состоянием печени и регулярно проводить медицинские обследования, чтобы предотвратить возможные осложнения.
Какие возможные причины утолщения стенок сосудов у детей и как это связано с состоянием печени?
Причины утолщения стенок сосудов у детей могут быть разнообразными: это может быть наследственная предрасположенность, нарушение обмена веществ, а также влияние факторов внешней среды. Печень может быть затронута в этом процессе из-за своего значения в метаболизме. Например, при ожирении или диабете печень работает на пределе своих возможностей, что может привести к изменениям в её структуре и, как следствие, к утолщению сосудов. Важно выяснить первопричину и обеспечить комплексный подход к лечению.
Каковы методы диагностики и лечения утолщения стенок сосудов у детей с проблемами печени?
Для диагностики применяются УЗИ печени, анализы крови и, в некоторых случаях, магнитно-резонансная томография. Лечение может включать коррекцию питания, физическую активность и медикаментозную терапию. Важно работать в команде с педиатром и другими специалистами для разработки индивидуального плана лечения, который будет направлен как на восстановление функции печени, так и на коррекцию состояния сосудов.