Плевральные наслоения в легких у мужчин обозначают наличие жидкости или других аномальных образований в плевральной полости, которая окружает легкие. Это может быть связано с различными заболеваниями, такими как пневмония, туберкулез, опухоли или травмы. Плеврит, инфекции или воспалительные процессы могут привести к накоплению экссудата или транссудата, что часто сопровождается одышкой и болевыми ощущениями в грудной клетке.
Важно провести медицинское обследование для определения причины плевральных наслоений и выбора соответствующего лечения. В зависимости от ситуации, может потребоваться дренирование жидкости, лечение основной патологии или наблюдение за состоянием пациента. Обращение к врачу позволит избежать осложнений и улучшить качество жизни.
- Определение: Плевральные наслоения – это скопления жидкости или других веществ в плевральной полости легких.
- Причины возникновения: Могут включать инфекции, травмы, опухоли или воспалительные процессы.
- Симптомы: Часто проявляются одышкой, болью в грудной клетке и общим ухудшением состояния.
- Диагностика: Включает рентгенографию, УЗИ и КТ грудной клетки для определения объема и природы наслоений.
- Лечение: Может варьироваться от наблюдения до дренирования или хирургического вмешательства в зависимости от причины.
Плеврит
Плеврит представляет собой воспалительный процесс, поражающий серозные оболочки, которые об envelop легкие снаружи. В большинстве случаев это состояние возникает как осложнение при различных патологиях органов дыхания, а также сердечно-сосудистой и онкологической систем. В качестве самостоятельного заболевания плеврит является редкостью.
В статистике отмечается, что эта болезнь чаще встречается у мужчин, так как они менее склонны обращаться к врачам, часто имеют привычку злоупотреблять алкоголем, курить и могут перенести туберкулез. Женщины, наоборот, обращаются к медработникам более активно, что зачастую приводит к более благоприятному прогнозу. У пожилых пациентов плеврит обычно связан с хроническими заболеваниями сердца, постинфарктными состояниями или метастазами рака. У таких пациентов наблюдается тяжелое течение болезни, быстрое развитие дыхательной и сердечной недостаточности, серьезные осложнения и длительное лечение.
- Инфекционные типы. Эти формы зависят от возбудителя: могут быть пневмококковыми, эхинококковыми, стафилококковыми, туберкулезными и другими.
- Неинфекционные плевриты. Позволяют выделить такие первичные патологии, как рак легких, ревматизм, травмы грудной клетки и прочее.
- Идиопатические. Для этих случаев причина развития остается неизвестной.
В зависимости от характера и объема экссудата (выпота) плевриты классифицируются следующим образом:
- Экссудативные — с серозными, серозно-фибринозными, гнойными, гнилостными, геморрагическими или смешанными выпотами и т.п.
- Фибринозные — сухие, без выделения экссудата.
- острые;
- подострые;
- хронические.
По локализации выпота и распространенности процесса:
- диффузные или свободные;
- ограниченные или осумкованные.
По месту расположения воспалительного процесса:
- односторонние, чаще наблюдаются при пневмонии;
- двухсторонние.
Симптомы плеврита
Даже в случае диагноза «плеврит» симптомы могут проявляться по-разному у разных пациентов. Это определяется этиологией заболевания, локализацией воспалительного процесса и его формой.
Тем не менее, можно выделить несколько общих клинических признаков:
- острые боли в области груди, заставляющие больного принимать лежачее положение на стороне поражения (симптом Рубинштейна);
- поверхностное дыхание;
- усиление болей при кашле, чихании или резких движениях;
- уменьшение болевого синдрома при переходе от сухого плеврита к экссудативному;
- рефлекторный кашель без мокроты.
С прогрессированием болезни нарастает одышка, ухудшаются симптомы сердечно-сосудистой недостаточности, возникают признаки интоксикации, общая слабость и ночная гипергидрозия. Функциональная ёмкость легких идет на спад, пораженная сторона слегка выпячивается, межреберья становятся более плоскими, наблюдаются признаки смещения средостения. Дыхательные шумы на стороне поражения ослаблены, слышен характерный шум трения плевры, над участком воспаления возникает притупление перкуторного звука.
Если плеврит диагностирован при коронавирусе, к общим признакам добавляются температура, головная боль, миалгия и общее недомогание.
У детей симптомы плеврита проявляются более интенсивно. Наиболее часто встречается левостороннее воспаление плевры ревматической природы.
Плевральные наслоения в легких у мужчин могут быть результатом различных патологических процессов, включая воспаление или инфекцию. Эти образования представляют собой скопление жидкости или клеточных структур в плевральной полости, что может обнаруживаться при проведении рентгенографии или ультразвукового исследования. Важно понимать, что симптомы могут варьироваться, и иногда наслоения могут быть бессимптомными, что затрудняет диагностику на ранних стадиях.
Чаще всего плевральные наслоения связаны с такими заболеваниями, как пневмония, рак легких или туберкулез. Воспалительные процессы в легких могут привести к образованию экссудата или транссудата, что, в свою очередь, создает условия для появления наслоений. Мужчинам особенно важно обращаться к врачу, если они замечают симптомы, такие как кашель, одышка или боли в грудной клетке, так как запущенные случаи могут привести к серьезным осложнениям.
Лечение плевральных наслоений зависит от предварительной диагностики и основного заболевания, вызвавшего их появление. Возможно применение как консервативных методов, таких как антибиотики или противовоспалительные средства, так и более инвазивных процедур, например, торакоцентеза для удаления жидкости. Я, как специалист, настоятельно рекомендую соблюдать регулярные обследования и проходить профилактические осмотры, так как раннее выявление подобных состояний существенно увеличивает шансы на успешное выздоровление.
Причины возникновения болезни
Плеврит чаще всего является следствием заболеваний, затрагивающих легкие или другие органы (не обязательно только респираторную систему).
Плеврит может быть как инфекционным, так и неинфекционным. Инфекционные формы плеврита могут вызываться:
- туберкулезом;
- кандидозом;
- сифилисом;
- пневмококковыми или стафилококковыми инфекциями;
- амебиазом;
- брюшным тифом;
- травмами грудной клетки.
Неинфекционные причины плеврита могут включать:
- инфаркт легкого;
- инфаркт миокарда;
- злокачественные опухоли и их метастазы;
- ревматоидный артрит;
- ревматизм;
- лейкоз;
- панкреатит.
Возможные осложнения
Плеврит требует незамедлительного и длительного лечения. Игнорирование заболевания может привести к образованию спаек в плевре, утолщению оболочек и развитию дыхательной недостаточности. Это состояние крайне опасно и сложно для жизни. Чтобы избежать серьезных последствий, при первых симптомах нужно сразу же обращаться к врачу.
Если у взрослого человека начинают проявляться симптомы плеврита, он должен как можно скорее обратиться к врачу. Это заболевание не исчезает само по себе, и любое промедление может привести к тяжелым последствиям. В случае появления признаков плеврита следует позвонить в медицинское учреждение и записаться на прием к специалисту.
Пациенты, испытывающие выраженные боли и имеющие затруднения с передвижением, должны ложиться на здоровую сторону, стараясь максимально ограничить движения грудной клетки. Это позволит уменьшить болевые ощущения.
Виды плеврита
Классификация плевритов осуществляется в зависимости от характера течения и продолжительности заболевания.
- Острый: воспалительный процесс проявляется ярко выраженными симптомами и продолжается 4-6 недель. Лечение может закончиться выздоровлением или переходом в хроническую форму.
- Подострый: вялотекущий процесс длится от 6 недель до полугода.
- Хронический: заболевание продолжается более 6 месяцев и способно вызвать структурные изменения в органах.
Диагностика плеврита
Предположить диагноз можно по симптомам — асимметрии грудной клетки и отставании пораженной стороны на вдохе. Чтобы диагностировать заболевание назначают лабораторные и инструментальные методы обследования:
- рентгенография грудной клетки;
- компьютерная томография легких;
- торакоцентез — пункция плевральной полости с бактериологическим и цитологическим анализом полученной жидкости;
- клинический и биохимический анализ крови;
- ультразвуковое исследование сердца и плевральной полости;
- анализ мокроты на выявление возбудителей;
- торакоскопия — обследование плевральной полости с помощью эндоскопа;
- электрокардиография.
Плеврит — лечение
Лечение плеврита в первую очередь зависит от причин, вызвавших накопление жидкости. После этого назначаются процедуры для облегчения или контроля основного заболевания. Однако в первую очередь, при подтвержденном наличии жидкости в плевральной полости, важно произвести дренирование и очистку пространства между мембранами.
Обычно для этого используется игла и дренаж. Пациентам также рекомендуется находиться на здоровой стороне с валиком под грудью. В некоторых случаях дыхательные упражнения могут значительно облегчить состояние.
Часто для лечения плеврита требуется использование антибактериальных препаратов. Если в жидкости обнаружены бактерии, то назначается целенаправленное лечение, при котором лекарство вводится непосредственно в плевральную полость, минуя общий кровоток. Этот метод не только более эффективен, но и безопаснее для пациента.
Диагностика
Диагноз плеврит ставится на основании осмотра и исследовательских методов.
В процессе медицинского обследования врач, используя стетоскоп, может обнаружить трение плевральных листков. Этот звук известен как шум трения плевры.
Лабораторные и инструментальные методы диагностики включают:
- Общий и биохимический анализ крови. Эти анализы позволяют оценить воспалительные показатели и маркеры аутоиммунных заболеваний.
- Рентгенологическое исследование грудной клетки. На снимках оценивается состояние легочной ткани и определяется наличие жидкости в плевральной полости.
- Компьютерная томография. Данный метод создает изображения поперечного среза анатомических структур грудной полости, основываясь на серии рентгеновских снимков. КТ предоставляет высокоинформативные результаты для диагностики плеврита.
- Ультразвуковое исследование. УЗИ является дополнением к другим методам визуализации и помогает выявить даже небольшие объемы жидкости в плевральной полости.
В некоторых случаях врач может проводить инвазивные диагностические процедуры, которые включают:
- Торакоцентез. Данная процедура предполагает введение специальной иглы между ребрами под ультразвуковым контролем для удаления патологической жидкости из плевральной полости с целью дальнейшего лабораторного анализа и улучшения дыхания.
- Торакоскопия. В случае подозрения на туберкулез или онкологический процесс, выполняется тораскоскопия. Во время этой процедуры через небольшое отверстие в грудной стенке вводится камера для детального осмотра, а при необходимости берется биопсия подозрительного участка для гистологического анализа.
Лечение
Лечение плеврита направлено на облегчение болевого синдрома и устранение обстоятельств, вызвавших воспалительный процесс. Своевременное медицинское вмешательство способствует скорейшему выздоровлению без возникновения осложнений.
Консервативная терапия может включать:
- Антибактериальные средства для лечения подтвержденной бактериальной пневмонии.
- Нестероидные противовоспалительные препараты, доступные без рецепта. Врач может также назначить стероидные средства для облегчения сильной боли.
Для удаления выпота из плевральной полости, который образуется в результате выраженного воспаления, требуется дренирование путем введения специальной иглы или трубки в разрез, выполненный в стенке грудной клетки.
Дренаж производится под местной или общей анестезией.
Почему возникает плеврит?
Основные факторы, способствующие развитию болезни — это воспаления и инфекции в организме. Воспалительные изменениями, приводящие к плевриту, могут быть вызваны:
- ревматоидным артритом;
- артериитом;
- ревматизмом;
- болезнью Либмана-Сакса;
- склеродермией;
- эмболией легочной артерии;
- отеком или инфарктом легкого;
- метастазами в плевральной области;
- мезотелиомой;
- лимфомой;
- лейкозом;
- геморрагическим диатезом;
- раком яичников;
- раком молочной железы;
- острым панкреатитом.
Инфекционные источники плеврита включают:
- сифилис;
- туберкулез;
- паразитарные инфекции;
- брюшной тиф и другие серьезные инфекции;
- микробные агенты;
- стафилококки, пневмококки, кишечная палочка и другие;
- грипп, вирус герпеса и иные вирусные инфекции;
- кандидоз и различные грибковые инфекции;
- попадание микробов в открытые раны.
Виды и симптомы

Специалисты классифицируют плеврит, основываясь на его клинических проявлениях.
Симптоматика, свидетельствующая о начале плеврального воспаления. При этом инфекция в легких отсутствует. Данное патологическое состояние возникает из-за активизации лимфатической и сосудистой систем, наряду с аллергическими реакциями. Увеличение проницаемости сосудов приводит к тому, что в полость плевры попадают различные жидкости, включая фибриновые молекулы, образующиеся в области поражения и раскидывающиеся по серозной оболочке легких.
В серозной оболочке накапливаются экссудативные жидкости, что вызывает тяжелые интоксикационные реакции в организме. Без соответствующего лечения подобное состояние может закончиться летальным исходом. Гнойная форма заболевания появляется при повреждении плевры, а В случаях разрыва абсцесса легкого. Воспаление плевральных листков может быть вызвано истощением организма и снижением иммунной защиты.
- Выпотной (экссудативный)
Это стадия, следующая после сухого плеврита. Воспаление продолжает прогрессировать, и сферы поражения увеличиваются. Ферменты становятся менее активными в расщеплении фибрина, что приводит к образованию кармана в плевре, где накапливается гнойная жидкость. Из-за ухудшения оттока лимфы объем внутрипреврального выпота возрастает.
Накопление выпота сжимает нижние части легкого, что значительно уменьшает жизненно необходимую объем легочной ткани. Также экссудат уменьшает трение между плевральными листками, благодаря чему болевые ощущения становятся менее выраженными. В некоторых случаях возникает легочная недостаточность, что ставит жизнь пациента под угрозу.
Эта форма заболевания распространена и отличается хроническим течением, сопровождающимся системным отравлением организма и повреждением самих легких (в некоторых случаях — других органов). В экссудатах часто содержится большое количество лимфоцитов. Иногда болезнь сопровождается фибринозной формой, при этом в очаге поражения имеется гной характерной консистенции.
Разделение относительно, так как некоторые виды плеврита часто выделяются специалистами как формы одного воспалительного процесса. Начальная стадия — сухой плеврит, после чего начинает прогрессировать дальнейшая реакция организма.
Клинические признаки заболевания различаются в зависимости от степени влажного и сухого плевритов.
- Экссудативный плеврит
- Чувство слабости, быстрая утомляемость, незначительное повышение температуры;
- Болезненные ощущения в грудной клетке, затрудненное дыхание; температура начинает подниматься.
Острая форма плеврита, связанная с туберкулезом, имеет последовательность следующих стадий:
- Межреберные пространства могут сглаживаться или, наоборот, выпячиваться. Органы грудной клетки из-за влияния плевральной жидкости сдвигаются в бок.
- Яркие симптомы, такие как шум трения плевры и повышенная температура, становятся менее выраженными. Пропадает боль в грудной клетке и одышка. Анализ крови показывает нормальное количество лейкоцитов.
- Скопление плевральной жидкости может наблюдаться над зонах диафрагмы или между долями легкого и не фиксируется на вертикальном рентгеновском снимке. Поэтому исследование лучше проводить в боковом положении: жидкость смещается в свободные места.
Сухой плеврит
- Болезненные ощущения в области груди или локализованные;
- Общее недомогание;
- Сухой кашель;
- Незначительное повышение температуры;
- Боль усиливается при глубоких вдохах и при пальпации.
Острые проявления болезни отмечаются плевральным шумом, который можно услышать с помощью стетоскопа или во время кашля. Эффективное лечение сухого плеврита позволяет предотвратить развитие осложнений.
Такие гнойные формы, как пневмоторакс и плевральная эмпиема, могут развиваться в остром процессе под влиянием туберкулезной палочки и других инфекций. Гной проникает в плевральную полость и начинает там накапливаться.
Если эмпиема не вызвана туберкулезом, то прогноз лечения обычно благоприятный; однако неверные методы лечения могут повлечь за собой осложнения, включая остановку дыхания и гнойное заражение. Туберкулезный плеврит протекает довольно тяжело, часто переходя в хроническое состояние, сопровождающееся потерей веса, затруднением дыхания, ознобами и приступами сильного кашля. Нарушается обмен веществ в внутренних органах.
Виды плеврита
Существует различие между фибринозным плевритом, когда на плевре образуется сухой налет — плеврин, и экссудативным, при котором межлистковые пространства плевры заполняются экссудатом — жидкостью, выделяемой из кровеносных сосудов в процессе воспаления.
Хронический плеврит чаще бывает фибринозным, в то время как острый плеврит обычно характеризуется экссудативной формой.
Причины плеврита
Фибринозный плеврит часто является результатом туберкулеза легких или воспаления лимфатических узлов в грудной области. Этот тип плеврита преобладает в России, тогда как экссудативный плеврит, вызванный пневмониями и гнойными процессами в легких, находится на втором месте по распространенности.
Реже плеврит может возникать в результате ревматоидного артрита, отравления токсическими веществами, панкреатита, возникновения злокачественных опухолей и ряда других недугов. В последние годы наблюдается рост случаев плеврита, вызванного тропическими заболеваниями, привезенными из-за границы.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
К инструментальным методам диагностики в первую очередь относится рентгенография органов грудкой клетки, однако данный метод может быть неинформативным при малых объемах плеврита (до 500 мл), поэтому к дополнительным методам инструментальных исследований относятся УЗИ плевральных полостей и КТ органов грудной клетки.
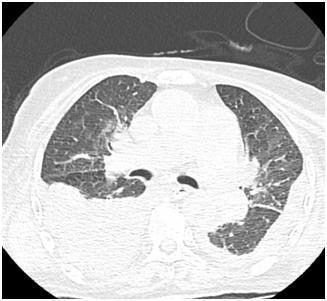 | 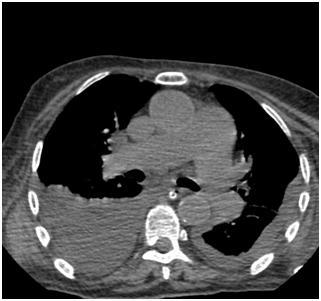 |
Двусторонний гидроторакс (компьютерная томография органов грудной клетки).
Ключевым методом диагностики плеврита является торакоцентез (плевральная пункция). Эта процедура может выполнять как диагностическую, так и лечебную функцию. В ходе торакоцентеза плевральная жидкость направляется на анализ (цитологический, биохимический, посев и др.), что поможет определить свойства жидкости и выявить причину ее накопления.
Если диагноз установить не удалось, может потребоваться повторное выполнение плевральной пункции. Особого внимания требует плевральный выпот опухолевого характера, который может возникать как па фоновом первичном поражении плевры (мезотелиома), так и при вторичном вовлечении плевры в процесс злокачественных образований в других органах. Метастатический плеврит может быть следствием рака легких, рака молочной железы, реже — рака яичников. Очень редко плевральный выпот является осложнением опухолей желудочно-кишечного тракта.
ЛЕЧЕНИЕ ПЛЕВРИТА
Торакоцентез. После выявления причины скопления жидкости в плевральной полости следует сразу приступать к лечению основного заболевания.
Осуществляется медикаментозная терапия, а также лечебно-диагностический торакоцентез. Если нужно, проводится дренирование плевральной полости.
При рецидивирующем характере плеврального выпота и для уточнения диагноза может потребоваться видеоторакоскопическая операция. В ходе этой процедуры, с использованием специализированной оптики, осуществляется осмотр плевры и поверхности легкого. Жидкость, находящаяся в плевральной полости, подвергается дополнительному анализу, а также производится биопсия плевры, после чего полученное исходное исследование направляется на гистологическое изучение для верного установления диагноза. В случаях опухолевых плевритов, которые иногда имеют рецидивирующий характер, для предотвращения повторного накопления плеврального выпота выполняется плевродез. Показанием для этой процедуры является рецидивирующий или опухолевый плеврит в отсутствии تثبیت легкого.
Таким образом, в клинической практике плевральный выпот встречается довольно часто и обычно служит осложнением различных заболеваний. Правильное и своевременное лечение основной патологии (например, сердечной недостаточности, гипотиреоза, пневмонии) позволяет, как правило, справиться с плевритом без необходимости инвазивных вмешательств. Однако при рецидивирующих плевритах, устойчивых к консервативному лечению, а также при карциноматозных плевритах и мезотелиоме плевры пациентам может потребоваться хирургическое вмешательство в специализированных торакальных центрах с богатыми опытами лечения данной патологии.
На базе Центра интенсивной пульмонологии и торакальной хирургии СПбГБУЗ«ГМПБ№2» предусмотрено предоставление специализированной медицинской помощи для пациентов с плевритами. Долгосрочный опыт работы, современное оборудование и новейшие технологии, используемые в Центре, позволяют оказывать медицинские услуги на уровне мировых экспертных учреждений.
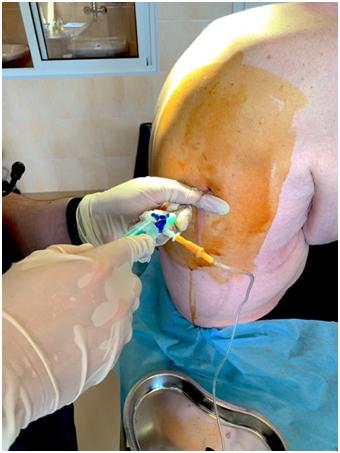
Выполнение лечебно-диагностического торакоцентеза справа
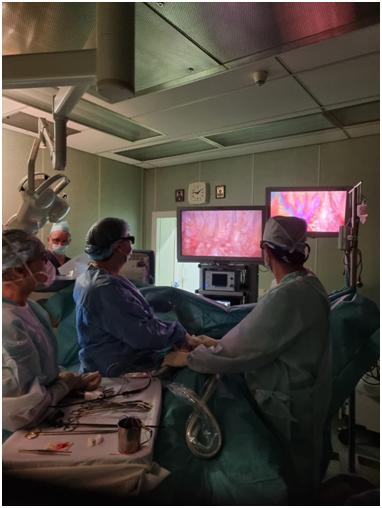
Видеоторакоскопическая плеврэктомия для лечения карциноматозного плеврита.
Опыт других людей
Алексей, 34 года, инженер: «В прошлом году у меня возникли проблемы с дыханием, и после обследования врачи сказали, что нашли плевральные наслоения. Я был напуган, ведь никогда раньше не слышал об этом. Плеверальные наслоения — это накопление жидкости вокруг легких, что может указывать на серьезные заболевания. После лечения я научился следить за здоровьем, сдаю анализы и делаю рентген раз в год, чтобы избежать повторения ситуации.»
Марина, 28 лет, учитель: «Мой друг столкнулся с диагнозом ‘плевральные наслоения’, и было страшно за него. Он долго мучился с кашлем и усталостью. Когда врачи объяснили, что такое наслоения, ему назначили лечение. Я поняла, как важно заботиться о здоровье, ведь иногда это может быть связано не только с легкими, но и с другими органами. Поддержка друзей в такие моменты очень важна.»
Игорь, 45 лет, предприниматель: «У меня в последний год появилось много проблем с легкими, и после обследования выяснилось, что у меня плевральные наслоения. Я не понимал, что это значит, пока мне не объяснили, что это может быть связано с воспалением или накоплением жидкости. Мне назначили курс лечения, и я стараюсь меньше курить и больше заниматься спортом. Эта ситуация заставила меня переосмыслить подход к своему здоровью.»
Вопросы по теме
Каковы основные причины появления плевральных наслоений у мужчин?
Плевральные наслоения у мужчин могут возникать по множеству причин. Одной из наиболее распространенных является инфекция, например, пневмония, которая может привести к накоплению жидкости в плевре. Также наслоения могут быть следствием онкологических заболеваний, таких как рак легких, или хронических заболеваний легких, таких как хроническая обструктивная болезнь легких (ХОБЛ). Наличие плевритов или травм грудной клетки также может способствовать образованию плевральных наслоений.
Как можно диагностировать плевральные наслоения и какие методы используются?
Диагностика плевральных наслоений обычно начинается с рентгенографии грудной клетки, которая позволяет визуализировать наличие жидкости или других аномальных образований. Кроме того, могут использоваться ультразвуковое исследование и компьютерная томография для более детального изучения состояния плевры и легких. В некоторых случаях может потребоваться проведение плевральной пункции для анализа жидкости, чтобы определить ее природу и возможную причину наслоений.
Как плевральные наслоения могут повлиять на здоровье мужчин в долгосрочной перспективе?
Плевральные наслоения могут существенно ухудшить качество жизни мужчин, так как они могут вызывать значительный дискомфорт, боли в грудной клетке и затрудненное дыхание. В долгосрочной перспективе они могут привести к осложнениям, таким как дыхательная недостаточность или инфекционные процессы. При отсутствии должного лечения возможен переход наслоений в хроническую форму, что увеличивает риск развития серьезных заболеваний, включая рак. Поэтому важно своевременно обращаться к врачу для предотвращения потенциальных осложнений.