Ваготония сердца у ребенка на ЭКГ проявляется изменениями в сердечном ритме, такими как замедление частоты сердечных сокращений, а также характерными изменениями в форме и длительности зубцов. Это состояние связано с повышенной активностью блуждающего нерва, что может быть нормальным вариантом для некоторых детей, особенно в состоянии покоя или во сне.
Однако наличие признаков ваготонии также может указывать на эмоциональное или физическое напряжение, поэтому важно проводить регулярный мониторинг состояния сердца и при необходимости консультацию с кардиологом. Поддержание здорового образа жизни и контроль за стрессовыми ситуациями могут способствовать стабилизации состояния ребенка.
- Ваготония сердца у детей характеризуется преобладанием вагусного тонуса, что влияет на работу сердца.
- Основные признаки на ЭКГ: замедление сердечного ритма (брадикардия), изменения интервалов.
- Часто наблюдаются изменения формы зубцов и сегментов, что свидетельствует о вегетативной нестабильности.
- Важно учитывать возраст и физическое состояние ребенка при интерпретации ЭКГ.
- Признаки ваготонии могут быть вариантом нормы или указывать на функциональные нарушения.
- Рекомендуется консультация с кардиологом для уточнения диагноза и необходимости дальнейшего обследования.
Симптомы и лечение ваготонии у взрослых
Часто бывает, что человек испытывает усталость или слабость, не понимая, что стало причиной такого состояния. Все проблемы со здоровьем имеют свои причины, однако их выявление может быть трудной задачей, даже если проведено полное медицинское обследование. Одним из таких состояний является ваготония. Мы постараемся разобраться в этом понятии и выяснить, требует ли оно медицинского вмешательства, в данной статье.
Вегетативная дисфункция представляет собой совокупность различных патологий, возникающих в результате сбоев в работе вегетативной нервной системы.
Ваготония у взрослого населения — одна из форм вегетососудистой дистонии, возникающая из-за увеличенного тонуса блуждающего нерва. В то же время существует иная форма вегетативной дисфункции, при которой преобладает активность симпатического отдела нервной системы.
Блуждающий нерв располагается в области шеи и идет от головного мозга к органам, отвечая, таким образом, за их функционирование. Вследствие развития ваготонии нормальная правильная работоспособность внутренних органов и сосудов нарушается, что негативно сказывается на состоянии человека.
Эта форма вегетативной дисфункции довольно распространена среди детей и подростков, что связано с их растущим организмом, гормональными изменениями и незрелой нервной системой. Но немалое количество случаев ваготонии наблюдается и у людей взрослого возраста.
Сложный ритм и образ жизни все чаще подвергают людей стрессам, повышенным эмоциональным нагрузкам, с которыми не все могут справиться.
Причины и факторы, способствующие возникновению ваготонии у взрослых
Не существует четкой причины, приводящей к ваготонии. Тем не менее, множество неблагоприятных факторов может одновременно воздействовать на организм, приводя к этому болезненному состоянию.
В рамках медицинской практики выделяются следующие факторы, способствующие появлению ваготонии:
- черепно-мозговые травмы, включая сотрясения мозга;
- внутричерепное давление;
- поражения шейного отдела позвоночника;
- долгосрочные эмоциональные стрессы;
- сбой в работе пищеварительной и дыхательной систем;
- наличие хронических болезней;
- сахарный диабет;
- недостаток физической активности;
- разительные изменения климатических условий;
- наследственная предрасположенность;
- врожденная предиспозиция в случае повреждений нервной системы в период её формирования в утробе;
- менопаузальный период у женщин, вызванный гормональными изменениями.
Хотя указанные факторы не гарантируют возникновение ваготонии, они значительно увеличивают риски ее появления.
Как эксперт в области кардиологии, хочу обратить внимание на признаки ваготонии сердца, которые могут проявляться на электрокардиограмме (ЭКГ) у детей. Ваготония — это состояние, при котором наблюдается повышенная активность блуждающего нерва, что может привести к замедлению сердечного ритма и изменению характера сердечной деятельности. На ЭКГ у таких пациентов можно заметить брадикардию, характеризующуюся снижением частоты сердечных сокращений ниже 60 ударов в минуту.
Кроме того, при ваготонии возможно изменение интервала PR и QRS, а также вариации в амплитуде зубцов. Важно отметить, что эти изменения могут быть временными и не всегда указывают на наличие серьезных заболеваний. Они часто наблюдаются у детей в результате физиологических колебаний, связанных с изменением активности парасимпатической нервной системы. В таких случаях необходимо учитывать общую клиническую картину пациента.
Несмотря на то что ваготония сердца может не требовать специфического лечения, важно проводить мониторинг состояния ребенка и, при необходимости, консультироваться с кардиологом. ЭКГ, как неинвазивный метод, позволяет выявлять изменения в работе сердца, что в свою очередь помогает своевременно реагировать на возможные нарушения и обеспечивает профилактику более серьезных заболеваний в будущем.
Научная электронная библиотека

Исследования показали, что изменения ЭКГ зависят от индивидуального вегетативного тонуса. У подростков с эйтонией, ваготонией, симпатикотонией и гиперсимпатикотонией показатели ЭКГ заметно различались. Значения зубца Р у подростков с эйтонией и ваготонией были одинаковыми. Однако у подростков с ваготонией, в отличие от тех, кто страдает эйтонией, продолжительность интервала PQ увеличивалась на 7,7 % (p < 0,02), ширина комплекса QRS — на 11,1 % (p < 0,001), продолжительность интервала QT — на 5,6 % (p < 0,001). Параметры угла α и частоты сердечных сокращений (ЧСС) у подростков с ваготонией и эйтонией статистически не отличались.
(р > 0,1, р > 0,05) (табл. 4.2).

Результаты электрокардиографии среди здоровых подростков с различным вегетативным тонусом
Группы обследованных подростков (n = 124)
Примечание: р1-2 – степень достоверности различий между показателями состояния эйтонии и ваготонии, р1-3 – степень достоверности различий между показателями состояния эйтонии и симпатикотонии, р1-4 – степень достоверности различий между показателями состояния эйтонии и гиперсимпатикотонии.
Сравнительный анализ ЭКГ у подростков с симпатикотонией и эйтонией показал, что ширина зубца Р была аналогичной. Однако у подростков с симпатикотонией продолжительность интервала PQ увеличивалась на 7,7 % (p < 0,02), ширина комплекса QRS — на 11,1 % (p < 0,001), а частота сердечных сокращений была выше на 8,9 % (p < 0,05) по сравнению с подростками с эйтонией. Параметры интервала QT и угла α между двумя группами значимо не отличались (p > 0,1).
Следовательно, показатели ЭКГ у подростков изменялись в зависимости от ИВТ. Ваготония отличалась от эйтонии увеличением интервала PQ в 1,1 раза (на 7,7 %), комплекса QRS в 1,1 раза (на 11,1 %), интервала QТ в 1,1 раза (на 5,6 %). Для подростков с симпатикотонией характерно достоверное увеличение интервала PQ в 1,1 раза (на 7,7 %), комплекса QRS в 1,1 раза (на 11,1 %), ЧСС в 1,1 раза (на 8,9 %) по сравнению с эйтонией. Гиперсимпатикотония характеризовалась увеличением интервала PQ в 1,2 раза (на 14,3 %), QRS в 1,1 раза (на 11,1 %), ЧСС в 1,2 раза (на 19,8 %) и уменьшением продолжительности интервала QТ в 1,1 раза (на 5,9 %) в отличие от эйтонии.
Таким образом, изучение функционального состояния сердца проведено методом ЭКГ у 124 подростков с I группой здоровья в возрасте от 15 до 18 лет, проживающих в Спасске-Дальнем. Синусовый ритм был зафиксирован у 94,4 % обследованных, регулярный ритм – у 6,5 %, дыхательные аритмии – у 93,5 %. Средние значения интервала PQ составили 0,13 ± 0,002 с, комплекса QRS – 0,09 ± 0,001 с, интервала QT – 0,33 ± 0,002 с, угла α – 68,66 ± 2,12°, средняя ЧСС – 72,75 ± 1,86 уд/мин. Коэффициенты вариации для комплекса QRS и интервала QT показывали незначительное разнообразие (7,2–9,4 %), в то время как для зубца Р, интервала PQ и ЧСС — среднее разнообразие (10,0–17,1 %).
При сравнительном анализе показателей ЭКГ была выявлена зависимость от пола подростков. У юношей частота сердечных сокращений была достоверно ниже на 7,8 %, величина угла α – на 17,6 %, чем у девушек. Коэффициент вариации интервала QT характеризовался слабым разнообразием признака. Коэффициенты вариации ЧСС, зубца Р, интервала РQ и комплекса QRS отличались средним разнообразием признаков. У девушек коэффициент вариации интервала QT характеризовался слабым разнообразием признака, а ЧСС, ширины комплекса QRS, зубца Р и интервала РQ – средним разнообразием признака.
Параметры ЭКГ у подростков варьировались в зависимости от вегетативного тонуса. Подростки с ваготонией показывали увеличение интервала PQ, комплекса QRS и интервала QT по сравнению с показателями из группы с эйтонией. Симпатикотония, напротив, демонстрировала более высокие значения интервала PQ, комплекса QRS и ЧСС по сравнению с эйтонией. У подростков с гиперсимпатикотонией также наблюдалось увеличение интервала PQ, комплекса QRS и ЧСС, вместе с сокращением продолжительности интервала QT.
Какие заболевания можно выявить при помощи ЭКГ
В большинстве случаев ЭКГ может помочь обнаружить заболевание на ранней стадии. Исследование проводится при помощи специального оборудования – электрокардиографа. Он записывает сердечный ритм пациента, позволяя врачу сделать вывод о работе сердца.
Аритмия
Это расстройство проявляется нарушением синусового ритма сердца, которое может выражаться в различных частотах сокращений. При данной патологии очевидные симптомы могут отсутствовать. Однако в некоторых случаях аритмия может принести негативные последствия. Угрожающее состояние может проявляться такими изменениями на ЭКГ, как:
- Синусовая аритмия — нерегулярные сокращения сердца.
- Синусовая брадикардия — частота сердечных сокращений ниже 55 в минуту.
- Синусовая тахикардия — скорость сокращений превышает 90 ударов в минуту.
- Увеличение частоты сердечных сокращений.
- Трепетание предсердий — скорость сокращений предсердий достигает 150 ударов в минуту без периодов расслабления.
Если у пациента наблюдается нарушение синусового ритма, то его состояние может быть опасным для жизни. В такой ситуации необходимо срочно обратиться к врачу. Специалист проведет комплексное обследование, а также назначит лечение.
Для самостоятельного определения нарушений ритма у ребенка можно измерить пульс. Измерения рекомендуется проводить утром сразу после пробуждения и вечером перед сном. У здорового человека нормальный пульс должен находиться в следующих пределах:
- Для детей первого года жизни — 140—120 ударов в минуту;
- Для детей 5-7 лет — 100-90;
- Для детей 8-10 лет — 85-80;
- Для подростков 11-14 лет — 85-70.
Если пульс выше, то это признак тахикардии, если ниже – брадикардии.
Измерения следует проводить на обеих руках. В норме пульс на левой руке должен быть выше, чем на правой, однако при аритмии это правило может не соблюдаться.
Экстрасистолия
Этот медицинский термин обозначает патологическое нарушение ритма. Выражается в учащенном сердцебиении, возникающем внезапно и заканчивающимся замиранием. Симптом не представляет опасности при редком проявлении. Если аритмия сопровождается болями в сердце и другими негативными симптомами, следует обратиться к детскому кардиологу.
Брадикардия
Брадикардия выражается в том, что к области сердца притекает больше крови, чем требуется. В результате этого возрастает потребность сердца в кислороде. Орган начинает работать быстрее, а частота его сокращений увеличивается. Возникает застой крови. Если брадикардия продолжается достаточно долго, застой крови приводит к омертвлению клеток.
Тахикардия
Данный термин обозначает учащенное сердцебиение, которое может являться как патологией, так и нормальным вариантом. У пациента могут также наблюдаться следующие симптомы:
- ощущение учащенного сердцебиения;
- слабость и головокружение вплоть до обмороков;
- проблемы с дыханием;
- дискомфорт в области груди;
- острое чувство страха.
Чаще всего заболевание требует подтверждения при помощи дополнительного обследования. Кратковременное проявление тахикардии может быть вызвано повышенными эмоциональными или физическими нагрузками.
Какое обследование назначает кардиолог
Если у ребенка обнаружены изменения на ЭКГ, кардиолог может назначить следующие обследования:
- Эхокардиография;
- Рентгенография груди;
- Холтеровское мониторирование;
- Велоэргометрия;
- ЭФИ.
При помощи электрокардиографа можно зафиксировать тахикардию. Возникновение этой патологии может быть связано с такими болезнями, как:
- эндокринные заболевания;
- гипогликемия;
- побочные эффекты ряда медикаментов;
- нейротоксикоз и так далее.
В некоторых случаях на ЭКГ могут быть выявлены несущественные отклонения, которые не свидетельствуют о наличии заболеваний.
Например, если врач заметит изменения в сердце ребенка до достижения им одного года, паниковать не следует. В этом возрасте сердечно-сосудистая система детей еще не полностью формирована, и их самочувствие легко может изменяться.
С результатами ЭКГ необходимо обратиться к кардиологу за консультацией. Доктор поставит диагноз и назначит соответствующее лечение. Чтобы получить консультацию детского кардиолога в Калининграде, обращайтесь в нашу клинику.
Причины ваготонии
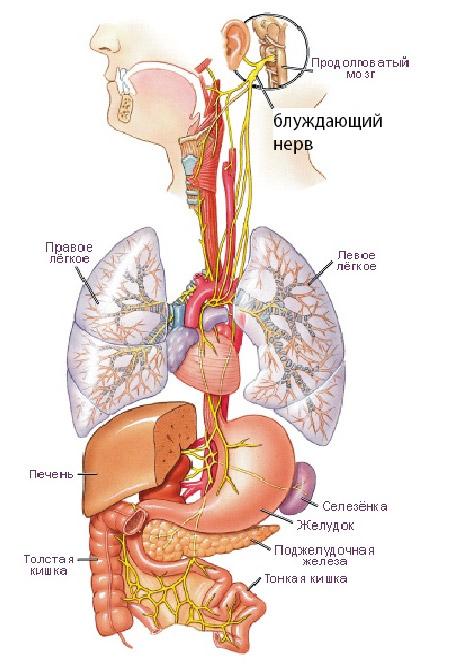
гипертонус блуждающего нерва – причина ваготонии
Блуждающий нерв (парный) идет от головного мозга к органам грудной и брюшной полости. Он несет в себе не только двигательные и чувствительные волокна, но и вегетативные, которые обеспечивают импульсами легкие, пищеварительную систему, железы, сердце. Повышение его тонуса провоцирует спазм гладкой мускулатуры, усиление двигательной активности кишечника и желудка, замедление сердцебиений, что и наблюдается при ваготонии.
Не существует единой причины, способствующей возникновению ваготонии. Обычно это совокупность разных неблагоприятных условий, воздействующих на человека одновременно. В некоторых случаях наблюдается наследственная предрасположенность и характеристики организма, которые могут «выходить» в ваготонию под воздействием внешних факторов.
Женщины в большем числе случаев сталкиваются с ваготонией по сравнению с мужчинами. Это состояние может впервые появиться в детстве или подростковом возрасте, а к 20-40 годам стать стойким нарушением. По различным исследованиям, отметки ваготонии обнаруживаются у более чем половины населения планеты.
Наиболее вероятными причинами ваготонического синдрома считаются:
- Травмы головы, сотрясения мозга и родовые травмы;
- Повышение внутричерепного давления;
- Эмоциональные нагрузки и стрессы;
- Нарушения работы пищеварительных и дыхательных органов;
- Недостаток физической активности;
- Хронические очаги инфекции;
- Метаболические расстройства и сахарный диабет;
- Генетическая предрасположенность;
- Смена климатических условий;
- Возраст — дети, подростки и женщины в период менопаузы.
Ваготония у детей часто обусловлена естественной незрелостью нервной системы, активным физическим развитием и гормональными изменениями в подростковом возрасте. У женщин данное состояние может возникать в результате беременности, родов или наступления климакса. Эти ситуации не рассматриваются как заболевание, так как они являются частью нормальной физиологии, но могут проявляться различными вегетативными расстройствами.
Проявления ваготонического синдрома
ВСД по ваготоническому типу имеет очень разнообразную симптоматику, которая приводит пациента к поиску всевозможных причин нарушений, подозрению относительно наличия у себя тяжелой органической патологии внутренних органов, депрессивным нарушениям.
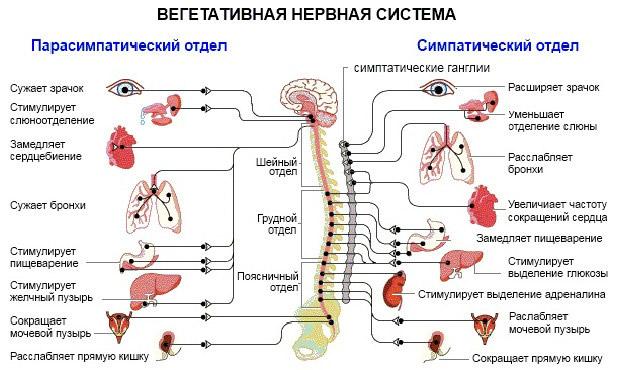
Типичный признак ваготонического (парасимпатического) типа вегето-сосудистой дистонии — доминирование парасимпатической нервной системы над симпатической.
Разнообразные проявления ваготонии, не укладывающиеся в общепринятую картину, заставляют медицинских специалистов многократно проводить анализы и обследования, чтобы исключить наличие соматических заболеваний. Некоторые пациенты обращаются к психотерапевту, но продолжают испытывать дисфункцию пищеварительной системы, замедленный пульс и другие симптомы. Другие могут избавиться от отдельных субъективных ощущений, однако испытывают постоянную усталость и страдают от панических атак, что мешает нормальной жизни.
В этой связи у пациентов с вероятной гипотонией следует тщательно взвешивать все жалобы, соотнося их данными объективных обследований, чтобы избежать гипердиагностики соматической патологии и неправильных назначений в лечении.
Ваготония может иметь разные уровни выраженности — от легкой до тяжелой. Она подразделяется на следующие формы:
- Пароксизмальная форма, когда симптомы проявляются приступами, вызванными стрессом, обострением хронических заболеваний, усталостью или недосыпанием;
- Постоянная форма;
- Скрытая форма.
В зависимости от систем, затронутых в патологический процесс, выделяют генерализованную форму ВСД по ваготоническому типу (расстройства со стороны многих систем органов), системную, когда жалобы ограничены одной из систем органов, и локализованную (местную) — беспокоит дисфункция одного органа.
К основным симптомам ваготонии относятся:
Кроме этого, пациенты с ваготоническим типом вегето-сосудистой дистонии могут испытывать плохую переносимость температуры, склонность к аллергическим реакциям, насморк без явной инфекции, колебания температуры тела в сторону понижения, проблемы с пищеварением и набор веса при пониженном аппетите, а также ухудшение состояния при изменении погоды.
Самые частые признаки при ваготоническом синдроме — слабость, гипотония, брадикардия, одышка, нелокализованные боли в животе и груди, головокружения и снижение устойчивости к любым видам нагрузок, быстрая утомляемость. Ваготония сопровождается нарушением сна — пациенты трудно засыпают, беспокойно спят или страдают бессонницей, но днем сонливы.
У детей и взрослых с ваготонией можно наблюдать изменения внешнего вида: кожа может стать бледной или даже цианозной, конечности часто холодные на ощупь, наблюдается повышенное потоотделение и увеличение веса при небольшом потреблении пищи.
Типичный ваготоник апатичен, нерешителен, не уверен в себе, склонен к самокопанию, чутко прислушивается к чрезвычайно разнообразной симптоматике ВСД и стремится посетить как можно больше врачей, нередко пытаясь убедить их в наличии страшного и неизлечимого недуга. Свои жалобы ваготоник описывает довольно красочно, уделяя максимум внимания каждому проявлению. Боязнь тяжелого заболевания и постоянные его поиски приводят к глубоким депрессивным расстройствам и даже суицидальным наклонностям.

Люди с ваготонией быстро устают, им трудно принимать инициативу, они сильно реагируют на критику и нередко погружаются в мечтания и глубокие внутренние переживания, что усложняет их социальную адаптацию, обучение и работу.
Порой изменения в характере и эмоциональном фоне становятся наиболее заметными среди других проявлений ваготонии. Пациенты испытывают трудности с запоминанием фактов, при этом образное мышление сохраняется на высоком уровне.
Многим сложно работать и умственно, и физически из-за постоянного чувства усталости и разбитости, сонливости в дневное время. Субъективный дискомфорт может привести к серьезному неврозу и неврастении, раздражительности, беспричинным сменам настроения, плаксивости и несдержанности.
Ваготония может проявляться в хронической форме, когда симптомы беспокоят постоянно, а В виде кризов с резким ухудшением состояния. Легкий криз обычно длится около 15 минут и сопровождается одним из симптомов – потоотделением, замедлением сердечного ритма или обмороком. Криз средней тяжести может длиться до 20 минут и проявляться разнообразными симптомами, такими как головокружение, боли в сердце, пониженное давление, дискомфорт в области сердца или расстройства пищеварения. Тяжелые кризы отличаются развитой вегетативной симптоматикой и могут привести к судорогам и потере сознания. После тяжелого приступа человек ощущает слабость, разбитость и апатию несколько дней подряд.

У детей ваготоническая дисфункция проявляется:
- Бледность и синюшность конечностей;
- Увеличенное потоотделение и отеки;
- Алергические реакции;
- Чувствительность к изменению температуры и переохлаждению.
Дети с вегетативной дистонией гипотонического типа часто жалуются на одышку, нехватку воздуха и общую слабость. Эти симптомы особенно выражены при наличии хронического обструктивного бронхита и частых респираторных инфекций.
Маленькие ваготоники страдают от отсутствия аппетита, ощущают тошноту, боли в животе и спазмы в области пищевода и глотки. Младенцы могут подвержены срыгиванию, а в первые годы жизни часто возникают запоры и диарея без видимой причины. Со временем стул нормализуется, но боли в животе могут сохраняться до подросткового периода.
Ваготонию с низким артериальным давлением педиатры считают самостоятельной патологией, которая проявляется к 8-9 годам жизни ребенка. Среди жалоб таких детей — боли в голове, в области сердца, быстрая утомляемость. Отмечен также повышенный уровень тревожности, невнимательность, плохая память и проблемы со сном.
Ваготония сказывается на общем и интеллектуальном развитии ребенка: многие из них имеют избыточный вес, плохо переносят физические нагрузки и, как следствие, избегают занятий спортом. Постоянная усталость и недостаток качественного сна мешают обучению и усвоению знаний, в результате чего ребенок может отставать в учебе, и вероятность участия в дополнительных занятиях минимальна.
Ваготоническая дисфункция не имеет четких диагностических критериев, в том числе — установленных с помощью объективных методов исследования. ЭКГ у таких пациентов показывает брадикардию, не исключены блокады проведения вплоть до тяжелых форм. При ультразвуковом исследовании можно обнаружить расширенные камеры сердца из-за снижения его тонуса. Общие и биохимические исследования крови и гормонального статуса обычно не показывают явных отклонений от нормы.
Возможные симптомы
Эктопические ритмы левого и правого предсердий проявляют себя аналогично. Человек может даже не заметить этих изменений, и главные симптомы определяют основное заболевание, из-за которого возникли отклонения. Единственный способ выявить данное нарушение — проведение электрокардиограммы.
В других случаях пациент может жаловаться на:
- ощущение беспорядка в пульсе и перебои;
- остановку сердца;
- одышку;
- слабость и снижение работоспособности;
- дискомфорт или боли в области сердца.
При наличии временных выскакивающих предсердных комплексов симптомы обычно либо не проявляются, либо носят преходящий характер. По моим наблюдениям, особой опасности они не представляют и не сказываются на гемодинамике.
При длительных приступах состояние пациента ухудшается, помимо основных жалоб сигнализируют о себе симптомы нарушения кровообращения и ишемической кардиалгии.
Иногда эктопический ритм возникает из-за дисфункции вегетативной системы:
- Когда симпатическая часть нервной системы преобладает, у человека возникает учащенный пульс, кожа становится холодной и бледной, наблюдается гипертензия. Для этого состояния также характерны озноб, головные боли и возможные панические атаки.
- Если возникает ваготония (превалирование парасимпатической активности), частота сердечных сокращений снижается, появляется потоотделение, понижается давление и возможны расстройства пищеварения.
Как поставить диагноз
В настоящее время самым объективным методом диагностики эктопического предсердного ритма является ЭКГ. Если импульсы временные и чередуются с нормальными сокращениями миокарда, применяют мониторинг по Холтеру для диагностики.

Электрокардиограмма не только выявляет нарушения ритма, но и показывает локализацию патологических импульсов, что можно отследить по состоянию зубца P. Для наглядности представим таблицу, демонстрирующую различные виды эктопических ритмов:
Локализация в предсердиях
Признаки (зубец P)
Правые грудные (V1-2)
двухфазный: первая часть имеет куполообразную форму, вторая — заостренную, положительного характера.
Опыт других людей
Светлана, 34 года, медсестра:
Когда я работала в детской поликлинике, часто сталкивалась с вопросами о ваготонии. На ЭКГ у детей может проявляться низкая частота сердечных сокращений и увеличение временных интервалов. Например, если у ребенка отмечается замедление сердечного ритма, это может свидетельствовать о ваготонии. Я всегда объясняла родителям, что это не всегда повод для беспокойства, но для контроля состояния нужно пройти дополнительные обследования.
Игорь, 40 лет, врач-педиатр:
В своей практике я видел детей с признаками ваготонии на ЭКГ. Это хороший индикатор функционирования вегетативной нервной системы. Ваготония может проявляться как вариант нормы, особенно у спортсменов. При этом я всегда рекомендую следить за общим состоянием ребенка и прислушиваться к его самочувствию, чтобы убедиться, что все в порядке.
Мария, 28 лет, студентка медицинского университета:
На уроках по педиатрии мы изучали ЭКГ детей и обсуждали ваготонию. Я узнала, что этот термин обозначает повышенную активность парасимпатической системы, что может влиять на сердечный ритм. Мы делали практические занятия на ЭКГ и пытались анализировать различные случаи. Это дало мне понимание о том, как важно правильно интерпретировать результаты и не паниковать преждевременно.
Вопросы по теме
Что такое ваготония сердца и как она влияет на детское здоровье?
Ваготония сердца — это состояние, связанное с повышенной активностью вагусного нерва, который управляет функциями сердца и ряда внутренних органов. У детей это состояние может проявляться через замедление сердечного ритма (брадиаритмия), изменения в проводимости и пониженную частоту сердечных сокращений. В большинстве случаев ваготония является естественным состоянием, но важно следить за общим состоянием ребенка, так как у некоторых детей могут возникать симптомы, требующие дальнейшего наблюдения или лечения.
Каковы основные признаки ваготонии на ЭКГ у детей и как их интерпретировать?
Основные признаки ваготонии на ЭКГ у детей включают: замедленный сердечный ритм (по сравнению с нормой для возраста), изменения в интервалах (например, увеличенный интервал RR), а также возможные изменения в зубцах P и QRS. Эти изменения говорят о том, что сердце работает в более медленном режиме, что может быть нормой для высококачества дыхательной системы или дремоты. Однако для оценки состояния сердца и исключения других заболеваний важно проконсультироваться с врачом.
Как диагностика ваготонии на ЭКГ может повлиять на дальнейшее лечение ребенка?
Диагностика ваготонии на ЭКГ может оказать значительное влияние на выбор тактики лечения. Если по результатам ЭКГ у ребенка выявляется ваготония, врач может рекомендовать дополнительное наблюдение и методы коррекции образа жизни, например, активные физические упражнения, улучшение режима сна и питания. В случае, если ваготония вызывает значительные симптомы или осложнения, возможно назначение лекарственных средств для нормализации сердечного ритма и улучшения состояния, однако это решается индивидуально.