Ультразвуковое исследование брюшной полости показало наличие гаммогенного анэхогенного содержимого в области шейки, что указывает на возможное наличие жидкого компонента или кисты. Кроме того, в этой области выявлено гиперэхогенное образование размером 4×6 мм без акустической тени, что может свидетельствовать о наличии солидного образования или оссевшего компонента.
Рекомендуется дальнейшее наблюдение и, возможно, дополнительные диагностические процедуры, чтобы уточнить природу обнаруженных образований и исключить возможные патологии. Консультация с врачом-специалистом также может помочь в интерпретации результатов и принятии решения о необходимости лечения.
- Ультразвуковое исследование брюшной полости выявило гаммогенное анэхогенное содержимое.
- Образование расположено в области шейки, пристенночное и несмещаемое.
- Гиперэхогенное образование без акустической тени размером 4х6 на 3х5 мм.
- Необходима дальнейшая диагностика для уточнения характера образования.
- Рекомендуется консультация специалиста для определения возможных методов лечения.
Образование, известное как «анэхогенное», образуется внутри какого-либо органа. Оно поглощает ультразвуковой луч, не отражая его. Данный термин не относится к конкретному диагнозу, а описывает свойства включения. Появившееся анэхогенное образование может иногда быть нормальным, а в других случаях – свидетельствовать о серьезной патологии.
Чтобы корректно понять значение термина, необходимо вспомнить основные принципы ультразвукового исследования. Ультразвук – это звук с высокой частотой, который человек не может услышать. Принцип работы ультразвукового аппарата основывается на излучении и последующей обработке отраженного сигнала (так называемого эха).
Генерация ультразвуковой волны осуществляется с помощью специального датчика, известного как трансдьюсер. Он сначала создает звуковую волну, а затем улавливает отраженный от органов и тканей звук. На основании частоты эхосигнала на экране формируется определенное изображение.
Плотные ткани, а также органы выглядят светлыми. При этом чем выше данная характеристика, тем белее изображение на экране. Самые плотные ткани (кости) обладают наибольшей отражаемостью сигнала.
Переводя латинское слово «анэхогенное», мы получаем «не отражающее звук». На экране такие включения видны как темные области, что характерно для жидкостей. Поэтому при ультразвуковом исследовании выявление темных участков может вызвать подозрение на наличие кисты, заполненной жидкостью.
Причины формирования
Факторы, способствующие образованию анэхогенных случаев, варьируются в зависимости от их расположения. Причины значитntly отличны в разных ситуациях и зависят от того, в каком органе развиваются процессы. Кисты с анэхогенным свойством чаще всего встречаются в репродуктивном возрасте.
После наступления менопаузы такие образования диагностируются значительно реже. Увеличение опухолей яичников в этом контексте является редкостью, что связано со снижением уровня эстрогена. В таких случаях образования обычно имеют доброкачественный характер.
При анализе ультразвукового исследования брюшной полости, в частности, обнаружение гаммогенного анэхогенного содержимого в области шейки, вызывает необходимость тщательного дифференциального диагноза. В данном случае, анэхогенное содержимое может указывать на наличие жидкости в полости, что требует дополнительного исследования, чтобы исключить возможные патологии, такие как абсцесс или кисты.
Что касается пристенночного несмещаемого гиперэхогенного образования без акустической тени размером 4 на 6 на 3,5 мм, то это может быть признаком формирования аденомиоза или миомы малого размера. Гиперэхогенное образование, как правило, отражает более плотные структурные элементы, что говорит о возможности наличия фиброзной ткани или измененных клеток. Важно отметить отсутствие акустической тени, что дополнительно подтверждает вероятность доброкачественного характера образования.
Рекомендуется дальнейшее клиническое наблюдение с контролем изменений размеров образования и состояния анэхогенного содержимого. В зависимости от динамики и наличия клинических проявлений, может понадобиться дополнительное обследование: магнитно-резонансная томография или процедурные вмешательства, такие как пункция для анализа содержимого, если это будет необходимо для уточнения диагноза.
Не всегда возможно точно обозначить причину возникновения опухоли.
Наиболее частым фактором считается дисбаланс гормонов. Он плохо отражается на работоспособности яичников. После климакса киста в яичниках возможно из-за воспалений, возникновения послеоперационных спаек или получения травмы.
Урологи также не могут точно объяснить причины появления кист в почках. Однако некоторые нефрологи считают, что неправильное развитие плода в материнской утробе может быть причиной кист. Кроме того, эти образования могут возникнуть из-за воспалительных процессов в почечной лоханке или наличия камней, а также из-за инфицирования органа.
Что такое эхогенность
Во время исследования желчного пузыря пациенты часто сталкиваются с термином «анэхогенное содержимое». Для человека, не обладающего медицинскими знаниями, этот термин может вызывать смятение и беспокойство. Чтобы лучше понять его, полезно ознакомиться с основами ультразвуковой диагностики.
Эхогенность — это характеристика, отражающая способность тканей отображать ультразвуковые волны. Этот принцип находится в основе УЗ-диагностики. Ткани организма отображаются на мониторе в различных оттенках — черных, серых и белых. Это зависит от их способности отражать ультразвуковые волны. Например, кости и газы эффективно отражают большую часть УЗ лучей.
Мягкие ткани, например, являются гипоэхогенными, то есть их способность отражать волну невысока (объекты окрашены в серый цвет).

Все жидкости в организме анэхогенные, то есть не могут отражать ультразвуковые волны. На экране такие области выглядят темными или полностью черными. В некоторых случаях в этих зонах могут находиться посторонние включения. Это очень важно для диагностики, так как позволяет врачу лучше понять, что происходит с обследуемым органом.
Некоторые плотные образования также могут спровоцировать появление такого анэхогенного затемнения. В таком случае участок с изменениями необходимо изучить более пристально. Чаще всего лечащий врач назначает дополнительные обследования – КТ и МРТ. К анэхогенным образованиям относят следующие:
- доброкачественные новообразования;
- уплотнения стенок желчного пузыря;
- выраженные воспалительные процессы в органе;
- холелитиаз;
- значительные сосудистые образования;
- капсулы с водянистым экссудатом и прочие включения.
От качества подготовки пациента к исследованию во многом будет зависеть четкость и достоверность результатов. Очень важно строго следовать всем рекомендациям врача по подготовке, чтобы на экране был отображен истинный статус органа.
Здоровый желчный пузырь на УЗИ
Это анатомическое образование имеет грушевидную форму и является полым. Внутри него находится жидкость — желчь, и это единственное, что там должно быть. Желчный пузырь состоит из трех частей:
- дно — широкая часть, которая в норме немного выступает за пределы печени;
- тело — резервуар, в котором располагается желчь;
- шейка — узкая часть, по которой желчь поступает в пищеварительный тракт.

Количество желчи варьируется в зависимости от множества факторов — от того, ел человек или нет, до различных патологий. Поэтому диагностику желательно проводить на голодный желудок. Это позволяет врачу не только оценить стенки органа и его форму, но и определить, сколько желчи находится внутри пузыря.
Нормальные показатели УЗ-диагностики:
- грушевидная форма;
- анэхогенное содержимое (жидкость без патологических включений);
- толщина стенок не более 3 мм;
- длина органа от 8 до 14 см;
- ширина желчного пузыря — от 3 до 5 см;
- анатомическое образование должно иметь четкие и ровные края.
- пузырь должен находиться в пределах печени, допускается, чтобы его дно располагалось за пределами органа.
Обнаружение посторонних образований и нарушение анэхогенности является первыми признаками возможного патологического процесса в органе.
Виды эхогенности тканей
Выделяют несколько типичных видов эхогенности:
- изоэхогенность — нормальное отражение (ткани и органы отображаются в сером цвете);
- гипоэхогенность — сниженное отражение (объекты имеют темный цвет, близкий к черному);
- гиперэхогенность — повышенное отражение (пиксели выглядят белыми или светло-серыми);
- анэхогенность — отсутствие отражения (структуры черного цвета).
По характеру цвета органа различают гомогенность (однородный цвет) и гетерогенность (разнообразное окрашивание). Например, на УЗИ здоровой печени будет отображаться гомогенное изображение, а печень с циррозом — гетерогенное. Таким образом, однородность цвета является признаком нормального состояния органа.
Структура здорового органа обычно однородна. Если наблюдаются какие-либо включения или неоднородности, врач тщательно анализирует эти изменения. В некоторых случаях неоднородная структура выявляется благодаря чередованию гипо- и гиперэхогенных участков, создающих своеобразный «пепельный» рисунок.
Ключевой параметр УЗИ – это контуры органов и образований. Нормальный силуэт должен быть ровным и четким. Если края органа отклоняются от нормы, это может указывать на воспалительный процесс, а у образований – на их злокачественность. У раковой опухоли края будут неровными, тогда как доброкачественное новообразование имеет ровные границы.
Гиперэхогенность тканей — белые пятна на снимке УЗИ
Плотные органы и ткани отражают ультразвуковые волны с высокой скоростью. Это означает, что они гиперэхогенны. Повышенная эхогенность характерна для костей, отложения солей кальция (камней, песка), воспалённых тканей, рубцов или скопления в ткани жира.
Высокая эхогенность может отмечаться также при изменениях в паренхиме — основной ткани неполых органов. Гиперэхогенность паренхимы свидетельствует о снижении содержания жидкости в клетках, что может происходить по следующим причинам:
- нарушения гормонального баланса (в молочной, щитовидной и предстательной железах, что можно видеть на УЗИ молочных желез, УЗИ щитовидной железы, УЗИ простаты);
- сбои обмена веществ;
- неправильное питание (особенно для поджелудочной железы — хорошо видно на УЗИ поджелудочной);
- употребление алкоголя, курение или наркотики;
- первичные или вторичные патологические процессы в паренхиме;
- воспалительные или травматические отеки ткани.
Методика исследования
Обследование органов брюшной полости обычно проводят утром на голодный желудок после ночного голодания, хотя в экстренных случаях данный процесс может быть выполнен в любое время. В большинстве случаев специфическая подготовка не требуется, однако у пациентов с избыточным весом или выраженным метеоризмом качественное исследование может быть затруднено.
Для снижения помех, вызванных наличием газа в кишечнике, рекомендуется соблюдать диету в течение 2-3 дней перед исследованием, исключив продукты, которые способствуют газообразованию. Также может быть рекомендован прием карболена и ферментных препаратов (фестал, дигестал). Очистительная клизма не требуется. При проведении экстренного обследования, а также после еды важно помнить о возможности выявления посторонних включений в желудке или кишечнике, связанных с их содержимым.
Эхография проводится в положении больного лежа на спине, левом и правом боку, сидя или стоя, при этом желательно придерживаться следующей последовательности: обследование начинают с верхней части живота продольными срезами. Транcдьюсер располагают в эпигастрии по срединной линии. В этой позиции визуализируются левая доля печени и за ней брюшная аорта.
Далее трансдьюсер перемещается влево, чтобы осмотреть оставшуюся часть левого дольки. Затем датчик последовательно перемещается в обратном направлении вдоль правого подреберья до передней аксилярной линии.
В ходе исследования визуализируются переходы между различными долями печени, включая левую, правую, область круглой связки, хвостатую и квадратную доли, а также нижнюю полую вену, печеночные вены, портальную вену, желчный пузырь и правую почку. Далее продольные срезы повторяются, при этом датчик перемещается влево до средней линии. Затем производится сканирование в поперечной плоскости: трансдьюсер устанавливается на уровне мечевидного отростка, и выполняются последовательные срезы, перемещая его к пупку и обратно. В таком случае будут видны левая доля печени, желудок, поджелудочная железа, аорта, нижняя полая вена, чревный ствол, верхняя брыжеечная артерия и селезеночная вена.

Схема 1. Алгоритм ультразвукового обследования органов брюшной полости (продольное сканирование): а) — сканирование от средней линии живота влево; б) — сканирование от левой передней аксилярной линии к правой передней аксилярной линии; в) — сканирование от правой передней аксилярной линии к средней линии.
Ультразвуковое исследование выполняется без задержки дыхания. В результате сканирования в двух плоскостях удается получить общее представление о расположении органов верхней части брюшной полости и выявить значительные патологии (см. схемы 1, 2).

Схема 2. Алгоритм ультразвукового исследования органов брюшной полости (поперечное сканирование): а) — сканирование от мечевидного отростка до пупка; б) — сканирование от пупка вверх.
Затем приступают к детальному изучению органов при задержке дыхания на высоте глубокого вдоха. Обследуя печень и желчный пузырь, трансдьюсер устанавливают параллельно правой реберной дуге и небольшими его наклонами, просматривают всю печень и желчный пузырь. При выраженном метеоризме возможно проведение исследования через межреберные промежутки справа в положениии больного на левом боку, что позволит избежать помех, обусловленных раздутыми петлями кишок. Эхографию поджелудочной железы начинают с поперечных срезов, переходя в последующем к сканированию в продольной плоскости. Селезенку осматривают в положении больного на правом боку, располагая трансдьюсер перпендикулярно реберной дуге.
Для изучения желудочно-кишечного тракта сначала проводятся продольные срезы всего живота слева направо и обратно, затем поперечные сверху вниз и обратно. Как желудок, так и кишечник должны быть обследованы в обеих плоскостях.
Ультразвуковое исследование почек выполняется как с задней поверхности (поперечные и продольные сечения), так и с передней (в положении лежа на спине) и боковых (в положении на правом и левом боку) сторон живота, при этом желательно проводить исследование во время задержки дыхания на глубоком вдохе. Для определения подвижности или опущения почек эхография производится в сидячем или стоячем положении пациента.
Следует строго придерживаться предложенного алгоритма проведения ультразвукового исследования органов брюшной полости и почек, так как только систематический анализ получаемых изображений позволяет провести полное обследование, избежать возможных ошибок и получить необходимую информацию. Не забудьте, что качество исследования в первую очередь зависит от внимательности врача, и поспешный осмотр недопустим.
Печень
Ультразвуковое исследование печени можно проводить в любое время без предварительной подготовки. Обследование проводится, как правило, в трех плоскостях (продольной, поперечной и косой) со стороны правого подреберья и эпигастрия. При этом необходимо оценить расположение, форму, контуры, размеры, структуру и эхогенность паренхимы, сосудистый рисунок в целом и конкретные сосуды, протоковую систему, влияние окружающих органов на состояние изображения печени. Точность диагностики выявляемых изменений возрастает при динамическом наблюдении (схема 3).

Схема 3. Расположение датчика при сканировании печени: 1-3 — субкостальные срезы, 4 — продольные срезы, 5 — поперечные срезы, 6-7 — интеркостальные срезы.
Нормально большая часть печени располагается справа от позвоночника, меньшая — слева, достигая левой парастернальной линии. Контуры печени четкие, она имеет ясную форму, а капсула хорошо видна в виде гиперэхогенной структуры, окружающей паренхиму (кроме участков, прилегающих к диафрагме, где капсула неотличима от нее).
Нижний край печени, как правило, не выходит за пределы реберной дуги. Обычно измеряется косой вертикальный размер правой доли, который не превышает 13–15 см, и толщина левой доли, которая может составлять до 5 см. Структура нормальной печени представлена мелкозернистым изображением, состоящим из множества мелких точечных и линейных образований, равномерно расположенных по всему срезу. Эхогенность паренхимы нормальной печени аналогична или чуть выше по сравнению с корковым веществом почки (если нет патологии). Эхография позволяет различать разные трубчатые структуры, находящиеся в печени.
Характерной особенностью печеночных вен является их радиальное расположение (от периферии к центру), «отсутствие» стенок и способность визуализировать мелкие ответвления диаметром до 1 мм до периферических участков органа. Портальная вена образуется в результате слияния верхнебрыжеечной и селезеночной вен.
Ее легко увидеть при косом сканировании через правое подреберье, она представляется в виде трубчатой структуры с четкими стенками. Портальную вену можно проследить от места ее образования до впадения в ворота печени, где она делится на левую и правую ветви. В норме диаметр ворота не превышает 13–15 мм.
Печеночная артерия визуализируется в области ворот печени как трубчатая структура небольшого диаметра (до 4-6 мм) с высокоэхогенными стенками. Внутрипеченочные желчные протоки в норме могут быть визуализированы только начиная с долевых. Они также имеют высокоэхогенные стенки и малый диаметр (не более 1 мм).
Результаты исследований
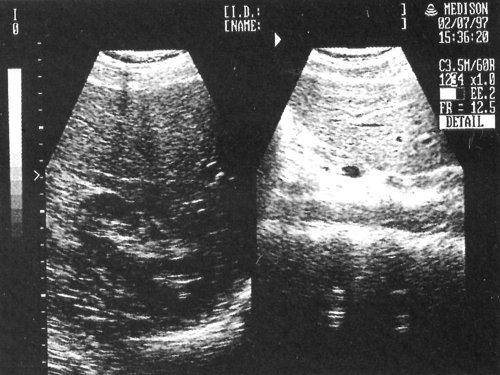
Рис. 1. Эхографическая картина нормальных левой и правой долей печени.
Структура яичника на УЗИ
Анэхогенные образования в яичниках различного размера довольно часто встречаются. Чтобы правильно различить здоровый яичник и анэхогенную кисту яичника, нужно знать, какие изменения происходят в ходе нормального менструального цикла. После его завершения в одном или обоих яичниках формируются фолликулы: в этом процессе анэхогенное образование круглой формы диаметром 1-3 мм увеличивается до 7-8 мм уже в первой фазе цикла. Со временем один из фолликулов становится доминирующим, продолжая расти от 16-17 до 25-30 мм, и именно из него во время овуляции выходит яйцеклетка.
Это анэхогенное образование после выхода яйцеклетки уменьшается в размере, принимает неправильную форму и со временем трансформируется в желтое тело. За пару дней до менструации желтое тело прекращает функционировать и может часто лопнуть, выделяя небольшое количество жидкости, поэтому в период менструации анэхогенные образования в яичниках должны отсутствовать.
В случае беременности желтое тело функционирует первую треть цикла, имея на одном из яичников вид ахэногенного, только круглого типа (желтое образование, производящее прогестерон).
Кисты яичника на УЗИ
Различные нарушения женского гормонального фона могут быть вызваны анэхогенными образованиями в яичниках, такими как кисты.
- Чаще всего на одном из яичников можно обнаружить фолликулярную кисту — круглую анэхогенную структуру однородной текстуры с тонкой оболочкой, размером от 3 до 6 см в диаметре. Она формируется из-за гормональных нарушений, которые могут вызывать отсутствие овуляции, что приводит к увеличению фолликула. Такие кисты, как правило, исчезают самостоятельно в течение 1-3 менструальных циклов. Лечение может потребоваться лишь в редких случаях.
- Также нередко возникает анэхогенное образование в виде эндометриоидной кисты, которая отличается от других своей неоднородной структурой, размерами и ростом в течение множества менструальных циклов, при этом капсула более плотная. Размеры таких кист могут варьироваться от нескольких миллиметров до нескольких сантиметров, они могут быть как одиночными, так и множественными.
- Есть и другие единичные или многокамерные серозные кисты, которые могут не только быть самостоятельными образованиями, но и служить признаком других патологий, включая злокачественные. Неоднородные эхопозитивные включения, многокамерные образования или разрастание на стенках анэхогенных форм могут указывать на злокачественные процессы в яичниках.
ПОЧЕМУ КИШЕЧНИК У ПЛОДА ГИПЕРЭХОГЕННЫЙ?
Возможные факторы, приводящие к гиперэхогенности кишечника:
- Иногда гиперэхогенный кишечник проявляется у абсолютно здоровых плодов, и этот признак может исчезать при УЗИ в процессе наблюдения.
- Повышенная эхогенность кишечника может указывать на хромосомные заболевания плода, например, синдром Дауна. По этой причине при обнаружении гиперэхогенного кишечника следует внимательно провести анатомическую оценку плода. Однако наличие гиперэхогенного кишечника только указывает на повышенный риск синдрома Дауна, так как такие изменения могут наблюдаться и у здоровых плодов.
- Иногда гиперэхогенный кишечник может говорить о наличии внутриутробной инфекции у плода.
- Гиперэхогенный кишечник часто фиксируется у плодов, испытывающих задержку внутриутробного развития. При этом обязательно наблюдаются отставания в размерах по сравнению с сроком беременности, маловодие и отклонения в кровообращении сосудов плода и матки. Если ничего из этого не обнаружено, можно исключить диагноз задержки развития плода.
ЧТО ДЕЛАТЬ ПРИ ВЫЯВЛЕНИИ ГИПЕРЭХОГЕННОГО КИШЕЧНИКА У ПЛОДА?
Если у плода зарегистрирован гиперэхогенный кишечник, важно обратить внимание на следующие моменты:
- Рекомендуется обратиться к генетику для повторной оценки результатов двойного или тройного биохимического теста. Генетик предоставит нужные рекомендации по ведению беременности.
- Рекомендуется пройти тестирование на антитела к краснухе, цитомегаловирусу, вирусу простого герпеса, парвовирусу В19, токсоплазме.
- Необходимо провести контрольное УЗИ через 4 недели для оценки темпов роста плода и его функционального состояния.








