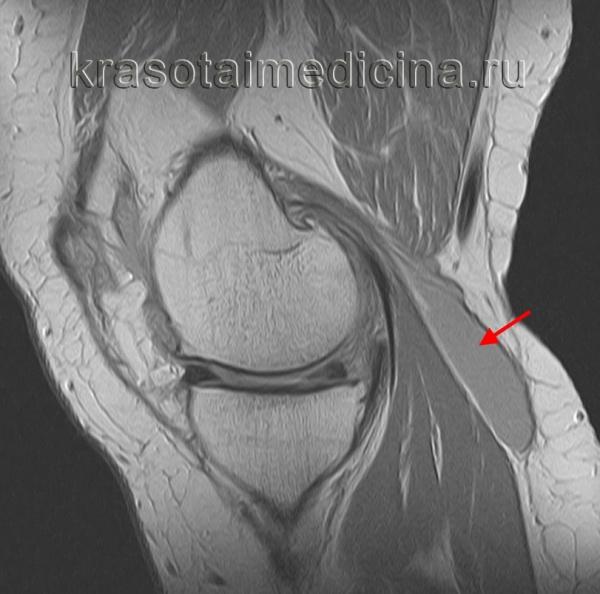
Внутримышечная область левого коленного сустава играет важную роль в обеспечении функциональности и подвижности. Она включает в себя мышцы, связки и сухожилия, которые обеспечивают стабильность сустава и его движение. Наличие различных тканей в этой области позволяет эффективно перераспределять нагрузки и минимизировать риск травм.
Кроме того, здоровье внутримышечной области коленного сустава имеет существенное значение для спортивной активности и повседневной жизни. Профилактические меры и своевременная реабилитация помогают поддерживать полноценную работу суставов и предотвращают возникновение заболеваний, таких как артрит или тендинит.
- Обзор анатомии и функции левого коленного сустава.
- Описание особенностей внутримышечной области сустава: мышцы и их роль.
- Влияние травм и заболеваний на структуру и функционирование колена.
- Методы диагностики проблем в области левого коленного сустава.
- Рекомендации по лечению и реабилитации травм левого колена.
а) Терминология: 1. Синонимы: • Киста Бейкера, полуперепончатая кистозная оболочка 2. Определение: • Накопление жидкости, приводящее к расширению капсулы коленного сустава в задней медиальной зоне подколенной ямки.
б) Визуализация:
1. Общая характеристика: • Основные диагностические параметры: о Образования с жидким содержимым или кисты в заднем медиальном отделе подколенной ямки, определяемые между сухожилиями полуперепончатой (ПП) и медиальной головкой икроножной мышцы (ИМ) • Локализация: о Начинается между сухожилиями ПП и ИН сзади от медиального мыщелка бедра, выше уровня сустава о Обычно расположена вдоль медиального края медиальной ИН о Часть кисты может находиться спереди от икроножной мышцы о Может распространяться на различные расстояния выше и/или ниже сустава • Размер: о Может варьироваться от 1 до более 40 см³ • Морфология: о Обычно имеет овальную форму, шейка доходит до пространства между сухожилиями ПП и ИН (ПП-ИН отверстие) о Длина ПП-ИН отверстия составляет около 15-20 мм: — Может иметь тонкую оболочку (в 70% случаев).

(Слева) При рентгенографии в боковой проекции определяются изменения, характерные для остеоартрита, и внутрисуставные тела на задней поверхности сустава. Также отмечаются несколько кальцинированных тел далеко позади коленного сустава; в боковой проекции они располагались медиально (изображения отсутствуют). (Справа) МРТ Т2ВИ, сагиттальный срез: у этого же пациента определяется задние кальцинированные тела внутри крупной подколенной кисты, которая идет кзади и книзу от линии коленного сустава.
 (Слева) На ультразвуковом исследовании заднего отдела коленного сустава в аксиальной плоскости визуализируется подколенная киста. Подобные кисты порой обнаруживаются случайно во время венозной дуплексной допплерографии.
(Слева) На ультразвуковом исследовании заднего отдела коленного сустава в аксиальной плоскости визуализируется подколенная киста. Подобные кисты порой обнаруживаются случайно во время венозной дуплексной допплерографии.
Киста соединяется с полостью коленного сустава через шейку и расположена между медиальной головкой икроножной мышцы (ШИ) и полуперепончатой (ПП) мышцей. (Справа) При допплерографии в аксиальной плоскости у того же пациента видна подколенная киста без наличия внутреннего кровотока.  (Слева) МРТ Т2ВИ, сагиттальный срез: видно неровное содержание внутри подколенной кисты. Внутренняя оболочка кисты тонкая, что позволяет детриту свободно перемещаться, и она не является синовиальной. (Справа) МРТ PDBИ, режим подавления жирового сигнала, аксиальный срез: у того же пациента наблюдается фибринозный детрит в подколенной кисте с неровным умеренным сигналом. Определяется простое скопление жидкости сзади от кисты. В данном случае отсутствует выпот в коленном суставе.
(Слева) МРТ Т2ВИ, сагиттальный срез: видно неровное содержание внутри подколенной кисты. Внутренняя оболочка кисты тонкая, что позволяет детриту свободно перемещаться, и она не является синовиальной. (Справа) МРТ PDBИ, режим подавления жирового сигнала, аксиальный срез: у того же пациента наблюдается фибринозный детрит в подколенной кисте с неровным умеренным сигналом. Определяется простое скопление жидкости сзади от кисты. В данном случае отсутствует выпот в коленном суставе.
Образование внутримышечной области левого коленного сустава привлекает внимание специалистов в области спортивной медицины и реабилитации. Такое образование может быть связано с различными патологическими состояниями, включая травмы, воспалительные процессы или дегенеративные изменения. К клиническим проявлениям, как правило, относятся болевой синдром, ограничение подвижности и отечность в области сустава. Поэтому важно тщательно обследовать пациента и установить точную причину формирования данного образования.
С помощью современных методов визуализации, таких как ультразвуковое исследование и магнитно-резонансная томография, можно получить детальную картину состояния мягких тканей коленного сустава. Эти исследования помогают дифференцировать между миозитом, опухолевыми процессами или инфекционными заболеваниями. Также важно учитывать анамнез пациента, особенности проведенных нагрузок на сустав и возможные механические повреждения.
В зависимости от установленного диагноза выбранная терапия может варьироваться от консервативного лечения, включающего физическую реабилитацию и медикаментозную терапию, до хирургического вмешательства в более сложных случаях. Важно адекватно подходить к каждому случаю, учитывая индивидуальные особенности пациента, чтобы избежать серьезных осложнений и сохранить функцию коленного сустава на должном уровне.
2. Рентгенография: • При значительных размерах кисты может быть видно мягкотканевое образование в медиальной подколенной ямке • Артрография: подтверждается сообщение с суставом.
3. КТ при подколенной кисте: • Образование с жидкостной плотностью в медиальной подколенной ямке, начинающееся между сухожилиями ПП и ИН.
4. МРТ при подколенной кисте: • Однокамерное или многокамерное образование с жидкостным сигналом, визуализируемое до отверстия между сухожилиями ПП и ИН сзади от медиального мыщелка бедра: о Гипоинтенсивное на Т1 ВИ МРТ о Гиперинтенсивное на Т2 ВИ МРТ • Может распространяться на различные расстояния вверх или вниз от исходного местоположения • Может располагаться в соседних мышечных пространствах • При разрыве или затеках – вокруг возникает нечеткий отек: о Обычно ограничен межмышечными пространствами о Может затрагивать мышцы • Могут возникнуть осложнения: о Кровоизлияния: — Различные сигналы на Т1 ВИ и Т2 ВИ МРТ в зависимости от давности крови — Могут быть обнаружены уровни жидкости о Детрит или внутрисуставные тела: — Отдельные участки (чаще всего) с гипоинтенсивным сигналом на Т1 ВИ и Т2 ВИ МРТ от жидкости — Если в окостеневших телах находится костный мозг — будет обнаружен гиперинтенсивный сигнал на Т1 ВИ МРТ • МР-артрография: о Связь с суставом: — При обструкции ПП-ИН отверстия в редких случаях такую связь сложно выявить.
5. УЗИ при подколенной кисте: • Четко ограниченное гипоэхогенное скопление жидкости, которое можно проследить до ПП-ИМ отверстия в заднемедиальной части подколенной ямки • При наличии детрита, кровоизлияния или инфицирования они будут проявляться при ультрасонографии в виде эхопозитивного содержимого • При разрыве определяется окружающий отек мягких тканей • Иногда определяется случайно при венозной дуплексной допплерографии
6. Рекомендации по визуализации: • Наилучший метод визуализации: о МРТ или УЗИ • Рекомендации по протоколу исследования: о При больших размерах кисты может потребоваться широкое поле зрения: — Распространие в дистальную часть бедра или проксимальную часть голени.

(Слева) МРТ Т2ВИ, сагиттальный срез: наблюдается сложная киста Бейкера с множественными компонентами, отображающими различные характеристики сигнала. Зафиксирован уровень жидкости в одном из скоплений, что указывает на геморрагический компонент кисты. (Справа) МРТ проксимального отдела голени, PDВИ, режим подавления жирового сигнала, аксиальный срез: у того же пациента акцентирована крупная гематома, прорывающаяся вниз и медиально от медиальной икроножной мышцы.
Визуализируются петехиальные кровоизлияния в мышце. Латеральная икроножная мышца нормальная. (Слева) MPT Т2ВИ, сагиттальный срез: внутри подколенной кисты определяются множественные гипоинтенсивные тельца.
(Слева) MPT Т2ВИ, сагиттальный срез: внутри подколенной кисты определяются множественные гипоинтенсивные тельца.
Объекты внутри этой кисты не плавают и могут быть сращены с синовиальной оболочкой. (Справа) МРТ PDВИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента визуализируются различные тела внутри полости кисты над коленным суставом. Сигнал умеренной интенсивности указывает на воспаление синовиальной оболочки.  (Слева) МРТ Т1ВИ, коронарный срез: у этого же пациента в подколенной кисте видны гипоинтенсивные тела. Порой обнаружить тела внутри кисты на Т1-взвешенных изображениях МРТ бывает сложно. (Справа) МРТ PDВИ, сагиттальный срез: у другого пациента в подколенной кисте визуализируется множество костных тел. В данном случае некоторые из этих тел склерозировались и имеют гипоинтенсивный сигнал; другие включают жир и демонстрируют гиперинтенсивный сигнал.
(Слева) МРТ Т1ВИ, коронарный срез: у этого же пациента в подколенной кисте видны гипоинтенсивные тела. Порой обнаружить тела внутри кисты на Т1-взвешенных изображениях МРТ бывает сложно. (Справа) МРТ PDВИ, сагиттальный срез: у другого пациента в подколенной кисте визуализируется множество костных тел. В данном случае некоторые из этих тел склерозировались и имеют гипоинтенсивный сигнал; другие включают жир и демонстрируют гиперинтенсивный сигнал.
в) Дифференциальная диагностика подколенной кисты:
1. Бурсит полуперепончато-большеберцовой коллатеральной связки: • U-образное скопление жидкости вокруг дистального сухожилия полуперепончатой мышцы • Отсутствие сообщения с коленным суставом
2. Ганглий: • Может проявляться в любом месте • Отсутствие соединения с ПП-ИН отверстием.
3. Аневризма подколенной артерии: • Мешковидное или веретенообразное расширение подколенной артерии • Сложный потоковый сигнал.
4. Кистозная дегенерация адвентиции подколенной артерии: • Одно или больше кистозных образований в стенке подколенной артерии.
5. Тромбоз глубоких вен: • Увеличение подколенной вены(-н), содержащее сложный сигнал • Окружающий отек мягких тканей
г) Патология:
1. Общая информация: • Этиология: о Подколенная сумка может возникать в результате выпячивания синовиальной оболочки через отверстие ПП-ИН о Возрастание внутрисуставного давления в колене → выход жидкости через отверстие ПП-ИН в подколенную сумку о Накопление жидкости в кисте вследствие закрытия щелевидного отверстия ПП-ИН при разгибании коленного сустава о Со временем происходит накопление жидкости в кисте, что ведет к ее увеличению о Увеличение кисты также может быть связано с закрытием ПП-ИН отверстия из-за давления • Сопутствующие состояния: о Часто встречаются при внутрисуставных патологиях: — Остеоартрит, разрыв мениска о Часто наблюдаются при воспалительных заболеваниях: — Ревматоидный артрит, подагра, инфекции.
2. Стадирование, степени и классификация подколенной кисты: • Наличие жидкости в ПП-ИМ отверстии встречается очень редко и не всегда является патологическим • Определение подколенной кисты как патологического признака основано на размере, и в какой-то степени является спорным
3. Макроскопические и хирургические данные: • В большинстве случаев имеется связь с коленным суставом, что делает ее истинной суставной сумкой • Место соединения между сухожилиями ПП и ИН может выполнять роль одностороннего клапана: о Шейка сумки между сухожилиями туго натягивается при разгибании коленного сустава, не позволяя жидкости возвратиться в сустав о Фибрин или детрит в суставной полости может функционировать как шаровидный клапан в области шейки • Поскольку часть жидкости из кисты может реабсорбироваться или возвращаться в коленный сустав, остаточная жидкость становится концентрированной: о Может становиться высоковязкой и студенистой.
4. Микроскопия: • Киста выстлана синовиальной оболочкой, так как является расширением полости коленного сустава • Вторичные воспалительные изменения, гиперемия, наличие воспалительных клеток, фиброзные изменения.

(Слева) МРТ Т2ВИ, сагиттальный срез: внутри крупной подколенной кисты определяется выраженная гипертрофия синовиальной оболочки. В веществе отмечается гипоинтенсивный сигнал, указывающий на его фиброзную или геморрагическую природу Отмечаются несколько небольших карманов с жидкостью.
Гипертрофия синовиальной оболочки или выпот в коленном суставе не наблюдаются. (Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у того же пациента внутри подколенной кисты визуализируется утолщенная гипертрофированная синовиальная оболочка. При пигментном виллезонодулярном синовите требуется хирургическая резекция.
 (Слева) МРТ PDBИ, режим подавления сигнала от жира, аксиальный срез: наблюдается разрыв подколенной кисты с отеком, который распространяется на медиальную икроножную мышцу и окружающие межмышечные пространства. Полуперепончатая мышца в норме. (Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у того же пациента фиксируется отек межмышечной перегородки подколенной ямки из-за разрыва подколенной кисты.
(Слева) МРТ PDBИ, режим подавления сигнала от жира, аксиальный срез: наблюдается разрыв подколенной кисты с отеком, который распространяется на медиальную икроножную мышцу и окружающие межмышечные пространства. Полуперепончатая мышца в норме. (Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у того же пациента фиксируется отек межмышечной перегородки подколенной ямки из-за разрыва подколенной кисты.
Частично визуализируется киста. В икроножной мышце наблюдается перистый отек. Полуперепончатая мышца в норме.  (Слева) МРТ PDВИ, режим подавления сигнала от жира, аксиальный срез: визуализируется небольшая киста Бейкера с гантелевидной формой внутри ПП-ИН сумки, с внутримышечным распространением или прорывом кисты в брюшке медиальной икроножной мышцы. (Справа) МРТ PDВИ, режим подавления сигнала от жира, аксиальный срез: у того же пациента в нижней части формируется четкое двухкамерное кистозное образование жидкости в медиальной икроножной мышце в результате вскрытия подколенной кисты. В этом случае разрыв кисты не визуализируется.
(Слева) МРТ PDВИ, режим подавления сигнала от жира, аксиальный срез: визуализируется небольшая киста Бейкера с гантелевидной формой внутри ПП-ИН сумки, с внутримышечным распространением или прорывом кисты в брюшке медиальной икроножной мышцы. (Справа) МРТ PDВИ, режим подавления сигнала от жира, аксиальный срез: у того же пациента в нижней части формируется четкое двухкамерное кистозное образование жидкости в медиальной икроножной мышце в результате вскрытия подколенной кисты. В этом случае разрыв кисты не визуализируется.
д) Клинические черты:
1. Проявления: • Типичные признаки/симптомы: о Острая боль в заднемедиальном отделе коленного сустава: — Ухудшается при физической активности о Пальпируемое/визуализируемое образование в медиальной подколенной ямке: — Может увеличиваться при физической активности или длительном стоянии • Другие признаки/симптомы: о Внутрисуставные симптомы вследствие сопутствующих патологических изменений: — Выпот, разрыв мениска, остеоартрит
2. Демографические данные: • Эпидемиология: по данным МРТ: частота от 5% до 50%: — При наличии сопутствующих заболеваний коленного сустава эта цифра возрастает — У детей отмечается до 12% случаев; о Аутопсия: 30% случаев.
3. Прогноз и течение: • Со временем состояние может как улучшаться, так и ухудшаться • Обычно проявляется внезапным обострением в период острого воспаления колена.
4. Лечение: • Консервативное: о Бинт для колена, НПВС, холод • Чрескожная аспирация ± введение глюкокортикостероидов: о Различный исход, поскольку ПП-ИН отверстие остается открытым и киста обычно рецидивирует • Хирургическое: о Удаление с зашиванием ПП-ИН отверстия
е) Рекомендации по диагностике:
1. Важно учитывать: • Патологические изменения в коленном суставе служат ключевым этиологическим фактором появления рецидивирующей кисты подколенной области.
2. Советы по интерпретации изображений: • Выявление сообщения с ПП-ИН отверстием для дифференцировки от других кистозных образований • Необходимо уметь дифференцировать от других кистозных и кистозоподобных образований в этой локализации (может быть полезным контрастирование): о Аневризма подколенной артерии о Образование, распространяющееся в ПП-ИН сумку из коленного сустава: — Пигментный виллезонодулярный синовит — Хондроматоз синовиальной оболочки о Опухоль мягких тканей в подколенной ямке
3. Указания по составлению отчетности: • Фиксация любых необычных признаков: о Кровоизлияние внутри кисты о Разрыв кисты о Вскрытие кисты из нормального положения в суставной сумке ПП-ИН о Вскрытие кисты внутри мышцы.
ж) Список источников: 1. Chatzopoulos D и др.: Подколенные кисты при хронической боли в колене: клиническая, ультразвуковая, рентгеновская и сцинтиграфическая оценка. Rheumatol Int. 29(2):141-6, 2008 2. Marra MD и др.: МРТ-особенности кистозных образований вокруг колена. Knee. 15(6):423-38, 2008 3. Ahn JH и др.: Артроскопическая цистэктомия для подколенных кист с использованием задне-медиального порта. Arthroscopy. 23(5):559, 2007 4. Acebes JC и др.: Ультразвуковая оценка подколенных кист после внутрисуставных инъекций кортикостероидов при остеоартритах колена. J Clin Ultrasound. 34(3):113-7, 2006 5. Fritschy D и др.: Подколенная киста.
Knee Surg Sports Traumatol Arthrosc. 14(7):623-8, 2006 6. Fang CS и др.: Вскрытие подколенных кист внутри мышц: отчет о трех случаях. Skeletal Radiol. 33(6):367-71, 2004 7. McCarthy CL и др.: МРТ-изображение кистозных образований вокруг колена. Skeletal Radiol. 33(4)4 87-209, 2004 8. Rupp S и др.: Подколенные кисты у взрослых. Преобладание, сопутствующие внутрисуставные повреждения, и результаты артроскопического лечения. Am J Sports Med. 30(1):112-5, 2002 9. Torreggiani WC и др.: Спектр визуализации подколенных (Бейкеровых) кист. Clin Radiol.
57(8):681-91, 2002 10. Friedman Letal: Ultrasound of the knee. Skeletal Radiol. 30(7):361-77, 2001 11. Handy JR: Popliteal cysts in adults: a review. Semin Arthritis Rheum. 31(2)408-18, 2001 12. Sansone V et al: Popliteal cysts and associated disorders of the knee. Critical review with MR imaging. IntOrthop.
19(5):275-9, 1995 13. Pathria MN и др.: Ультразвуковая диагностика подколенной ямки и нижних конечностей. Radiol Clin North Am. 26(1)77-85, 1988
- Симптомы подколенной кисты
- Рентген, КТ, МРТ, УЗИ при подколенной кисте
- Признаки кисты межмыщелковой вырезки коленного сустава
- КТ, МРТ при кисте межмыщелковой вырезки коленного сустава
- Симптомы препателлярного и претибиального бурсита
- Рентген, КТ, МРТ, УЗИ при препателлярном и претибиальном бурситах
- Симптомы бурсита глубокой поднадколенной сумки
- Рентген, КТ, МРТ, УЗИ при бурсите глубокой поднадколенной сумки
Злокачественные опухоли костей
Злокачественные опухоли костей чаще всего возникают как метастазы, т.е. являются результатом распространения рака из других органов. Первичные опухоли, как правило, поражают молодежь и формируются в крупные трубчатые кости или в тазовые кости. Самыми агрессивными опухолями считаются саркомы – они быстро метастазируют в отдаленные органы. Поэтому при возникновении болей в конечностях, особенно у детей и молодежи до 20 лет, стоит пройти медицинское обследование. Если костная боль сочетается с упадком сил, жаром или повышенной утомляемостью, это является причиной немедленного обращения к врачу.
Единственный эффективный метод лечения рака костей – полное удаление опухоли, вместе с прилежащими тканями. На место удаленного участка костной ткани устанавливается имплантат, чтобы сохранить функцию конечности. При расположении злокачественной опухоли костивблизи крупных нервных сплетений или сосудов, когда невозможно ее удалить, врачам приходится прибегать к ампутации конечности ради спасения жизни пациента. После удаления образования, так как одновременно удаляются окружающие его мышечные группы, пациенту требуется курс реабилитации для восстановления полного объема движений в пораженной конечности. В него входят гимнастика, ЛФК, массаж.
Опухоли коленного сустава
Злокачественные опухоли коленного сустава
В большинстве случаев злокачественные опухоли коленного сустава также являются метастазами. Однако они могут быть и первичными, например, остеосаркомы или хондросаркомы. Такие образования уже на ранних этапах могут вызывать ограничения в подвижности колена и болезненные ощущения.
При обнаружении злокачественной опухоли коленного суставапоказана ее резекция или ампутация пораженной конечности, если образование достигло значительного размера.
Крупные опухоли костей и суставов имеют агрессивное течение, стремительно растут и зачастую приводят к утрате конечности и инвалидности пациента. Поэтому очень важно раннее выявление болезни и проведение хирургического вмешательства для удаления опухоли.
Медицинские новости
Одной из причин болей в области колена может быть хондрома – это доброкачественное образование, состоящее из хрящевой ткани, расположенной на поверхности или внутри кости. Хондрома может затрагивать различные кости, разрушая вокруг себя нормальную костную ткань. Симптомы заболевания включают: болевой синдром, дискомфорт, наличие объемного образования, способного изменять форму конечности.
Пациентка В. заметила болезненные ощущения в колене и незамедлительно обратилась в травматолого-ортопедическое отделение ФМБЦ им. А.И. Бурназяна ФМБА России. По результатам рентгенографии, КТ и МРТ, специалисты выявили энхондрому в области крепления внутренней боковой связки к бедренной кости.
Любая, даже незначительная травма колена могла спровоцировать значимое анатомическое повреждение и нарушение целостности кости, что могло привести к более сложному хирургическому вмешательству. В ходе операции новообразование было удалено. Чтобы предупредить рецидив хондромы, избежать резекции и сохранить кость, была выполнена обработка низкотемпературной плазмой в зоне расположения энхондромы и пластика дефекта костной ткани. Контрольное исследования для оценки результатов лечения будут проводится в течении 1 года с момента операции.
Поскольку факторы, способствующие развитию хондромы, еще не выяснены, лучшей профилактикой является своевременное посещение врача. Специалисты травматолого-ортопедического отделения ФМБЦ им. А.И. Бурназяна ФМБА России имеют более 20 лет опыта работы с пациентами с хондромами, предоставляя индивидуальный подход к каждому случаю. 

8(499)638-32-58 8(499)190-85-55
Будни: 8.00 — 20.00, Выходные: 9.00 — 17.30 Заказать обратный звонок
Обнаружили ошибку на сайте? Выделите её и нажмите Ctrl+Enter
НЕЗАВИСИМАЯ ОЦЕНКА КАЧЕСТВА УСЛОВИЙ ОКАЗАНИЯ УСЛУГ МЕДИЦИНСКИМИ ОРГАНИЗАЦИЯМИ


Если Вы были нашим пациентом, просим Вас оставить отзыв о лечащих врачах на странице отделения
Запишитесь на МРТ по телефону (812) 493-39-22 или заполните форму

Расписание МРТ:
ЦМРТ Нарвская(812) 493-39-22 Среда и воскресенье: с 08:00 до 23:00, ул. Ивана Черных, 29, МРТ аппарат 1,0 Тл
ЦМРТ Старая Деревня, ул. Дибуновская, 45 Четверг, суббота: с 08:00 до 23:00, МРТ аппарат 1,5 Тл
- Как выбрать учреждение для МРТ
- Головной мозг
- МРТ сагиттального седла
- МР-ангиография (сосудистая электроника)
- МРТ-энциклопедия головного мозга
- МРТ шейного отдела позвоночника
- МРТ пояснично-крестцового отдела позвоночника
- МРТ-энциклопедия позвоночника
- МР-холангиография
- МРТ-энтерография (гидроскопическая МРТ)
- Коленный сустав
- МРТ-энциклопедия коленного сустава
МРТ опухолей области коленного сустава
В области коленного сустава чаще всего встречаются доброкачественные опухоли из хрящевой или костной ткани:
- энхондрома
- остеохондрома
- остеокластома (гигантоклеточная опухоль)
- простая костная киста
- аневризматическая костная киста (АКК)
- фиброзная дисплазия
- неоссифицирующая фиброма (фиброксантома)
- эозинофильная гранулема.
Злокачественные опухоли выявляются довольно редко – хондросаркома, хондробластома, еще реже остеосаркома и крайне редко метастазы.
При МРТ колена обнаружение литических очагов требует рассмотреть широкий спектр дифференциальной диагностики. Все образования в данной области обычно локализуются в метадиафизе или эпифизе бедренной кости, реже — большеберцовой и малоберцовой. На снимках МРТ колена литические изменения отличаются от доброкачественных образований, которые выглядят как солидные с четкими контурами и однородной структурой.
Самая распространенная опухоль области коленного сустава – остеокластома. Она наблюдается в молодом возрасте, локализуется в метаэпифизе. При МРТ можно видеть, что в отличие от АКК, опухоль солидная.
Частым патологическим образованием является энхондрома, которая может содержать участок кальцификации. При контрастном МРТ коленного сустава она заметно усиливается по периферии.

МРТ коленного сустава. Т1-взвешенный сагиттальный МРТ. Энхондрома.
Отличить остеохондрому очень легко при МРТ или рентгенографии коленного сустава по типичному экзофитному выросту.

МРТ коленного сустава. Т1-взвешенный сагиттальный МРТ. Остеохондрома.
Неоссифицирующая фиброма характеризуется кортикальной локализацией на рентгенограммах или МРТ колена. Это доброкачественная опухоль, типичная для молодежи. На МРТ колена она имеет темную зону склероза и четко выделяется по солидному типу. Фиброзный кортикальный дефект не демонстрирует контрастирование при МРТ колена.
Эозинофильная гранулема, как и простая киста, наблюдается преимущественно у лиц до 20 лет.
Утолщение кортикального слоя, неровность внутреннего контура на МРТ коленного сустава или рентгенограммах наводит на мысль о хондросаркоме. Хондробластома – редкая доброкачественная опухоль из хрящевой ткани. Наблюдается в молодом возрасте и локализуется в обычно области эпифиза (чаще бедренной в области колена, большеберцовой или плечевой), очень редко в метафизе или диафизе. На рентгенограммах выглядит как округлое или овальное образование, участок просветления имеет четкие края, иногда склеротические. На МРТ коленного сустава лучше видно распространение через физис и кортикальный слой, а также отек костного мозга.
Дополнительную информацию можно найти в следующих источниках:
Холин А.В., Бондарева Е.В. Лучевая диагностика первичных опухолей костно-мышечной системы.- Санкт-Петербург: Издательство СЗГМУ им. И.И. Мечникова, 2015.- 48 с.
Холин А.В. Лучевая диагностика заболеваний и травм конечностей.- СПб: Изд СЗГМУим.И.И.Мечникова, 2016.- 197 с.
Какой врач лечит гигрому коленного сустава?
При первых признаках заболевания необходимо обратиться к врачу. Какой врач занимается лечением гигромы в области коленного сустава? Этим вопросом занимается хирург. На начальном приеме специалист должен выяснить следующие аспекты:
Хирург, Флеболог, Главный врач. Информация актуальна на 2024 год.
Цены на услуги
| Прием врача-хирурга (первичный) | от 2 730 руб. |
- Наличие травм в анамнезе.
- Особенности образа жизни (спорт, профессиональная деятельность).
- Заболевания суставов у ближайших родственников.
- История предыдущих хирургических вмешательств.
После опроса, физикального осмотра и пальпации пораженного участка ноги назначается подробная диагностика. Она предусматривает рентгенографию, УЗИ и пункцию.
Удаление образования является необходимой мерой. Для лечения небольших гигром применяются:
- методу электрофореза;
- УВЧ-лечение;
- грязевые процедуры;
- пункцию.
В случае воспаления заболевания пациенту назначаются антибиотики и нестероидные противовоспалительные препараты (НПВП). Одним из самых действенных методов терапии гигромы в области подколенной ямки и коленного сустава является хирургическое вмешательство. Для детей младше 10 лет операция осуществляется под общим наркозом, тогда как для пациентов старшего возраста обычно достаточно местного обезболивания. В процессе операции ткани, находящиеся над гигромой, осторожно разрезаются, после чего само образование удаляется вместе со стенками.
Как правило, пациентам разрешают покинуть больницу в течение суток после хирургического вмешательства. При нормальном процессе заживления швы снимаются спустя 7-10 дней. В дальнейшем необходимо беречь коленный сустав и избегать значительных нагрузок. В соответствии с рекомендациями врача, желательно использовать фиксирующую повязку.








