Боль в апоневрозе широчайшей мышцы спины после тренировки может быть вызвана перенапряжением или микротравмами тканей. Важно обеспечить мышцам достаточный отдых, а также применить холодные компрессы для уменьшения воспаления и боли.
Дополнительным методом лечения может быть легкий массаж и растяжка, что поможет улучшить кровообращение и ускорить восстановление. Если боль сохраняется или усиливается, рекомендуется обратиться к врачу для получения более точного диагноза и назначения соответствующего лечения.
- Апоневроз широчайшей мышцы спины может болеть после интенсивных тренировок из-за перенапряжения.
- Основные симптомы: боль в области спины, дискомфорт при движениях, ограничение подвижности.
- Методы лечения включают休息, ледяные компрессы, противовоспалительные препараты.
- Важно соблюдать режим тренировок и не перегружать мышцы, чтобы избежать повторных травм.
- Рекомендуется консультация с врачом или физиотерапевтом для определения причины боли.
Триггерные точки в квадратной мышце поясницы (КМП) представляют собой наиболее распространённую причину хронических болей в области спины, которые иногда могут иррадиировать в ягодицу. В этом тексте мы рассмотрим методы диагностики и лечения данных состояний.
| Узнать подробнее |
Квадратная мышца поясницы
- Квадратная мышца: источник болей в пояснице
- Видеоматериалы
- Анатомические особенности
- Симптоматика и жалобы
- Четыре триггерные точки
- Факторы, провоцирующие триггеры
- Синдром квадратной мышцы
- Массаж квадратной мышцы
- Методы лечения
- Сколиоз как следствие триггеров
- Патологии крестцово-подвздошного сустава
- Упражнения на растяжку
- Укрепляющие упражнения и физическая активность
- Меры профилактики болей в спине
Проблемы со спиной возникают у 80-90% людей в какой-то момент их жизни. Более 12% этих случаев превращаются в хронические состояния, что приводит к постоянным болям в пояснице. Главной причиной как хронических, так и периодических болей в этой области считается наличие триггерных точек в квадратной мышце поясницы. Зачастую это состояние бывает двусторонним, когда обе квадратные мышцы поражены. Интересно, что врачи склонны изучать болезни позвоночника, пытаясь обнаружить причины в костях, межпозвоночных дисках, суставах или внутренних органах, тогда как квадратная мышца остаётся вне их внимания, хотя именно она наиболее часто становится источником болей в пояснице разных уровней интенсивности и продолжительности. Порой мучительная боль может сохраняться на протяжении многих лет.
Боли в пояснице, вызванные триггерными точками квадратной мышцы
Квадратная мышца поясницы — смотрите видео
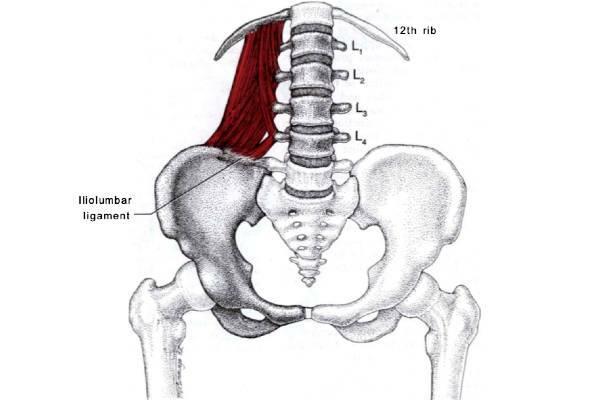
Анатомия Квадратной мышцы поясницы
- вертикальные волокна (от 12-го ребра к подвздошно-поясничной связке)
- косые волокна (от остистых отростков позвонков к подвздошно-поясничной связке)
- перекрестные волокна (от 12-го ребра к остистым отросткам позвонков)
- Эта мышца почти всегда находится в напряжении, что обеспечивает стабилизацию поясничного отдела позвоночника, и может расслабляться исключительно в горизонтальном положении.
- В стане, квадратная мышца способствует наклону в сторону, сдерживая при этом движение в противоположную сторону.
- Кроме того, квадратная мышца участвует в сгибании и разгибании поясничного отдела, а также помогает в скручивании тела. При стоянии и сидении она пребывает в напряжении. Интересно, что обе квадратные мышцы функционируют как антагонисты друг друга.
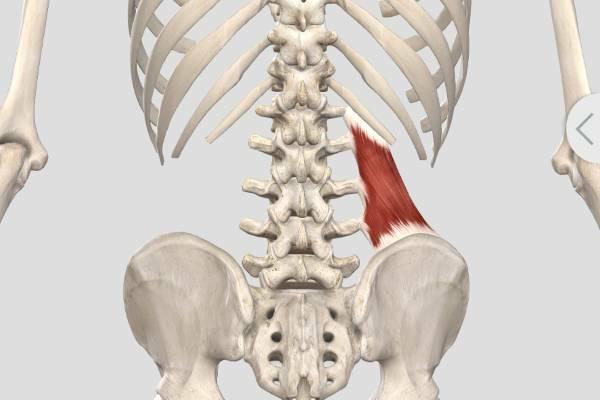
Анатомические особенности квадратной мышцы поясницы
Квадратная мышца поясницы — симптомы и жалобы
- Боли могут проявляться независимо от позы: человек может стоять, сидеть или лежать. Как пациенты, так и медицинские работники часто не осознают, насколько интенсивными могут быть триггерные боли в квадратной мышце поясницы, сопоставимые по своей остроте с болевыми ощущениями при переломе. Это крайне болезненно.
- Движения и походка человека становятся значительно ограниченными, он может передвигаться «как хрустальная ваза», опасаясь лишний раз резко повести своё тело.
- Хотя наклон вперед осуществляется в основном за счет мышц задней поверхности бедра, наличие триггеров в КМП делает этот наклон крайне затруднительным. При попытке наклона для удержания устойчивости напряжены обе квадратные мышцы.
- Возникают сложности при подъеме с сидячего положения, поворотах и наклонах вбок. Многие пациенты страхуются от кашля или чихания, поскольку это может привести к резким болевым ощущениям в пояснице.
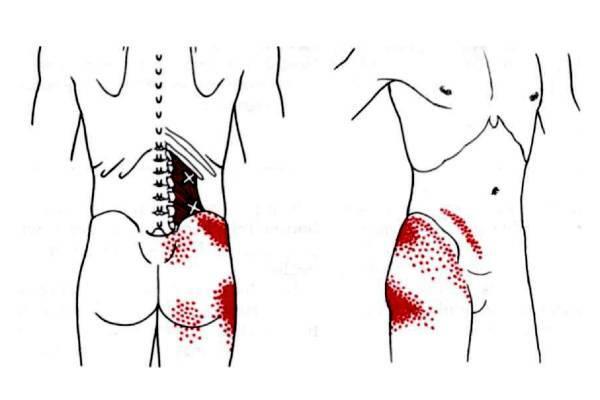
Какие симптомы могут иметь место при наличии проблем с квадратной мышцей поясницы
4 триггерные точки квадратной мышцы поясницы
- первая триггерная точка расположена чуть ниже 12-го ребра, немного вправо от остистого отростка второго позвонка.
- вторая триггерная точка находится над гребнем подвздошной кости, её легче обнаружить, когда пациент лежит на боку.
- на остистом отростке третьего поясничного позвонка (удобнее всего её прощупать спереди с условием, что остальные мышцы располагаются в расслабленном состоянии)
- в месте соединения остистого отростка пятого позвонка и крестцово-подвздошного сустава.
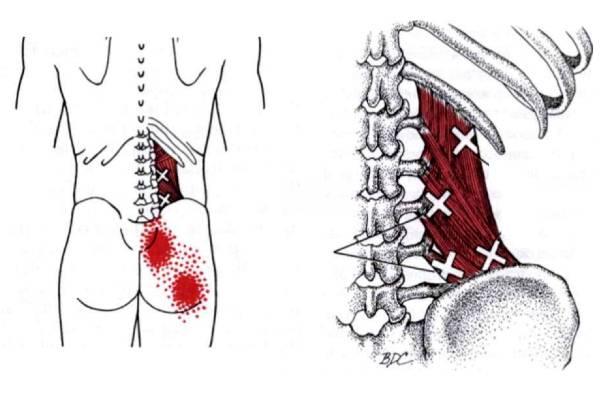
Четыре триггерные точки квадратной мышцы поясницы
Причины формирования и активации триггеров в квадратной мышцы поясницы
- Первоначально возникает чувство усталости после длительного сидения, речь идет о годах. Затем к концу дня появляется утомление, позже оно ощущается уже к середине дня, особенно если проводите время за компьютером или за рулем. В конечном итоге спина начинает ныть, а затем возникают боли.
- Второстепенной причиной является укорочение мышц задней поверхности бедра. Триггеры в сгибателях голени приводят к укорочению мышц, а это, в свою очередь, негативно влияет на положение таза и на поясничный лордоз, выражая его. Это создаёт еще большую нагрузку на квадратные мышцы поясницы и усугубляет состояние триггеров.
- Иногда, в результате ограниченности движений (например, из-за блокировок в суставах поясничного отдела или механических повреждений), в КМП могут развиться вторичные триггеры.
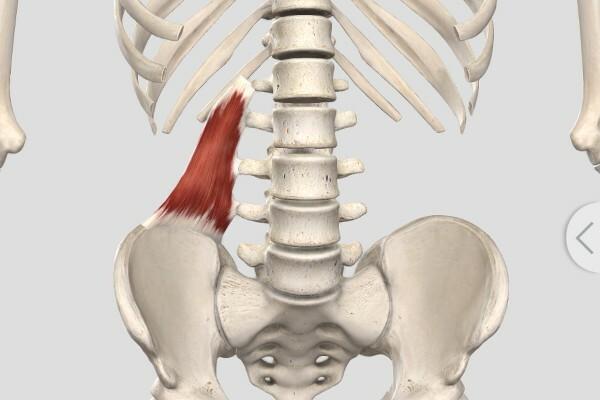
Причины возникновения триггеров в квадратной мышце поясницы
Синдром квадратной мышцы поясницы
Множество специалистов указывают на «синдром квадратной мышцы поясницы», однако это понятие часто остаётся неясным. Многие ошибочно полагают, что это просто спазм мышцы. Важно понять, что спазм и триггер – это не одно и то же.
После интенсивной тренировки я часто сталкиваюсь с болями в апоневрозе широчайшей мышцы спины. Это может произойти из-за перегрузки или неправильной техники выполнения упражнений. Я всегда уделяю особое внимание разминке и растяжке перед и после занятий, чтобы снизить риск возникновения травм. Когда же боль все-таки возникает, важно не игнорировать сигнал своего организма и отнестись к этому с должным вниманием.
Для лечения болей в апоневрозе я предпочитаю использовать комплексный подход. Во-первых, рекомендуется временно уменьшить физическую нагрузку и дать мышцам время на восстановление. Во-вторых, я включаю в свой распорядок физиотерапию, такую как массаж или ультразвук, чтобы ускорить процесс заживления. Также ношение специального бандажа может помочь в период обострения, обеспечивая поддержку для спины и снижая нагрузку на пораженную область.
Не менее важным аспектом является укрепление мышц спины и кора. Я стараюсь включать в свои тренировки упражнения, направленные на укрепление мышц, поддерживающих осанку и стабилизирующих спину. Занятия пилатесом или йогой помогают мне улучшить гибкость и снизить риск повторных травм. Такой всесторонний подход позволяет не только справляться с болями, но и значительно повышать общую физическую работоспособность.
Разница между спазмом и триггером заключается в том, что при спазме нервная система посылает сигнал, провоцируя мышечное сокращение. При этом триггеры возникают без внешнего сигнала из центральной нервной системы, то есть они остаются в мышце без поступления импульса. Если прекратить сигнал, спазм исчезает мгновенно, но триггер не теряет своей активности. Лечение триггеров в квадратной мышце требует особого подхода, который мы далее рассмотрим.
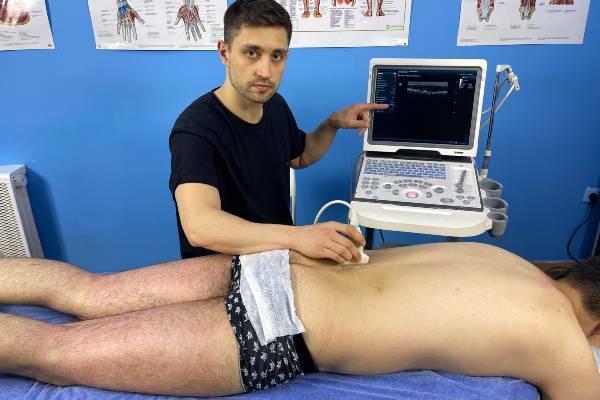
Что подразумевается под синдромом квадратной мышцы поясницы
Массаж триггеров в квадратной мышцы поясницы
- Сначала необходимо провести массаж длиннейших, многораздельных и подвздошно-реберных мышц до их значительной релаксации. Это может занять от 2 до 4 сеансов миопрессуры или миофасциального массажа. После этого можно перейти к триггерам в КМП.
- Лучше всего проводить массаж с использованием большого пальца одной руки в сочетании с прессом второго большого пальца, а остальными четырьмя пальцами касаться поясницы с противоположной стороны.
- Чередуйте точечное разминание с легкими проглаживающими движениями. Боль во время массажа может быть очень выраженной, и это будет правильным подходом к лечению.
- Однако перед выполнением массажа важно продемонстрировать пациенту характер болей, связанных именно с триггерами (по типу боли в триггерных точках других мышц). Острая боль может указывать на другие проблемы, не связанные с триггерами.

Массаж для снятия напряжения квадратной мышцы поясницы
Как лечить квадратную мышцу поясницы
Существуют и другие методы для лечения квадратной мышцы поясницы с наличием триггерных точек:
1) Ударно-волновая терапия, нацеленная на триггерные точки
2) Миопрессура или миотерапия
3) Прогревающие процедуры (в качестве вспомогательного метода)
4) Пост-изометрическая релаксация КМП
Комбинация этих методов может оптимизировать терапевтический эффект лечения.
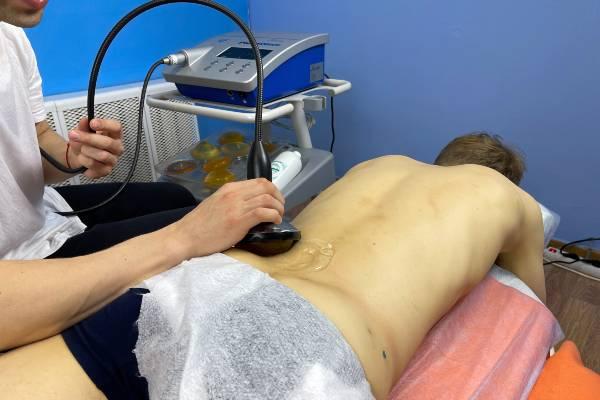
Способы лечения квадратной мышцы поясницы
Сколиоз и сколиотическая осанка из-за квадратной мышцы поясницы
- функциональный (возникает из-за неравномерного напряжения в мышцах)
- структурный (при асимметрии костей)
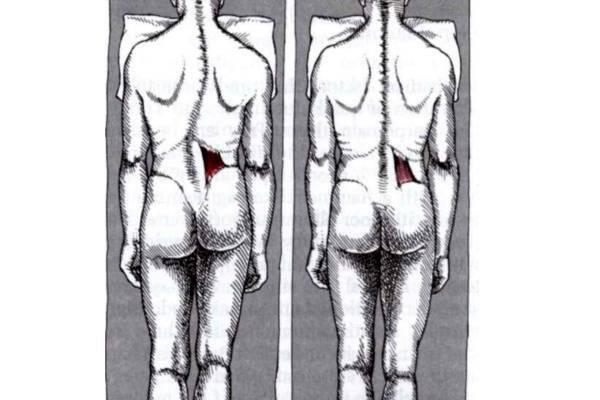
Сколиоз, обусловленный проблемами с квадратной мышцей поясницы
Поражение КПС от квадратной мышцы поясницы
- Пациент ложится на живот в расслабленном состоянии.
- Специалист делает ритмичные толчковые движения с направлением на гребни подвздошных костей.
- При наличии блокировки крестцово-подвздошного сустава может наблюдаться упругий барьер. Это преимущественно ощущение, что сустав хочет «хрустнуть», хотя это можно спутать с состоянием триггеров в связках.
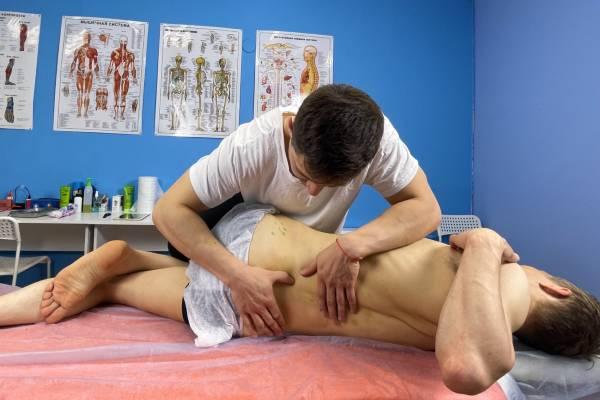
Блокировка крестцово-подвздошного сустава вследствие проблем с квадратной мышцей поясницы
Растяжка квадратной мышцы поясницы
- Упражнение на скручивание в поясничном отделе. Можно лечь на спину, согнуть колени и положить одну ногу на другую, руки разместив на полу или разведя в стороны. Медленно прокручивайте поясницу в сторону верхней ноги (например, если правая нога сверху, стремитесь коленом правой ноги дотянуться пола слева). Это действие растягивает и квадратную мышцу поясницы, и крестцово-подвздошную связку, а также ягодицы. Не забудьте, что следует растягивать мышцы-синергисты КМП.
- Упражнение на сгибание поясничного отдела. начните с лёгкой растяжки, затем можете переходить к более сложным. Сядьте на стул или скамью, чтобы колени образовывали угол в 90 градусов. Наклоняйте голову вперед и медленно округляйте грудной, а затем и поясничный отдел позвоночника. При выполнении этого упражнения растягиваются квадратная мышца и другие мышцы спины. Чтобы усложнить, можно выполнить упражнение на полу с прямыми ногами, что также расширит растяжение задней поверхности бедра.
- Боковые наклоны. Эти упражнения могут выполняться в двух вариантах: стоя (начальный уровень) либо сидя на полу (продвинутый уровень). Сядьте, опираясь на ягодицы, одну ногу вытяните вбок, а вторую согните в колене, подведя пятку к паховой области. Это положение способствует растяжению квадратной мышцы поясницы с той стороны, где нога согнута. Постарайтесь рукой дотянуться до пальцев вытянутой ноги, уделяя внимание ощущениям вытяжения в пояснице.
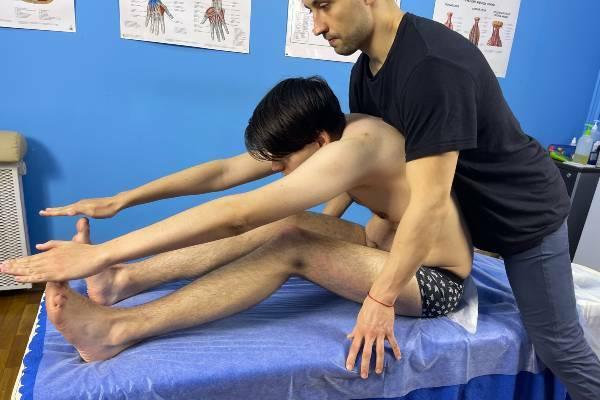
Растяжка квадратной мышцы поясницы
Как укрепить квадратную мышцу поясницы
Укрепление квадратной мышцы поясницы следует начинать лишь после курса лечения для устранения триггеров. Раннее укрепление с наличием триггеров может привести к ухудшению состояния, так как они могут активироваться в ответ на нагрузку.
Тем не менее, для повышения выносливости мышцы актуально её укрепление. Лягте на пол, вытяните ноги. Упритесь ладонями в гребни подвздошной кости. На выдохе тянитесь пяткой вниз, при этом акцентируйте внимание на вытяжении поясницы. Для углубления растяжения сжимайте мышцу с противоположной стороны, а рукой помогайте отводить таз в сторону.
Каждое движение фиксируйте на 2-3 секунды и проделывайте эту растяжку в противоположную сторону. Повторите по 20 раз на выдохе для каждой стороны.Полезный совет — чтобы лучше растягивать мышцы, лучше их прогреть в горячем душе минут 8-10 перед выполнением растяжек, если вы делаете это дома. Еще более эффективным будет самостоятельное разминание квадратных мышц поясницы на массажных роллах перед растяжкой.
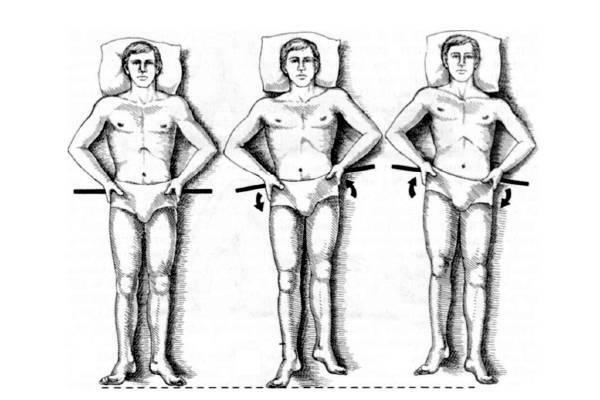
Как усилить квадратную мышцу поясницы
Профилактика болей в квадратной мышце поясницы
- Во-первых, если вы проводите много времени сидя (за рулем или в офисе), делайте перерывы хотя бы раз в час для разминки и растяжки поясницы. Это должно стать вашей привычкой. Если вы много ездите, старайтесь выходить из машины почаще и тоже растягиваться. Многие офисы переходят на стоячий рабочий формат, что снижает напряжение квадратной мышцы поясницы.
- При поднятии тяжестей с пола рекомендуется использовать ноги, а не разгибать поясницу, также рекомендуется носить поддерживающий корсет.
- Обязательно делайте самомассаж поясницы и мышц-синонимов — ягодиц, задней поверхности бедер и живота вместе с подвздошно-поясничной мышцей. Эти группы способствуют проявлению миофасциальных триггеров в пояснице.
- Практикуйте упражнения для растяжки и разогрева. Изучайте материалы о миофасциальном болевом синдроме и не бойтесь остеохондроза, межпозвоночных грыж и болей в спине.
Разновидности болей
Чтобы определить, к какому врачу обращаться, стоит изучить основные причины, способные вызвать эти неприятные ощущения. Виды болей могут отличаться по степени интенсивности и частоте возникновения. Также для определения вероятной причины необходимо учитывать локализацию болезненных ощущений.
По частоте появления боли могут быть:
- единичными,
- периодическими,
- постоянными.
По интенсивности боли различают:
Обычно слабые боли носят ноющий характер, сильные проявляются достаточно остро. Ноющие боли достаточно часто сопровождают человека постоянно, поэтому многие люди просто привыкают к ним и со временем даже перестают обращать внимание на то, что болят мышцы спины. При этом патологический процесс, который вызывает боли, прогрессирует. Обычно в таких случаях обнаружить заболевание, которое вызывает боли, удается только на плановом осмотре или уже тогда, когда болезнь достигла серьезных масштабов и начинает проявлять себя более сильными болями или другими симптомами.
Боли могут возникать из-за заболеваний позвоночника или не иметь с ним связи. Такие симптомы требуют внимания и не должны игнорироваться.
Основные причины болей
Вся спина человека покрыта мышцами. Они могут увеличиваться в размерах или уменьшаться — это определяется уровнем их развития. Это также определяет крепость мышечного каркаса, который поддерживает позвоночник.

Профилактическое укрепление мышц вдоль позвоночника снижает риск возникновения мышечной боли.
Боли, вызванные патологиями позвоночника
Заболевания, как остеохондроз и сколиоз, способны вызывать постоянные спинальные боли. Изменения в позвоночнике приводят к сжатию окружающих мышц. На ранних стадиях часто чувствуется легкий дискомфорт, который проходит быстро. Затем боли становятся более выраженными и продолжаются дольше. Со временем они могут стать постоянными.
Боли при поражении внутренних органов
Иррадировать в поясницу могут боли, вызванные заболеваниями поджелудочной железы или желудка. Низ спины может болеть при проблемах с органами половой и мочевыделительной систем. Органы дыхания могут вызывать боли под лопатками. Из-за высокой вероятности того, что боли в спине вызваны болезнями внутренних органов, при появлении этого симптома часто требуется прохождение полного обследования.
Воспалительные процессы
Переохлаждение может вызывать воспалительные процессы в мышцах — миозит. А бороться с этим состоянием довольно непросто. Часто люди сталкиваются с миозитом в жаркие дни, стараясь укрыться от жары сквозняками. Иногда это заболевание спровоцировано инфекцией, поэтому самолечение в таких случаях не рекомендуется.
Механические повреждения
У спортсменов, особенно неопытных, которые еще не умеют правильно рассчитывать нагрузку, боли после тренировки возникают достаточно часто. Механические повреждения мышц спины могут возникнуть в результате неправильной работы с весом в тренажерном зале, в случае подъема тяжестей в быту или при совершении слишком резких движений, которые задействуют слабо разработанные мышцы. Мышцам в этом случае необходим отдых, при сильном воспалении помогут ледяные компрессы, а после его устранения — прогревания мышц.
Боли перенапряжения
Этот тип боли наблюдается у людей, которые ведут малоподвижный образ жизни. Долгое нахождение в одной позе приводит к напряжению мышц, что, в свою очередь, вызывает постоянный дискомфорт в спине, особенно после сна. В таких случаях необходимо пересмотреть обычный режим — спать на ортопедическом матрасе и не забывать о гимнастике для растяжки и укрепления спинальных мышц.
Врожденные патологии
Если ребенок жалуется на боли, необходимо проявлять особую внимательность. Врожденные патологии могут требовать коррекции или не поддаваться ей. В любом случае нужна консультация врача, так как без должного лечения многие проблемы могут привести к серьезным осложнениям. Например, синдром укороченной ноги, даже с разницей всего 3-5 мм, может со временем приводить к искривлению позвоночника и деформации таза. Состояние пациента только ухудшается, независимо от того, какая нога короче.
Мышечно-тонический синдром

Мышечно-тонический синдром — частое проявление остеохондроза позвоночника. Подчас боли в позвоночнике связаны не с грыжей диска или протрузией, а именно с мышечно-тоническим синдромом.
Мышечно-тонический синдром проявляется в виде болезненного спазма мышц, который возникает рефлекторно и чаще всего связан с дегенеративными заболеваниями позвоночника, поскольку затрагивает нервы, иннервирующие фиброзную капсулу межпозвонкового диска (нерв Люшка). Он также может возникать из-за чрезмерных нагрузок на спину или длительного статического положения (неверная осанка). Мышцы при длительном напряжении постоянно удерживаются в тонусе, что препятствует венозному оттоку и может вызвать отеки окружающих тканей.
Отек является следствием мышечного спазма. Плотные напряженные мышцы оказывают воздействие на нервные рецепторы и сосуды в самих мышцах, что приводит к развитию стойкого болевого синдрома. Боль в свою очередь рефлекторным путем вызывает увеличение мышечного спазма и, таким образом, еще больше ограничивает объем движений.
Возникает замкнутый цикл: спазм — отек тканей — болевые ощущения — новый спазм. Однако в некоторых случаях мышечный спазм является защитной реакцией организма на внешние воздействия на кости скелета (защита нервов, сосудов и внутренних органов) при различных заболеваниях.
Но длительное состояние спазма может перейти в патологическое, поэтому важно устранить это явление, так как длительное напряжение может негативно сказаться на функции мышц. Для мышечно-тонического синдрома характерны напряжение, уплотнение и укорочение мышц, что приводит к ограничению подвижности в опорных структурах.
Повышенный тонус мышц может быть локальным с вовлечением участка мышцы и диффузным (тонус всей мышцы). Кроме того, бывает и региональный и генерализованный – спазм мышц как сгибателей, так и разгибателей. Интенсивность повышенного тонуса может быть как умеренной, так и выраженной.
При умеренном гипертонусе мышцы чувствительны к пальпации и обнаруживаются уплотнения. При выраженном гипертонусе мышца становится плотной и болезненной, а массаж или тепло лишь усиливают болевые ощущения. Выделяют осложненный и неосложненный гипертонус мышц.
При неосложненном тонусе боль локализуется только в мышце, а при осложненном боль может иррадиировать в соседние области. Механизм болей при осложненном гипертонусе связан с ишемическими проявлениями в спазмированной мышце (нарушение микроциркуляции, компрессия сосудисто-нервных образований). Нередко при мышечно-тоническом синдроме происходит формирование триггерных точек, которые являются признаком образования миофасциального болевого синдрома. Наиболее распространенными мышечно-тоническими синдромами являются следующие синдромы:
- Синдром передней лестничной мышцы. Он обусловлен повышенным тонусом этой мышцы, что может вызвать туннельный синдром (между первым ребром и лестничной мышцей) и раздражение сосудисто-нервного пучка с нарушением функции локтевого нерва. При поворотах и разгибании головы боли усиливаются. Чаще всего синдром обнаруживается с одной стороны.
- Синдром нижней косой мышцы головы. Характеризуется болями в затылке со стороны спазмированной мышцы, которые усиливаются при повороте головы. Часто сопровождается раздражением затылочного нерва и спазмом вертебральной артерии.
- Синдром передней стенки грудной клетки. Проявляется болями, похожими на стенокардию, но в отличие от истинных сердечных болей на ЭКГ изменений нет. Боли могут уменьшаться при активных движениях. Диагностика данного синдрома трудна и требует исключения заболеваний сердца.
- Синдром малой грудной мышцы. Проявляется при слишком большом отведении плеча к ребрам, что приводит к сжатию плечевого сплетения и артерии, что нарушает кровоснабжение конечности и иннервацию. В результате — онемение, парестезии и мышечная слабость.
- Лопаточно-реберный синдром. В этом случае боли ощущаются в верхнем углу лопатки, возможно появление хруста при движении и ограничение подвижности. Причиной являются дегенеративные изменения в шейном отделе позвоночника (С3-С4 и С7) или синовиты мышц лопатки.
- Синдром грушевидной мышцы. Возникает вследствие сжатия седалищного нерва этой мышцей в области ягодичной ямки. Боль напоминает радикулит, возможно также онемение конечности.
- Синдром мышцы, натягивающей широкую фасцию бедра. Обусловлен дегенеративными изменениями поясничного отдела позвоночника или может быть рефлекторным при заболеваниях тазобедренного сустава.
- Синдром подвздошно-поясничной мышцы. Возникает в контексте дегенеративных изменений поясницы или мышечных блокад в грудопоясничном сегменте, а также при заболеваниях брюшной полости и органов малого таза.
Диагностика
- Анализ истории заболевания и жалоб пациента (продолжительность болевого синдрома, их интенсивность, характер болей, а также связь с движением или другими провоцирующими факторами).
- Оценка неврологического состояния. Анализ состояния мышц, наличие спазмированных участков или болевых точек (триггеров), подвижность отдельных сегментов позвоночника и движения, вызывающие обострение болей.
- Рентгенологическое исследование позвоночника (в случае шейного отдела возможно проведение с функциональными пробами). Этот метод помогает выявить выраженные дегенеративные изменения в костной ткани.
- Магнитно-резонансная томография и компьютерная томография. Эти методы необходимы для визуализации дегенеративных изменений в мягких тканях (например, грыжи дисков, протрузии, наличие компрессии нервов).
- Электромиография (ЭМГ) – это исследование, позволяющее оценить уровень нарушений проводимости в нервах и мышечных тканях.
Лечение мышечно-тонических синдромов в основном сосредоточено на устранении первопричины, вызвавшей спазм мышц. Однако часто ослабление спазма способствует улучшению общего состояния и основного заболевания. Длительные мышечные спазмы могут привести к формированию замкнутого патологического круга. Поэтому крайне важно, чтобы пациенты как можно скорее обращались к врачу для устранения спазма. Рекомендуется следующее лечение:
- Использование ортопедических приспособлений. Рекомендуется носить корсет (для поясничного отдела) или воротник Шанца для разгрузки соответствующих частей позвоночника. Также полезно применять ортопедические подушки.
- Медикаментозное лечение. Для снятия мышечного спазма могут быть назначены миорелаксанты, такие как мидокалм, сирдалуд, баклофен. Нестероидные противовоспалительные средства (НПВС) – например, мовалис, вольтарен, ибупрофен и т. д. – помогают уменьшить проявления боли и воспаление.
- Локальные инъекции анестетиков, иногда с добавлением кортикостероидов, могут помочь прекратить патологическую импульсацию триггерных точек.
- Массаж и мануальная терапия зарекомендовали себя как эффективные методы лечения мышечно-тонических синдромов. Эти процедуры помогают нормализовать мышечный тонус, улучшают подвижность двигательных сегментов и устраняют причину болевого синдрома.
- Иглоукалывание — признанный метод лечения мышечно-тонических синдромов, помогающий уменьшить необходимость в медикаментах, нормализовать проводимость нервных волокон и облегчить боль.
- Физиотерапевтические процедуры, такие как электрофорез, магнитотерапия, ДДТ и СМТ, могут помочь уменьшить отек тканей, улучшить кровообращение и облегчить болевые ощущения.
- Лечебная физкультура (ЛФК). После уменьшения болевого синдрома комплекс физических упражнений способствует укреплению мышечного корсета, нормализации мышечного тонуса и профилактике новых мышечных спазмов.
Разрешается использование материалов при условии указания активной гиперссылки на оригинальный текст статьи.
Классификация мышечно-тонических синдромов
Существует несколько разновидностей мышечно-тонических болевых синдромов. Они классифицируются в зависимости от локализации:
- Синдром компрессии передней лестничной мышцы: затрагивает область III-VI шейных позвонков и верхнее ребро. При спазме происходит сжатие подключичной артерии и плечевого сплетения.
- Синдром грушевидной мышцы: сжатие седалищного нерва и нижней ягодичной артерии.
- Фасетный синдром: локализованная болезненность и ограниченность подвижности в области дугоотросчатых суставов позвоночника. Сопровождается подвывихами позвонков и разрывами суставных капсул. В зависимости от расположения пораженного фасетного сустава, боль может иррадировать в голову, плечи, грудную клетку, поясницу, крестец, бедро или ягодицы.
Кроме упомянутых выше синдромов, также могут наблюдаться патологические изменения в трапециевидной, широчайшей грудной, квадратной мышце поясницы и поднимателе лопатки. Болевые ощущения могут быть как первичными (ограничиваясь только спазмированными тканями), так и вторичными, локализованными за пределами зоны поражения.
Диагностика
Комплекс диагностических мероприятий включает:
- Клинический осмотр.
- Сбор жалоб и детальный анализ неврологического анамнеза.
- Функциональная рентгенография позвоночника.
- МРТ.
- Электронейромиография (изучение биоэлектрических потенциальных изменений в мышцах, необходимое для диагностики мышечно-тонического синдрома в поясничном отделе при симптомах радикулопатии).
Магнитно-резонансная томография признана наиболее информативным, безопасным и безболезненным методом нейровизуализации. Она предоставляет точную оценку состояния позвоночника и спинного мозга, позволяет выявить протрузии и межпозвонковые грыжи, а также определить их размеры и расположение.
Реабилитация позвоночника: материалы специалистов РЦ “Лаборатория движения”
Скачайте подробную программу реабилитации.
Причины
Чаще всего мышцы спины болят из-за спазма. Причиной является длительное неудобное положение. Нередко дискомфорт возникает после сна в нефизиологичной позе, при продолжительном сидении на одном месте. Последнее актуально для офисных работников и любителей компьютерных игр.
В результате перенапряжения в определенном участке возникает гипертонус, в мышечных тканях наблюдается уплотнение. Это часто приводит к сжатию нервных волокон. Болевые ощущения при этом обычно локализуются в области шеи, поясницы и вдоль ребер.
Встречаются и другие причины дискомфорта.
- Травмы: удары, растяжения, сжатия.
- Искривление позвоночника. Это приводит к перераспределению нагрузки на мышцы, изменению их тонуса и деформации грудной клетки. Все это способствует нарушениям нормального анатомического положения нервов и сосудов, в результате чего появляются болевые ощущения в разных участках спины, со временем нарастающие.
- Разная длина ног в результате врожденных особенностей, вывихов или подвывихов тазобедренных суставов. Это состояние приводит к деформации скелета и изменению мышечного тонуса.
- Явно выраженное плоскостопие. Из-за необеспеченной амортизации стопы во время движения позвоночник испытывает увеличенную нагрузку, возникают микротравмы, нарушается осанка, меняется тонус мышц.
- Воспаление мышечных тканей. Причиной могут быть инфекции, переохлаждение, травмы, интоксикации, нарушения обмена веществ или генетические отклонения. Общими признаками разных типов заболеваний являются выраженные болевые ощущения после сна, отек и напряжение в пораженной области, незначительное покраснение.
- Межпозвоночные грыжи. Они возникают при разрушении фиброзной оболочки межпозвоночного диска, что приводит к выпячиванию его студенистого ядра через патологическое отверстие. Это снижает высоту диска, сужает просвет между позвонками и может ущемлять близлежащие нервы. Острые боли, возможно, сопровождаются онемением окружающих тканей и нарушением мышечных функций вплоть до пареза.
- Аутоиммунные и ревматические заболевания. Основными симптомами являются постоянная слабость и болезненность в симметричных мышечных группах, чаще всего поражаются плечевой пояс, шея и область тазобедренных суставов.
Болевые ощущения могут быть отраженными, возникая при поражениях внутренних органов и иррадиируя по нервным волокнам в спину. Типичным примером является пиелонефрит – воспаление почек. Для острого течения характерны повышение температуры и потливость.
Мышечные боли в спине – это распространенное явление среди беременных женщин на поздних сроках. Увеличение веса плода создает дополнительную нагрузку на позвоночник, матка сжимает окружающие органы, а мышцы находятся в постоянном напряжении.
Распространенные связанные патологии
Миозит
Миозитом называют воспаление мышечной ткани. Различают несколько видов этого состояния.
- Обычная форма. Причины: переохлаждение, паразитарные инфекции, грипп, ОРВИ, интоксикация организма (включая алкоголь и токсинами промышленного происхождения), длительная физическая работа в условиях низкой температуры, нервное напряжение, судороги. При поражениях мышц грудного или поясничного отделов боль, как правило, имеет односторонний характер. При пальпации ощупываются уплотнения и узелки. При простудах шеи болезненность может иррадиировать от основания затылка к левому или правому плечу.
- Гнойная форма. Возникает из-за инфекций раневых поверхностей, миграции патогенов из других участков организма. Может наблюдаться при пиодермии, фурункулезе. Основные возбудители – стрептококки, пневмококки, гонококки. Возможность образования абсцессов. Начинается остро и сопровождается выраженной болью, общей слабостью и высокой температурой. Лечение: антибиотики, УВЧ.
- Оссифицирующая форма – редкий случай. Развивается на фоне старых травм и характеризуется окостенением мышечного участка, который часто требуется иссечению хирургически. Лечение обычных неосложненных форм миозита осуществляется с применением НПВС. После окончания острых болей могут быть назначены физиопроцедуры, такие как грязелечение, электрофорез, а также аппликации из озокерита и парафина.
Сколиоз
Сколиоз не является безобидным заболеванием. Его не следует путать с обыкновенным нарушением осанки, которое можно эффективно скорректировать с помощью лечебной физкультуры. При сколиозе позвоночник отклоняется от своей нормальной оси. Позвонки наклоняются и со временем могут деформироваться. В результате начинаются патологические изменения грудной клетки и тазовых костей, что ведет к нарушению функций внутренних органов.
Сколиоз чаще всего выявляют у школьников. В 80% случаев точную причину развития патологии установить не удается. В оставшихся 20% деформации возникают еще во время внутриутробного развития либо на фоне нарушения обменных процессов, патологий соединительной ткани. Искривление может возникнуть в любой части позвоночника. Первым симптомом является несимметричное положение лопаток.
Лечение сколиоза может занять длительное время. Оно может быть как консервативным, так и хирургическим. В первом случае используются ортопедическая обувь, корсеты и лечебная физкультура. Оперативное вмешательство включает выпрямление позвоночника с помощью металлических конструкций: пластин, винтов, стержней.
Миофасциальный синдром
Данный синдром проявляется образованием болезненных триггерных узелков в мышечной ткани. Это болезненные уплотнения от 1 до 3 мм в диаметре, которые могут объединяться в конгломераты до 10 мм в диаметре. Чаще всего такие уплотнения возникают в области шеи, надплечья и поясницы.
Факторы, провоцирующие образование триггеров:
- Заболевания позвоночника: остеохондроз, травмы, спондилоартроз; болевые ощущения часто вызваны мышечным перенапряжением и образованием болезненных узелков;
- долгое нахождение в некомфортной позе, что приводит к напряжению мышц;
- аномалии скелетной структуры: плоскостопие, сколиоз, укорочение одной конечности, хромота способствуют неравномерной нагрузке на мускулатуру;
- избыточные нагрузки на неподготовленные мышцы: микроразрывы мышечных волокон и перенапряжение могут вызывать уплотнения;
- долгосрочные повторяющиеся движения;
- хронические или регулярно возникающие стрессы, которые вызывают длительное мышечное напряжение;
- сильные травмы и ушибы.
Боль может проявляться остро (постоянно) или подостро, возникая только во время движений. Хронические заболевания могут развиваться из течения патологии. Триггерные точки могут вызывать легкий дискомфорт. Для терапии применяются нестероидные противовоспалительные средства (НПВС), массаж, миорелаксанты, медикаментозные блокировки и антидепрессанты. Эффективными методами являются рефлексотерапия и лечебная физкультура (ЛФК).
Радикулит
Причиной является раздражение, ущемление, воспаление нервных корешков. Повреждения возникают на фоне остеопороза, спондилоартроза, опухолей позвоночника, грыж дисков. Характерным симптомом, кроме острой боли, является потеря чувствительности в пораженной области, нарушение ее двигательной активности вплоть до паралича. При ущемлении нервов грудного отдела возникает опоясывающее одностороннее онемение, например, от лопаток и подмышек до пупка и поясницы. При поражении шейного отдела снижается мышечная сила в одной или обеих руках.
Цель лечения состоит в том, чтобы устранить причину повреждения нерва и провести медикаментозную терапию для уменьшения отека и воспалительных процессов. Если консервативные методы оказываются бесполезными, может потребоваться хирургическое вмешательство для устранения зажима. В большинстве случаев достаточно медикаментов, ЛФК, физической и мануальной терапии.
Лечение
При выборе методов терапии для пациентов с болями в мышцах спины вдоль позвоночника или в грудном отделе важно учесть симптомы и локализацию болей: в верхней части, по бокам, ниже лопаток, выше поясницы, справа или слева, у мужчины или женщины, в состоянии покоя или после физической активности, а также после болезни.
Врач ставит диагноз и подбирает индивидуальную стратегию лечения, поэтому использовать чужие методы и рецепты опасно. Врачи комбинируют несколько направлений терапии. Однако лечение долгое. Бросать курс сразу нельзя, иначе боль вернётся и проявится сильнее.
Медикаментозное лечение
- Миорелаксанты, способствующие расслаблению и улучшению кровообращения.
- Витамины группы B, которые усиливают действие других препаратов и активно участвуют в восстановлении и обеспечении тканей питательными веществами.
- Нестероидные противовоспалительные средства для облегчения боли.
- Хондропротекторы, поддерживающие здоровье хрящей.
Физиотерапия и ЛФК
Среди наиболее эффективных методов выделяются:
- Электрофорез, который позволяет быстро доставить необходимые лекарства к месту боли.
- Магнитотерапия для расслабления мышц.
- Специальные массажные техники.
- Комплексы ЛФК, упражнения для которых назначает врач; первые занятия лучше проводить под руководством опытного тренера.

Хирургические вмешательства
Назначают операцию, когда:
- Необходимость удаления новообразования или опухоли.
- Восстановление после серьезной травмы часто требует хирургического вмешательства.
- Если консервативное лечение оказывается неэффективным.
После операции клиенты проходят реабилитацию, включающую прием медпрепаратов и физиотерапию.
Профилактика

Полностью избавиться от болей в спине вряд ли получится, ведь время от времени почти каждый испытывает мышечное перенапряжение. Однако возможно предотвратить заболевания, которые могут вызывать боль и деформацию мышц, применяя профилактические меры. Специалисты рекомендуют следовать нескольким простым правилам, которые не только сохранят здоровье мышц, но и укрепят иммунитет, позволяя поддерживать хорошее самочувствие в долгосрочной перспективе.
Врачи советуют:
- Обеспечьте себе адекватное движение каждый день. Регулярные лесные прогулки или занятия йогой помогут не только предотвратить многие болезни, но и сигнализировать, если проблемы уже возникли.
- Принимайте утренний контрастный душ и тщательно растирайте тело полотенцем; это значительно ускорит обмен веществ и улучшит кровообращение.
- Регулярно проходите курсы массажа. Для поддержания здоровья рекомендуется проходить 8-10 сеансов каждые полгода. Массаж помогает снять усталость, улучшить питание тканей и избавиться от зажимов.
- Укрепляйте иммунитет и избегайте вирусных заболеваний, поскольку они могут вызывать болевые ощущения в спине.
- Контролируйте свой вес. Избыточная масса тела приводит к потере мышечной массы, что негативно сказывается на здоровье спины. Мышечный корсет ослабевает, тогда как нагрузка увеличивается.
- Снижайте уровень стресса. Постоянное психическое давление и напряжение приводят к соматическим заболеваниям, проявляющимся, например, в виде мышечных спазмов.
- Следите за своей осанкой, чтобы избежать искривления позвоночника и хронических болей в будущем; следите за положением плеч в повседневной жизни, не только во время прогулki, но и за компьютерным столом.
- Обустройте комфортное спальное место. Ортопедические матрасы средней жесткости и подходящие подушки помогут вашей спине максимально расслабиться и снизить ночное напряжение.
- Правильно поднимайте и переносите тяжелые предметы, распределяя массу между ногами и руками, а не нагружая спину.
- Избегайте ношения больших весов одной рукой или на одном плече. Привычка носить рюкзак на одной стороне с детства может способствовать искривлению позвоночника.
- Выбирайте виды спорта, которые укрепляют мышцы спины, например, плавание и йога.
Если при следовании большинству указанных рекомендаций вы всё же ощутили резкие боли в спине, не стоит полагаться только на обезболивающие. Своевременное обращение к специалистам поможет предотвратить осложнения при большинстве заболеваний, вызывающих дискомфорт в спине.








