При лечении артроза коленного сустава основное внимание уделяется снижению воспаления и боли, улучшению функциональности сустава. В начальных стадиях применяются консервативные методы, такие как физиотерапия, медикаментозное лечение и периодическая иммобилизация. В более сложных случаях может потребоваться операция, включающая эндопротезирование или Артроскопию для восстановления поврежденных структур.
В случае лигаментита важно устранить воспаление связок и восстановить их функциональность. Обычно назначаются противовоспалительные препараты и физиотерапевтические процедуры. Если консервативные методы не приносят результатов, возможно проведение хирургического вмешательства для коррекции поврежденных связок и восстановления их анатомической структуры.
- Диагностика: Оценка состояния коленного сустава с помощью рентгена и МРТ для подтверждения артроза и лигаментита.
- Консервативное лечение: Физиотерапия, лечебная физкультура, медикаменты для снятия воспаления и боли.
- Хирургические методы: Артроскопия для удаления поврежденных тканей, коррекция связок или установка протезов при тяжелых формах артроза.
- Реабилитация: Постоперационная восстановительная терапия, включая физические упражнения для улучшения функции сустава.
- Профилактика: Освещение важных аспектов предотвращеия травм и поддержания здоровья коленного сустава в будущем.
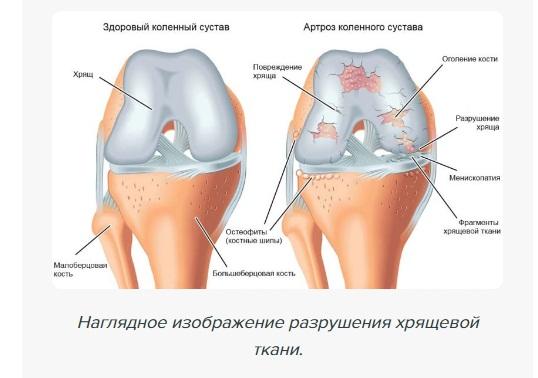
Артроз коленного сустава, наряду с артрозом тазобедренного сустава, представляет собой одно из наиболее часто встречающихся дегенеративных заболеваний в области опорно-двигательного аппарата. По статистике, к 50 годам артроз коленного сустава наблюдается у 40% населения, и это число продолжает расти с возрастом.
Учитывая значительную распространенность остеоартроза коленного сустава, был разработан современный подход к лечению, который включает в себя: изменения в физической активности, лечебную физкультуру, физиотерапевтические процедуры, внутрисуставные и околосуставные инъекции глюкокортикостероидов и препаратов гиалуроновой кислоты, а также богатой тромбоцитами плазмы. Если эти консервативные методы не дают результата, может быть предложено хирургическое вмешательство.
К хирургическому лечению первичного артроза коленного сустава относятся две ключевые группы операций — эндопротезирование и коррекционные остеотомии. Артроскопия при первичном гонартрозе не всегда демонстрирует высокую эффективность и часто не придает даже временное облегчение.
Коррекционные остеотомии, особенно при наличии деформаций в коленном суставе и выраженном поражении одного из его компартментов, могут значительно уменьшить болевой синдром, сохранив при этом естественный сустав.
В дальнейшем рассмотрим показания и противопоказания к этой процедуре, важность правильного выбора пациентов, хирургическую технику, методы фиксации и потенциальные осложнения.
Показания к корригирующей остеотомии при артрозе коленного сустава
Нарушение механической оси коленного сустава приводит к дисбалансу в распределении нагрузок и ассиметричному износу хряща. Наиболее распространенной формой является артроз с варусной деформацией (ноги в виде «колеса»), где износ чаще всего наблюдается во внутренней части коленного сустава.
При артрозе коленного сустава я рекомендую придерживаться комплексного подхода в лечении, который сочетает как консервативные, так и хирургические методы. На первом этапе важно уменьшить воспаление и облегчить боль с помощью нестероидных противовоспалительных препаратов (НПВП), а также физиотерапии и лечебной физкультуры. Эти методы позволяют уменьшить нагрузку на сустав и потенциально замедлить прогрессирование заболевания.
Если консервативное лечение оказывается недостаточно эффективным, я рассматриваю возможность выполнения артроскопии, которая позволяет оценить состояние сустава и при необходимости провести минимально инвазивные хирургические вмешательства. В частности, можно удалить дегенеративные ткани или произвести выравнивание суставных поверхностей. При более выраженных изменениях и значительной ограниченности движений может потребоваться эндопротезирование коленного сустава, что обеспечит лучшую функцию и снизит болевые симптомы.
Лигаментит, как правило, требует более специфического подхода, так как воспаление мягких тканей вокруг сустава требует аккуратного обращения. В таких случаях, помимо НПВП, я рекомендую применение инфильтраций кортикостероидов для быстрого устранения воспаления. Физиотерапия и реабилитационные процедуры, направленные на восстановление подвижности и укрепление мышечного корсета, играют ключевую роль в дальнейшем лечении. При недостаточной эффективности консервативных методов или наличии значительной нестабильности сустава может потребоваться хирургическая фиксация или реконструкция поврежденных связок.

Плюсы и минусы операции

Одним из главных преимуществ артроскопии является её органосохраняющий характер. В отличие от эндопротезирования, она не требует удаления сустава и установки искусственного имплантата. Это вмешательство является малоинвазивным и выполняется без разрезов суставной полости.
Весь процесс осуществляется через маленькие разрезы под визуальным контролем (для этого в сустав вводится специальная камера). Это позволяет сократить время реабилитации и сделать его более комфортным. Однако стоит отметить, что артроскопия может не быть столь успешной у пожилых пациентов и у тех, кто страдает от 3-4 стадий гонартроза.
При запущенных формах артроскопия нецелесообразна, так как вскоре потребуется эндопротезирование. Однако у молодых людей с остеоартрозом 2-3 стадии, у которых сохраняется ось ниже конечностей, данная процедура может обеспечить значительное улучшение состояния и увеличить возможность трудоспособности.

Артроскопическую операцию проводят не ранее 2-й стадии гонартроза, когда хрящевое покрытие повреждено на 20-25%. Показаниями к вмешательству могут служить ограничения в подвижности, рецидивирующий синовит или хронический болевой синдром, который не поддается стандартной терапии.
Хирургическое вмешательство также рассматривается для пациентов, стремящихся избежать большого количества противовоспалительных средств. Постоянное применение НПВС может негативно сказываться на желудочно-кишечном тракте. Люди трудоспособного возраста, сталкивающиеся с ограничениями движений колена, могут с помощью артроскопии вернуться к привычной жизни, а те, кто страдает от постоянной боли, могут на некоторое время избавиться от необходимости принимать обезболивающие препараты (в полной или частичной мере).
Как проводится вмешательство
Процедура проводится под спинальной или периферической регионарной анестезией. На протяжении всего вмешательства пациент находится в сознании и имеет возможность следить за процессом на экране. Перед операцией область коленного сустава тщательно обрабатывают с соблюдением антисептики, а затем хирург выполняет несколько небольших разрезов.
Через эти разрезы вводится необходимый хирургический инструмент и артроскоп с камерой. На экране выводится изображение, что позволяет хирургу выполнять манипуляции под визуальным контролем, и пациента также может наблюдать за происходящим.

Для пациентов с 3 и 4 стадиями артроза «золотым стандартом» является эндопротезирование. Полная замена коленного сустава обеспечивает надежное избавление от хронического болевого синдрома и восстановление утраченных функций конечности. В отличие от артроскопического вмешательства, эндопротезирование гарантирует долговременный результат. Современные имплантаты могут эффективно функционировать до 15-20 лет.
При выраженном разрушении хрящей в запущенных случаях, на основании медицинских и социальных показаний, может быть предложена артродез, что является еще одним вариантом вмешательства, предполагающим полное обездвиживание сустава. Это может сохранить опороспособность конечности, но серьезно ограничить её функциональность.

Необходимость хирургического вмешательства
Артроскопия может производиться не ранее 2-й стадии гонартроза, когда у пациента восстановлено 20-25% хрящевой ткани. Причинами для операции могут быть ограничения подвижности сустава, рецидивирующий синовит либо стойкая боль, не поддающаяся консервативному лечению. Также к хирургическому вмешательству могут прибегнуть те, кто не хочет регулярно принимать противовоспалительные препараты, поскольку их постоянное использование несет риск для здоровья желудочно-кишечного тракта.
Для людей трудоспособного возраста, имеющих ограничения в подвижности коленного сустава, артроскопия представляет собой возможность вернуться к активной жизни, а тем, кто страдает от постоянной боли, позволяет на несколько лет ощутить облегчение и снизить количество принимаемых обезболивающих средств (частично или полностью).
Как проводится вмешательство
Операция осуществляется с применением спинальной или периферической анестезии. Во время артроскопии пациент остается в сознании и может следить за всем процессом на экране.
Перед началом операции кожа в области колена обрабатывается с соблюдением всех необходимых антисептических мер, после чего хирург выполняет несколько небольших разрезов. Через эти разрезы вводится хирургический инструментарий и артроскоп с камерой. В ходе манипуляции изображение выводится на экран, позволяя хирургу осуществлять действия под визуальным контролем, а пациенту наблюдать за ходом хирургического вмешательства.








