Косынка при переломе руки после операции остеосинтеза не является обязательной, но может быть рекомендована для улучшения поддержки и фиксации конечности. Она помогает уменьшить нагрузку на руку и способствует более комфортному восстановлению.
Важным фактором является соблюдение рекомендаций врача, который учитывает индивидуальные особенности пациента и стадию восстановления. Если косынка облегчает состояние и предотвращает болевые ощущения, её ношение может быть целесообразным.
- Ношение косынки позволяет фиксировать руку и снизить риск осложнений после операции остеосинтеза.
- Косынка помогает уменьшить болевые ощущения и обеспечивает комфорт при передвижении.
- Медицинские рекомендации могут варьироваться в зависимости от типа перелома и индивидуальных особенностей пациента.
- Важно обсудить необходимость ношения косынки с врачом на этапе реабилитации.
- В некоторых случаях косынка может не потребоваться, если соблюдаются другие методы фиксации.
В случае неудачного перелома кости зачастую возникает необходимость в хирургическом вмешательстве, известном как остеосинтез. Этот процесс включает в себя соединение костей для стимуляции их срастания. Специальные металлические конструкции, применяемые во время операции, фиксируют концы костей, обеспечивая их стабильное положение.
В послеоперационный период могут возникнуть осложнения, в результате чего фиксаторы иногда приходится удалять до истечения запланированного срока. Решение о необходимости удаления имплантов принимается с учетом различных факторов: с каждым годом на рынке появляются новые производители фиксаторов, которые используют современные технологии, сплавы и формы. Более того, пациенты, проходящие лечение в одной клинике, могут обратиться за удалением конструкции в другую, что делает задачу врачей более сложной.
Показания к удалению фиксаторов
- заживление после остеосинтеза;
- плохое качество металлического материала;
- ограничения в движении рядом с установленным фиксатором;
- повреждения фиксатора или его смещение;
- стремление удалить шрам от операции;
- активные физические нагрузки в спорте, которые могут провоцировать повторный перелом;
- установка пластины у ребенка или подростка, что может помешать нормальному росту кости;
- наличие остеопороза, особенно на нижних конечностях, повышающее риск повторного перелома;
- инфицирование глубоко расположенных тканей;
- склонность к аллергии на определенные сплавы или металлы;
- нагноение на месте хирургического вмешательства;
- удаление как элемент общемедицинского процесса.
- расположение фиксатора в анатомически сложных зонах, где повторная операция могла бы привести к серьезным повреждениям, например, в области таза или позвоночника;
- переломы у пожилых пациентов, особенно страдающих остеопорозом, поскольку риск повторного перелома бедра после удаления фиксаторов может достигать 70%.
Косыночный фиксатор и лангета

При первой помощи при закрытых или открытых переломах с смещением используют разнообразные подручные средства для фиксации поврежденной конечности. Популярной повязкой служит косынка, свое название она получила благодаря внешнему сходству с головным убором.
Ношение косынки после операции остеосинтеза перелома руки может быть важным элементом реабилитации. Косынка способствует поддержанию конечности в правильном положении, что позволяет избежать излишнего движения и тем самым уменьшить риск смещения фиксирующих имплантов. Это особенно актуально в первые недели после операции, когда ткани только начинают заживать и нуждаются в дополнительной поддержке.
Кроме того, косынка помогает снизить нагрузку на руку и облегчает болевые ощущения. Многие пациенты отмечают, что ношение косынки позволяет им чувствовать себя более комфортно, так как конечность надежно фиксирована. Это, в свою очередь, может положительно сказаться на эмоциональном состоянии пациентов, повысив уровень их уверенности в правильности восстановительного процесса.
Однако стоит отметить, что решение о ношении косынки должно приниматься совместно с врачом, который учитывает индивидуальные особенности каждого пациента. В некоторых случаях, например, при хорошем заживлении и отсутствии осложнений, врач может порекомендовать более свободный режим. Поэтому всегда важно следовать рекомендациям специалиста и обращаться к нему при возникновении вопросов.
Повязка косыночного типа — это крупный кусок марли или любой другой тканевой материи, который сворачивается в форме треугольника. Косынку также часто применяют в качестве перевязочного средства при повреждениях плечевого, лучевого и лучезапястного сустава.
Для обеспечения покоя травмированной конечности порой применяют лангету — жесткое устройство, выполненное из пластика или гипса, которое фиксирует зону перелома. В отличие от косынки, лангетка не закрывает поврежденную область кожи, а фиксируется с помощью бинтов или повязок.
Чтобы ускорить процесс заживления после перелома руки, врач может рекомендовать специальный массаж, упражнения ЛФК для разработки суставов и назначить медикаменты. Лекарства могут содержать минералы, витамины и активные компоненты, которые способствуют улучшению состояния костей. Для уменьшения болевых ощущений могут назначаться обезболивающие, но принимать их следует только по рекомендации и под контролем врача.
Самостоятельное накладывание фиксатора

Самостоятельное наложение фиксаторов — простая процедура, не требующая специализированных навыков. Такой способ позволяет оказать первую помощь пострадавшему до прибытия медиков. Фиксация конечности предотвращает осложнения и помогает уменьшить болевые ощущения.
Повязка может быть изготовлена из любого куска ткани. Для этого нужно взять его за оба конца и сложить пополам. В образовавшуюся складку помещается рука, согнутая в локте. Концы косынки завязываются на шее, после чего складки расправляются и край ткани закрепляется булавкой или маленькой спицей.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Послеоперационное лечение при затянувшихся и неправильно сросшихся переломах лучевой кости проходит аналогично ранее описанному процессу, однако может потребоваться более длительное восстановление.
При операциях на дистальном метаэпифизе лучевой кости обычно применяется проводниковая анестезия, когда анестетик вводится в область плечевого сплетения, что приводит к полной потере чувствительности рук. Такой вид анестезии переносится довольно легко и действует от 4 до 6 часов, фактически являясь разновидностью местной анестезии.
Выполняется премедикация — успокаивающий укол перед операцией, в результате чего пациент во время вмешательства находится в состоянии сна. Как альтернативу, возможно использование общей анестезии. Конкретный метод анестезии определяет анестезиолог перед хирургическим вмешательством в ходе беседы с пациентом.
Послеоперационный период
Во время действия наркоза медицинский персонал следит за состоянием пациента, а затем переводит его в палату. Места разрезов закрываются стерильными повязками, которые затем необходимо периодически обновлять. В ране может быть установлен вакуумный дренаж для удаления жидкости, который убирается через 1-2 дня. Также на несколько дней может быть наложен гипс в зависимости от вида перелома, чтобы обеспечить неподвижность конечности.
После остеосинтеза рекомендуется держать прооперированную руку или ногу в приподнятом положении, например, подложить под нее подушку. Это поможет избежать отека. Боли снимают с помощью обезболивающих препаратов, при риске инфекционных осложнений проводят курс антибактериальной терапии.
Для выздоровления после остеосинтеза пациент должен как можно раньше начинать активные движения. Это помогает быстрее восстановить ткани, вернуть функциональность конечности и избежать осложнений. Начинают с простых упражнений, постепенно увеличивая физическую нагрузку. Если пациент не может ходить, ему стоит выполнять дыхательную гимнастику для предотвращения воспаления легких. Когда после операции на бедре или голени пациенту разрешают вставать, он первое время передвигается с помощью ходунков или с посторонней помощью.
Если хирург использовал нерассасывающиеся швы, то их удаляют примерно через десять дней. Если применялись рассасывающиеся швы или специальный хирургический клей, вмешательство не потребуется.
Восстановление и реабилитация
Срок заживления костей и восстановление зависят от типа травмы, метода остеосинтеза, возраста пациента и других факторов. Чаще всего заживление требует не менее 6 недель, но этот процесс может занять и несколько месяцев. Для контроля за заживлением врач периодически назначает рентгенографические исследования.
Реабилитационные мероприятия включают гимнастику, физиопроцедуры, занятия в бассейне, массаж. Всё это помогает:
- ускорить восстановление функций поврежденной конечности;
- предотвратить осложнения, такие как контрактура — стойкое ограничение подвижности.
Когда кости успешно срастаются, врач принимает решение о возможности удаления фиксирующей конструкции. В настоящее время металлические элементы, такие как винты и пластины, обычно не удаляются без веских причин, так как материалы, из которых они изготовлены, например, титан, могут оставаться в организме на длительный срок без вреда.
В Медицинской клинике НАКФФ мы применяем новейшие конструкции для остеосинтеза, изготовленные из надежных и безопасных материалов. Наши специалисты владеют высокими навыками в различных методах лечения. Обращайтесь к нам, мы готовы принять важного для вас пациента и предоставить всестороннюю помощь.
Как восстановить кисть руки после перелома со смещением?
Кисть руки представляет собой сложную и многофункциональную часть тела, её анатомическое строение делает её уязвимой для травм. Наиболее распространенными повреждениями кисти являются переломы фаланг пальцев и пястных костей.
Эти травмы могут произойти в повседневной жизни — из-за падения на вытянутую руку, во время занятий спортом или в результате несчастных случаев, включая дорожно-транспортные происшествия. Даже незначительные повреждения фаланг и пястных костей могут привести к серьезным последствиям для функциональности руки и снижению качества жизни. О малоинвазивной методике закрытого остеосинтеза костей кисти, успешно применяемой в АО «Медицина» (клиника академика Ройтберга), рассказывает врач травматолог-ортопед, кандидат медицинских наук Николай Петрович Бацаленко.

Исцелить перелом костей кисти со смещением простым наложением гипса невозможно. Такие случаи требуют хирургического вмешательства, которое включает в себя репозицию костей и остеосинтез с использованием винтов, спиц и пластин. При отсутствии необходимого лечения такие переломы могут вызвать разнообразные проблемы в будущем: снижение подвижности руки, потерю чувствительности, возникновение болей и деформацию суставов, что неизменно приводит к утратам трудоспособности и инвалидности.
ВАЖНО
Данная информация не предназначена для самодиагностики и самолечения. При возникновении болей или обострении заболевания диагностические исследования может назначить только врач. Для получения корректного диагноза и адекватного лечения следует обращаться к вашему лечащему специалисту. Для точной оценки результатов анализов, желательно проводить исследования в одной и той же лаборатории, так как в разных учреждениях могут использоваться различные методы и единицы измерения для аналогичных тестов.
Остеосинтез костей кисти представляет собой наиболее часто применяемую и действенную процедуру для лечения переломов костей руки. Суть операции заключается в установке и креплении фрагментов костей в верном анатомическом положении с использованием различных металлических конструкций. В зависимости от характера перелома остеосинтез может быть выполнен открытым или закрытым методом.
В случае закрытого остеосинтеза восстановление смещённых костных отломков осуществляется без необходимости в хирургическом разрезе, что возможно благодаря современным малоинвазивным методам. Открытый остеосинтез, напротив, требует рассечения мягких тканей для установки металлоконструкций.
Преимущество закрытой методики с минимальным вмешательством — в отсутствии разрезов на коже. Операция проводится через один прокол и под контролем рентгенографии и электронно-оптического преобразователя (ЭОП).
Данная операция обычно не предполагает длительного пребывания в стационаре. Пациент может отправиться домой уже через несколько часов после вмешательства. Еще одним преимуществом является использование комбинированной анестезии, позволяющей легко пробудиться и минимизировать болевые ощущения в первые сутки после операции.
Методы малоинвазивного остеосинтеза костей кисти открывают возможность ранней реабилитации под контролем специалиста по кистевой терапии всего через несколько дней после вмешательства.

Процедура остеосинтеза при закрытой репозиции занимает от 30 до 60 минут (это зависит от локализации перелома) и проводится под комбинированной (регионарная + внутривенная) или местной анестезией. Хирург под контролем рентгена восстанавливает правильное положение костных фрагментов и фиксирует место перелома металлическими конструкциями через небольшие проколы без дополнительных разрезов. После завершения процедуры рана промывается и накрывается асептической повязкой. Пациент переводится в палату, где он возвращается в сознание под контролем анестезиолога и находится под наблюдением медицинского персонала несколько часов, после чего с указаниями врача отпускается домой.
В реабилитационный период для ускорения восстановления крайне важно активно развивать повреждённую кисть под чётким наблюдением опытного специалиста. Он применяет шинирование пострадавшей кисти с помощью ортезов различной жёсткости. Игнорирование реабилитации может привести к различным осложнениям, включая посттравматические контрактуры и значительное снижение мышечной силы поражённой кисти, что значительно снижает эффективность проведённой операции.
Вот что бывает даже при простых переломах!
1. В момент травмы наблюдается смещение на 15 градусов.
2. Вправление, сопоставление и фиксация гипсом, всё казалось бы хорошо.
3. Спустя месяц кости вновь переместились и срослись с отклонением.

Возможность провести операцию еще сохраняется, однако она окажется более сложной, нежели остеосинтез, сделанный в первые 2-3 недели после травмы, и результаты могут быть менее удовлетворительными.

Что делать, если перелом лучевой кости сросся со смещением? Операция — остеотомия, пластика, фиксация лучевой кости!

Для иборьбы ситуации потребуется выполнение остеотомии, коррекция деформации, замена дефекта с использованием искусственной или собственной кости, а также фиксация с использованием пластин. Для надежной фиксации винты должны быть заблокированы в резьбе пластины, что создаёт единую конструкцию. На рентгеновском снимке слева показан блок Хроноса в области дефекта лучевой кости после устранения её укорочения и деформации.
Пластина точно отмоделирована по форме кости. Благодаря стабильной фиксации, пустые пространства быстро заполнятся костным регенератом.
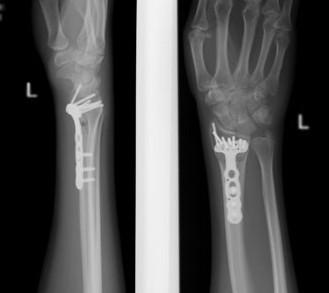
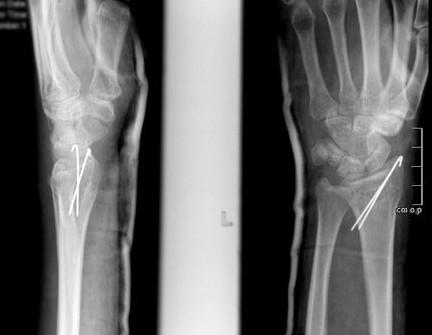
Спустя 7 месяцев после операции кость выглядит как единое целое, регенерат заполнил образовавшиеся пустоты, форма кости и функция руки восстановились до нормального уровня. Пластину, как правило, не требуется удалять.









