Перилигаментозный отек общего сухожилия сгибателей на фоне выпота в полости локтевого сустава указывает на наличие воспалительного процесса, который может быть вызван травмой, инфицированием или хроническим перенапряжением. Наличие отека свидетельствует о накоплении жидкости, что ведет к ухудшению функциональности сустава и может вызывать болевые ощущения.
Для диагностики и лечения данного состояния необходимо провести ряд обследований, включая ультразвуковую диагностику и, при необходимости, артроскопию. Лечение обычно включает в себя противовоспалительные препараты, физиотерапию и, в некоторых случаях, хирургическое вмешательство для устранения причины выпота.
- Перилигаментозный отек общего сухожилия сгибателей локтевого сустава представляет собой состояние, связанное с избыточным накоплением жидкости.
- Выпот в полости сустава происходит в результате воспалительных процессов или травм.
- Основные симптомы включают боль, отечность и ограничение движений в локтевом суставе.
- Диагностика проводится с использованием УЗИ и МРТ для оценки состояния мягких тканей и сустава.
- Лечение может включать медикаментозную терапию, физиотерапию и в некоторых случаях хирургическое вмешательство.
- Ранняя диагностика и адекватное лечение важны для предотвращения хронических состояний и восстановления функции сустава.
Синовит представляет собой воспаление синовиальной оболочки, которое сопровождается накоплением жидкости в суставной или сухожильной полости. Наиболее часто подобные воспалительные изменения возникают в коленном суставе, в то время как голеностопный, локтевой и лучезапястный суставы поражаются реже. В сфере сухожилий воспаление часто затрагивает оболочку длинной головки бицепса плеча и сгибателей пальцев стопы. Обычно процесс протекает односторонне, а одновременное поражение нескольких суставов и сухожилий бывает крайне редко.
Синовиты классифицируют в зависимости от характера течения:
Острый синовит – это состояние, для которого характерны отечность и утолщение синовиальной оболочки, а также накопление прозрачной или полупрозрачной жидкости.
Хронический синовит- проявляется разрастанием ворсинок оболочки, утолщением и уплотнением её, отложением фибрина, появлением свободных «рисовых телец», перемещающихся в суставной жидкости.
Причинная классификация синовитов включает:
- Асептический синовит. В суставе отсутствуют микроорганизмы, а воспаление обусловлено реакциями организма. Возможные причины – травмы (внутрисуставные переломы, повреждения менисков, связок, хондромные тела), нарушение обмена веществ, гемофилия.
- Инфекционный синовит. В суставной полости присутствуют патогенные микроорганизмы, проникающие через различные пути: например, при травмировании, через лимфатическую систему из расположенных рядом гнойных очагов или через кровь при серьезных инфекционных процессах.
- Специфический инфекционный синовит. Вызывается возбудителями определенных инфекционных заболеваний, такimi как палочка туберкулеза или хламидии при синдроме Рейтера.
- Специфический неинфекционный синовит. Обычно возникает при заболеваниях, таких как подагра или ревматоидный артрит.
Клинически синовит проявляется жалобами на чувство распирания, болями в суставе, местно — увеличением сустава в объёме, ограничением движений, умеренной болезненностью движений.
Перилигаментозный отек общего сухожилия сгибателей и выпот в полости сустава локтевого сустава представляют собой важные клинические проявления, которые могут свидетельствовать о наличии патологического процесса. В своей практике я наблюдаю, что подобные состояния часто возникают вследствие перегрузок, травм или воспалительных заболеваний. Сочетание отека и выпота может приводить к значительному ограничению подвижности сустава, что, в свою очередь, вызывает стойкую болезненность и ухудшение качества жизни пациентов.
Одним из ключевых аспектов диагностики подобных состояний является тщательное исследование клинической картины, а также использование инструментальных методов, таких как УЗИ и МРТ. Эти методы помогают визуализировать не только сам отек, но и выявить степень и характер повреждения окружающих тканей. Знание анатомических особенностей локтевого сустава, а также механики его движения позволяет мне более точно оценить состояние пациента и выбрать оптимальную стратегию лечения.
Лечение перилигаментозного отека общего сухожилия сгибателей подразумевает комплексный подход. В зависимости от причин и тяжести состояния может потребоваться как консервативная терапия, включая физиотерапию, так и более активные методы, такие как инъекции стероидов или, в крайнем случае, хирургическое вмешательство. Основная цель – восстановление функциональности сустава и, как следствие, улучшение качества жизни пациента. Важно помнить, что ранняя диагностика и адекватное лечение значительно повышают шансы на успешное восстановление.
Гнойный синовит сопровождается общими симптомами, такими как повышение температуры, ознобы, ярко выраженная боль. Локально наблюдается значительная отечность, покраснение кожи, ограничение подвижности сустава и увеличение лимфатических узлов в близлежащих зонах.
Долгосрочное существование асептического синовита может привести к нестабильности сустава. Без соответствующего лечения инфекционный синовит может распространиться на весь сустав и окружающие мягкие ткани.
Диагностирование синовита основывается на клинических проявлениях, данных диагностической пункции и других исследованиях.
Ультразвуковое исследование сустава играет важную роль в оценке конфигурации и характеристик скопления жидкости, ее объема. В некоторых случаях пункция может выполняться под контролем УЗИ.
МРТ сустава позволяет изучить анатомию сустава, возможные механические повреждения (причина синовита), увидеть скопление жидкости.
При инфекционном синовите наблюдаются изменения в общем анализе крови (повышение СОЭ, увеличение количества лейкоцитов). Биохимический анализ крови имеет значение при синовите, вызванном подагрой (повышение уровня мочевой кислоты) или ревматоидным артритом (увеличение СРБ, РФ, АСЛО).
Исследование жидкости является информативным методом диагностики. При остром асептическом синовите в пунктате много белка, вязкость жидкости снижается. При гнойном синовите из суставной полости эвакуируется гной, который анализируется на патогенные микроорганизмы и чувствительность к антибиотикам, что позволяет выбрать эффективное лечение.
Лечение синовита.
Острый синовит неопределенной этиологии и с большим количеством выпота требуют стационарного лечения. Травматический синовит лечится в травматологическом отделении, гнойный – в хирургическом, а остальные – в профильном отделении в зависимости от основного заболевания (гематологии, ревматологии или эндокринологии).
Основной метод лечения- лечебная пункция (она и диагностическая). После неё — тугое бинтование сустава или применение ортеза. Назначается также курс НПВС (ибупрофен, диклофенак, нимулид, мовалис, аркоксиа и др.). Физиолечение включает магнитотерапию, УВЧ, фонофорез с гидрокортизоном. При гнойном синовите упор делается на антибиотикотерапию с учетом чувствительности высеенного микроорганизма, как общую, так и местную пункционную.
При хроническом синовите, который сопровождается гипертрофией синовиальной оболочки, может потребоваться хирургическое вмешательство – синовэктомия (как открытая, так и артроскопическая).
Это лечение не будет полноценным без устранения основной причины синовита. Механические проблемы решаются с помощью артроскопии. Пациентам с подагрой назначается диета с ограничением белка и препараты для снижения уровня мочевой кислоты. При ревматоидном артрите основная терапия включает методжект и арава. Синдром Рейтера требует длительного наблюдения и лечения со стороны уролога.
«ПАТЕРО КЛИНИК» располагает эффективной диагностической базой при данной патологии: УЗИ-аппаратура экспертного класса, МРТ-диагностика с высокой степенью разрешения, собственной лабораторной диагностикой. При необходимости пункция коллектора жидкости проводится под УЗИ-контролем. По основному заболеванию, вызвавшему синовит, пациент будет консультирован профильным специалистом «ПАТЕРОКЛИНИК», при его отсутствии или необходимости оперативного лечения будут даны контакты Федеральных Центров.
Причины выпота
- вирусные и бактериальные инфекции: туберкулез, пневмония, перикардит и другие;
- грибковые инфекции;
- гнойные процессы;
- травмы и хирургические вмешательства;
- кровоизлияния;
- обострение хронических заболеваний, таких как сердечная недостаточность;
- онкологические болезни;
- аутоиммунные заболевания соединительных тканей;
- внематочная беременность;
- воспалительные и аутоиммунные болезни суставов.
Типы выпота
Скопление жидкости можно классифицировать по причинам возникновения:
- экссудативный выпот (экссудат);
- транссудат (транссудативный выпот).
Экссудативный выпот
Экссудат — это выпот, причиной которого является воспаление, возникшее в организме. Причинами этого воспаления могут быть бактерии, вирусы, грибы.
Транссудативный выпот
Транссудат – это жидкость, не имеющая воспалительного характера. Он образуется в результате выхода сыворотки крови через стенки капилляров и венул из-за их повышенной проницаемости.
По характеру:
- серозный (прозрачная, бесцветная жидкость);
- гнойный (мутная, желтовато-зеленая или сероватая жидкость с кремовой консистенцией);
- геморрагический (кровоизлияние);
- хилезный (мутная, белая жидкость, по виду напоминающая молоко и содержащая значительное количество жира).
По локализации:
- плевральный выпот;
- перитонеальный выпот;
- перикардиальный выпот;
- суставной выпот.
Плевральный выпот
Патологическое скопление жидкости в грудной полости между листками плевры, которые выстилают легкие и внутренние стенки грудной клетки. Плевральный выпот может вызывать затруднения при дыхании и боли в грудной клетке. Обычно развивается вследствие инфекций легких и близкорасположенных органов, травм грудной клетки, кровоизлияний, операций, а также онкологических заболеваний.
Перитонеальный выпот
Образуется в брюшной полости. Причиной патологического скопления жидкости чаще становятся заболевания органов брюшной полости и малого таза. Свободная жидкость в малом тазу является следствием гинекологической патологии, кровоизлияний, оперативных вмешательств, онкологических заболеваний.
Перикардиальный выпот
Жидкость накапливается в полости перикарда – оболочки сердца, защищающей его. Наиболее часто такое состояние вызывается перикардитом, но может развиваться и на фоне других сердечно-сосудистых заболеваний или после операций. Скопление жидкости затрудняет работу сердца, что может привести к острой сердечной недостаточности.
Суставной выпот
Скопление жидкости в суставной капсуле является следствием разных провоцирующих факторов:
- инфекционные заболевания сустава и окружающих тканей;
- чрезмерные физические нагрузки;
- травмы и повреждения сустава.
Суставной выпот может приводить к заметной отечности в области сустава, ограничению его подвижности и болевым симптомам.
Симптомы
Повреждения локтевого сустава могут различаться по происхождению: воспалительные, травматические, опухолевые. Однако клинические проявления часто схожи. Для установления причин неприятных ощущений врачу необходимо провести анализ субъективных и объективных симптомов, а также факторов, способствующих отечности локтя у пациента. Это происходит во время первичного обследования и дальнейших исследований.
Артрит

Воспаление суставной капсулы является частой причиной отечности локтевых тканей. Это наблюдается как из-за непосредственного проникновения инфекции, так и при метаболических или аутоиммунных нарушениях в организме (подагрический, ревматический, ревматоидный артрит). Кроме опухания, характерны и другие признаки воспалительного процесса:
- Боль.
- Покраснение кожи.
- Ограниченность движений.
При пальпации локтевой сустав ощущается как горячий и болезненный. Его объем увеличен практически симметрично. Болевые ощущения могут беспокоить даже в состоянии покоя или ночью, а утром отмечается скованность, которая уменьшается с движениями.
Остеоартроз
В среднем и пожилом возрасте многие люди сталкиваются с таким заболеванием, как остеоартроз. Эта дегенеративно-дистрофическая патология поражает преимущественно хрящевую ткань суставов, в том числе и локтевого. В отличие от воспаления при артритах, артрозные боли имеют механический характер, т. е. усиливаются во время двигательной активности. Кроме того, отмечаются следующие симптомы:
- Хруст и крепитация в суставе.
- Деформация локтя.
- Сужение диапазона движения.
Пациенты часто отмечают зависимость болей от погодных условий – они усиливаются в моменты изменения погоды. По мере прогрессирования дегенеративного процесса функциональные возможности верхней конечности ухудшаются.
У некоторых пациентов остеоартрит затрагивает сразу несколько суставных групп, что может значительно ограничивать их активность и вызывать инвалидность.
Эпикондилит
Если воспаляются сухожилия мышц, окружающих локтевой сустав, то развивается тендинит (эпикондилит). Он имеет две разновидности: латеральный (наружный) и медиальный (внутренний). Последний встречается гораздо чаще и называется «локоть теннисиста». Такой эпикондилит развивается при частых и продолжительных нагрузках на мышцы переднебоковой части предплечья и характеризуется следующими признаками:
- Боль в наружном надмыщелке плеча, распространяющаяся по руке.
- Снижение силы мышц-разгибателей кисти и предплечья.
- Функция локтя остается неизменной.
Развитие патологии происходит постепенно. Изначально болевые ощущения могут быть легкими и не постоянными. Однако со временем они становятся постоянными и усиливаются при напряжении соответствующих мышц.
Бурсит
Возле локтя находятся синовиальные сумки, призванные уменьшать трение между костями и сухожилиями. При их воспалении развивается бурсит. Чаще всего поражается задняя сумка, которая увеличивается в размерах за счет скопления воспалительного экссудата. Это сопровождается покраснением кожи, повышением локальной температуры и отечностью.
Со временем дискомфорт перерастает в болевые ощущения, а отек нарастает. Функция сустава страдает, так как воспаленная сумка препятствует сгибанию и вызывает боль. Гнойный бурсит может сопровождаться увеличением регионарных лимфоузлов и ухудшением общего состояния, а также может спонтанно вскрываться с образованием свищей.
Гигрома
Если опух сустав, но он не болит, возможно развитие гигромы. Это состояние характеризуется образованием выпячивания синовиальной оболочки сухожилия. Оно наполняется обычной жидкостью и начинает выпячиваться наружу, образуя опухолевидное образование различного размера: от горошины до перепелиного яйца. В отличие от бурсита, гигрома не болит и может уменьшаться при надавливании. Иногда к ней присоединяется воспалительный процесс.
Когда сустав опух без боли, можно подумать о гигроме. И хотя функция локтя при этом не нарушена, нельзя забывать о возможности инфицирования такого образования.
Опухоли
Опухоли, формирующиеся в районе локтя, встречаются довольно часто. Существуют как доброкачественные, так и злокачественные варианты, поэтому важно внимательно относиться к изменениям, касающимся тканей, окружающих сустав. Некоторые наросты, такие как липомы или атеромы, могут не вызывать болезненных ощущений. Они отличаются эластичной текстурой, не соединены с кожей и не представляют угрозы для здоровья.
Но всерьез задуматься о своем состоянии нужно при появлении плотного образования, кожа над которым изменена, а близлежащие лимфоузлы увеличены. Болевой синдром может становиться интенсивным и приобретать устойчивый характер. Кроме того, признаками злокачественного процесса будут:
- Явная слабость.
- Недостаток аппетита.
- Бледность или желтушность кожных покровов.
- Небольшое повышение температуры.
- Сильная потеря веса.
С учетом потенциальной угрозы для жизни, любое опухолевое образование следует воспринимать как возможное злокачественное. Необходимо тщательно проверять все симптомы, свидетельствующие о возможном атипичном процессе.
Травмы
Локтевой сустав очень подвижен, что делает его уязвимым для механических травм в повседневной жизни и во время спортивных занятий. В случае острого травмирования возникает немедленная боль, а затем постепенно усиливается отек. На коже могут появляться ссадины или гематомы. При сильном ушибе может происходить накопление крови в суставной полости, что в свою очередь приводит к значительному увеличению объема локтя.
Функция сустава ограничивается, особенно при переломах или вывихах. В последнем случае конечность приобретает вынужденное положение, характерны пружинящие движения, возникающие из-за мышечного спазма.
Отек локтевого сустава чаще всего возникает вследствие механического воздействия. Для постановки диагноза важно учитывать саму травму и её характер.
Диагностика
Сказать, какая причина привела к отечности сустава и боли, можно по результатам обследования. Для этого врачу необходима помощь дополнительных методов. В качестве инструментальной диагностики используют:
- Рентгенография.
- Магнитно-резонансная томография.
- Ультразвуковое исследование.
- Компьютерная томография.
Если есть основание подозревать опухолевую патологию, то следует провести гистологическое исследование тканей, взятых при биопсии, а наличие воспалительного процесса можно выяснить по анализу синовиальной жидкости. Пациенту может потребоваться консультация таких специалистов, как травматолог, ревматолог, хирург или онколог.
Если локоть опух и болит, важно не проявлять беспечность. Обратившись к врачу своевременно, можно избежать серьезных проблем с физической активностью и состоянием здоровья. Ранняя диагностика иногда способна даже спасти жизнь.
Перилигаментозный отек общего сухожилия сгибателей выпот в полости сустава в увеличенном количестве в локтевом суставе
Несмотря на то что внутрисуставной выпот может локализоваться в передних и (реже) в мешотчатом завороте, задний заворот локтевого отростка является наиболее чувствительной точкой для выявления внутрисуставного выпота (рис. 1). В случае расширения полости заднего заворота при сканировании из заднего доступа в сагиттальной плоскости определяется смещение гиперэхогенного жирового тела вверх и назад, так же как это происходит при рентгенографии.
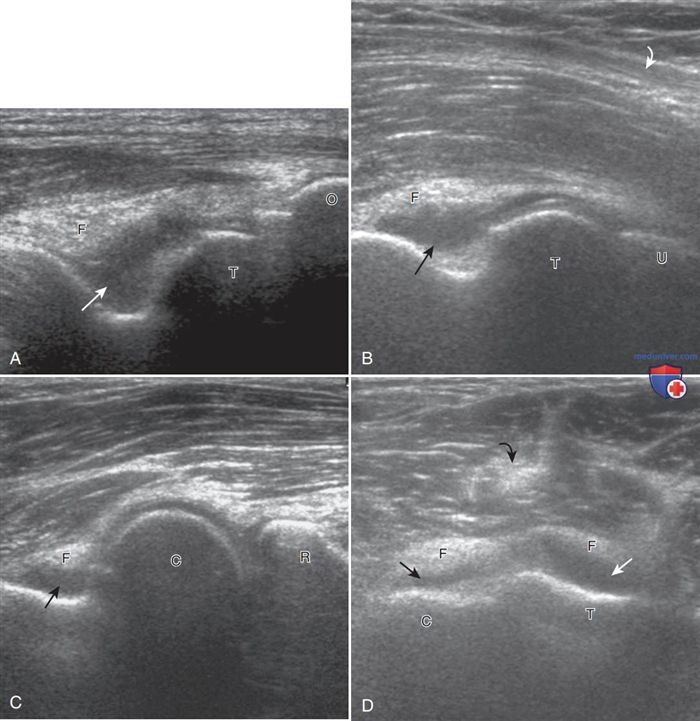
Рисунок 1. Упругий выпот в локтевом суставе. На эхограммах локтевого сустава в различных срезах можно увидеть анэхогенный выпот (стрелки) с перемещением гиперэхогенных жировых подушек (F) в области ямки локтевого отростка. У — локтевой отросток; Т — блок; R — головка лучевой кости.
Жировые тела как передних, так и задней ямок сустава могут смещаться как анэхогенным однородным транссудатом, так и неоднородным экссудатом различной эхогенности (рис. 2). Неоднородный выпот может иметь геморрагический или септический характер (рис. 3). Гипертрофированная синовиальная оболочка, обычно гипоэхогенная (реже изо- или гиперэхогенная) относительно подкожной жировой клетчатки, также может приводить к расширению полости заворотов.

Рисунок 2. Гнойный артрит локтевого сустава. Эхограмма показывает растяжение заднего синовиального заворота с неоднородным гипоэхогенным содержимым (стрелки), которое сопутствует смещению гиперэхогенных жировых подушек (F). Н — плечевая кость; О — локтевой отросток.

Рисунок 3. Эхограмма, показывающая неоднородный гипоэхогенный суставной выпот с внутренними эхосигналами, вызывающим смещение жировой подушки в области локтевого отростка. Обратите внимание на гиперемию суставной капсулы и синовиальной оболочки.
Сжатие полости заворота, перемещение содержащихся в ней частиц, отсутствие кровотока в режимах ЦДК/ЭДК скорее всего указывают на неоднородный экссудат, чем на гипертрофию синовиальной оболочки, хотя в В-режиме различить эти состояния бывает сложно.
Гипертрофия синовиальной оболочки может возникать при инфекционном (рис. 4), ревматоидном (рис. 5) и других видах артритов (рис. 6, реже при локальной патологии костной ткани, например внутрисуставной остеоид-остеоме (рис. 7).
Хроническая гипертрофия синовиальной оболочки может вызывать значительное растяжение суставных заворотов и компрессию локтевого сустава.
9) нервов. При наличии синовита участки прерывистости и неровности контура костной поверхности могут представлять собой костные эрозии (см. рис. 5).

Рисунок 4. Кокцидиоидомикоз локтевого сустава. Эхограммы показывают гипоэхогенную гипертрофированную синовиальную оболочку, взаимодействующую с мешотчатым заворотом. Н — плечевая кость; О — локтевой отросток.

Рисунок 5. Ревматоидный артрит. На эхограммах локтевого сустава выявляется гипертрофия синовиальной оболочки и эрозии, сопровождающиеся гиперемией.
На эхограммах локтевого сустава другого пациента, полученных из переднего (С) и заднего (D) доступов, определяется гипертрофия синовиальной оболочки, сопровождающаяся растяжением суставных заворотов (стрелки). R — лучевая кость; С- головчатое возвышение плечевой кости; Н — плечевая кость; О — локтевой отросток; Т- блок; U — локтевая кость.

Рисунок 6. Серонегативная спондилоартропатия. Эхограмма демонстрирует гипертрофию синовиальной оболочки с разными эхогенными характеристиками, вызывающую расширение заднего заворота и смещение жирового тела.
О — локтевой отросток; Т — блок.

Рисунок 7. Внутрисуставная остеоид-остеома.
На эхограмме локтевого сустава в сагиттальном (А) и поперечном (В) сечениях, проходящих через заднюю поверхность медиального надмыщелка (Е), определяется локальная гипертрофия синовиальной оболочки (стрелки), нарушение структуры кортикального слоя кости и пролиферация костной ткани (головки стрелок) в области гнезда остеоид-остеомы. С. Обратите внимание на гиперемию, выявляемую при ЦДК.

Рисунок 8. Сдавление локтевого нерва при ревматоидном артрите. Эхограммы показывают сдавление нерва гипертрофированной синовиальной оболочкой.

Рисунок 9. Сдавление глубокой ветви локтевого нерва из-за ревматоидного артрита. Эхограмма показывает давление на ветвь нерва из-за набухшей синовиальной оболочки.
Причиной могут быть и другие пролиферативные изменения синовиальной оболочки, такие как пигментный виллонодулярный синовит и синовиальный хондроматоз, последний из которых может проявляться локальными гиперэхогенными кальцификатами.

Рисунок 10. Синовиальный хондроматоз. Эхограмма демонстрирует гиперэхогенную гипертрофированную синовиальную оболочку, вызывающую растяжение заднего заворота.
Помимо определения внутрисуставного выпота и гипертрофии синовиальной оболочки, суставные завороты обязательно оцениваются на наличие внутрисуставных тел, которые в случае кальцификации или оссификации гиперэхогенны с возможным появлением акустической тени. Свободные внутрисуставные тела часто локализуются в заднем локтевом, венечном и мешотчатом заворотах (рис. 11). Гипоэхогенный гиалиновый хрящ обязательно исследуется на предмет костно-хрящевой патологии, особенно в области головчатого возвышения плечевой кости, где можно обнаружить участок повреждения — «донор» свободного внутрисуставного тела (рис. 12).

Рисунок 11. Внутрисуставные включения. Эхограммы показывают гиперэхогенные оссифицированные внутрисуставные тела с акустическими тенями.
С — венечный отросток; О — локтевой отросток; R — головка лучевой кости; Т — блок. Рисунок 12. Костно-хрящевая патология головчатого возвышения плечевой кости.
Рисунок 12. Костно-хрящевая патология головчатого возвышения плечевой кости.
На эхограмме локтевого сустава в сагиттальной плоскости видно неровность контура головчатого возвышения плечевой кости и утолщение хряща. При травмах выпот может быть геморрагическим, а ступенчатая деформация контуров может указывать на перелом. Также особое внимание стоит уделить менископодобной складке, поскольку её неоднородность может быть индикатором синдрома синовиальной складки.
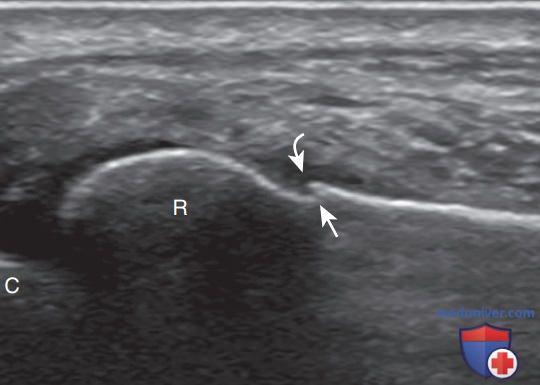
Рисунок 13. Перелом шейки лучевой кости. Эхограмма шейки лучевой кости в сагиттальной плоскости демонстрирует ступенчатую деформацию костной поверхности (стрелка), указывающую на перелом лучевой кости, а также гипоэхогенную гематому мягких тканей в зоне перелома (изогнутая стрелка). С — головчатое возвышение плечевой кости; R — лучевая кость.

Рисунок 14. Синдром синовиальной складки. Эхограмма показывает неоднородную синовиальную складку, граничащую с гиперэхогенной областью синовиальной оболочки.
Сумка, расположенная рядом с локтевым отростком, довольно часто подвергается патологическим изменениям. Обычно в спокойном состоянии она не видна, но при увеличении из-за накопления содержимого становится очевидной. При исследовании необходимо применять достаточно густой слой геля и избегать давления на датчик для предотвращения вытеснения жидкости.
В случае расширения сумки за счет эхогенного содержимого требуется дифференцировать наличие неоднородного экссудата и гипертрофию синовиальной оболочки. По аналогии с расширением заворотов синовиальной оболочки, сжимаемость полости и перемещение содержимого сумки, смещение частиц содержимого и его аваскулярность свидетельствуют в пользу неоднородного экссудата, хотя в В-режиме данные состояния дифференцируются трудно.
Выявление гипертрофии синовиальной оболочки, содержащей внутренние гиперэхогенные элементы, является характерным признаком подагры (см. рис. 15; см. видео 3). Кроме того, травмы (см. рис. 16), ревматоидный артрит (см. рис. 17) и инфекции также могут привести к развитию бурсита.

Рисунок 15. Бурсит локтевого отростка при подагре. А. На поперечном срезе, который проходит через локтевой отросток (О), заметно расширение синовиальной сумки с неоднородной структурой (стрелки), а также кортикальные эрозии (головки стрелок) и гиперэхогенные тофусы поблизости. В. Обратите внимание на гиперемию в режиме цветного допплеровского картирования (ЦДК).
На сагиттальных срезах локтевого сустава двух других пациентов визуализируются гиперэхогенная расширенная сумка локтевого отростка (С) и гиперэхогенные тофусы (D; стрелки). Рисунок 16. Бурсит локтевого отростка при травме.
Рисунок 16. Бурсит локтевого отростка при травме.
На эхограммах локтевого отростка (О) двух различных пациентов наблюдается увеличение гипоэхогенной (А) и гетерогенной (В) сумки локтевого отростка (стрелки), появившееся в результате травмы. Обратите внимание на ввод иглы в сумку для пункции (А; головки стрелок) под контролем УЗИ. Рисунок 17.
Рисунок 17.
Бурсит локтевого отростка при ревматоидном артрите. На эхограммах локтевого отростка (О) в сагиттальном (А) и поперечном (В) сечении определяется неоднородная, преимущественно гипоэхогенная гипертрофированная синовиальная оболочка (стрелки) и эрозия костной поверхности (головка стрелки). Т — трехглавая мышца плеча.
Уникальное расположение и четкие контуры сумки локтевого отростка позволяют отличить её от неспецифического скопления жидкости или абсцесса. Если есть подозрение на инфекцию, возможно проведение чрескожной аспирации под УЗИ (см. рис. 16А). Неровности на поверхности кости могут указывать на наличие костных эрозий воспалительного характера. Другую сумку — двуглаво-лучевую — описывают далее в статье, посвященной сухожилию двуглавой мышцы плеча; рекомендуем воспользоваться формой поиска выше.
Симптомы
Это состояние может вызвать:
- Болевые ощущения. Возможны резь, сдавливание, жжение или тянущая боль.
- Ограничение подвижности. Движения в пораженном суставе значительно ограничены.
- Отечность. Указанный отек над суставом после травмы или на остром этапе может быть значительным. При хроническом течении наблюдается лишь легкая отечность.
- Изменение цвета кожи. Если в локтевом суставе образовалась жидкость, возможно покраснение или посинение кожи.
- Колебание температуры. В области повреждения может возникнуть потепление, а также общее повышение температуры тела.
- Ухудшение самочувствия. Скопление жидкости в суставной полости приводит к слабости и снижению работоспособности.
Тяжелая форма бурсита сопровождается появление свищей и гнойного артрита. Если припухлость возникает быстро, в течение одного-двух дней, а боль выражена явно, то речь идет об остром типе. При плавном нарастании болевых ощущений и отечности предполагают хронический вид.

Диагностика
Комплексная диагностика необходима в 100% случаев для определения причин и степени тяжести состояния. Включает в себя следующие диагностические подходы:
- Сбор анамнеза и консультация. Рекомендуется проводить совместное обследование. В работу включаются ревматологи, травматологи, ортопеды и инфекционисты.
- Рентгенография. Позволяет оценить состояние опорно-двигательной системы, однако часто не дает полного представления о проблеме.
- МРТ и КТ. Для детального анализа локтевого сустава врач может назначить магнитно-резонансную или компьютерную томографию.
- Клинические анализы. Уровни лейкоцитов и С-реактивного белка помогают определить общий состояние и степень воспалительного процесса. Причины заболевания выявляются через тесты на инфекции и специфические суставные проби (АЦЦП, ревматоидный фактор, HLA-27B).
Современные методы диагностики позволяют в течение 2-3 дней поставить точный диагноз, перейти к терапии и минимизировать последствия скопления в локте жидкости.
| Первичная диагностика | |
|---|---|
| Первичный примем в клинике | Бесплатно |
| Онлайн-консультация по телефону | 3500 руб. |
| Онлайн-консультация по Skype | 3500 руб. |
Лечение
Лечение различных заболеваний суставов требует длительного времени. Методики терапии выбираются в соответствии с основным диагнозом. Для облегчения состояния пациента необходимо минимизировать симптомы. Лечение локтевого сустава включает в себя инструментальные подходы, фармакотерапию и физиотерапевтические процедуры.
Откачка жидкости
Пункция показана при ограниченной подвижности руки и выраженном отеке. Метод позволяет удалить излишки жидкости за 30 минут. Врач проводит дезинфекцию кожи и вводит шприц в полость для последующего удаления выпота. После этого требуется дальнейшее наблюдение, а при необходимости назначаются противовоспалительные средства. Данный метод относится к симптоматической терапии.
Без лечения первопричины скопление жидкости возникнет вновь в 85% случаев.
Лекарственные препараты
Терапия бурсита локтевого сустава предполагает использование ряда препаратов.
Таблица 1. Лекарства при бурсите верхних конечностей
Группа
При острых и затяжных формах бурсита данные средства эффективно снимают болевой синдром и уменьшают воспаление, также обладают жаропонижающим действием. Однако использование может негативно сказаться на состоянии желудочно-кишечного тракта.
Стероидные гормоны, обладающие выраженным противовоспалительным действием. Позволяют замедлить прогрессирование деструктивного процесса в локте
Ускоряют синтез коллагена, что способствует восстановлению хрящевой ткани.
Показаны при скоплении, основной причиной которого является инфекция
Эти препараты предназначены для купирования болей, но не обладают лечебным эффектом.
Препараты должны назначаться только врачом. Они подбираются в зависимости от конкретных заболеваний. Неправильный прием может привести к ухудшению состояния и различным осложнениям.
Физиопроцедуры
Для терапии посттравматического синдрома, облегчения состояния при аутоиммунных состояниях и синовитах/бурситах иной этиологии рекомендованы физиопроцедуры. Речь идет о:
- Плазмолифтинг. Инъекции очищенной плазмы крови способствуют регенерации тканей, снятию воспалительных процессов и облегчению боли. Этот метод подходит для лечения как острого, так и хронического бурсита. Среди показаний – артриты, подагра, ревматоидный артрит и болезнь Бехтерева.
- Лазерная стимуляция. Процедура повышает кровоснабжение в области поражения, снимает болевой синдром, ограничение подвижности и отек.
- Иглоукалывание. Способствует активизации регенеративных процессов после механических повреждений и суставных заболеваний.
- Магнитотерапия. Облегчает клинические симптомы и ускоряет процесс выздоровления.
Эти методы могут применяться одновременно, однако только по рекомендации врача.

Народные средства
Лечение народными средствами довольно рискованно. Капуста, прикладываемая на место ушиба, медовые компрессы и растирания малоэффективны. Использование народной медицины — трата времени. В ряде случаев острое состояние перерастает в хронический бурсит из-за несвоевременных мер.
Самостоятельные процедуры в домашних условиях без согласования со специалистом могут вызвать серьезные осложнения. После падения или появления симптомов заболевания немедленно следует обратиться к врачу.
Комплексный подход в нашей клинике
Специалисты нашей клиники эффективно устраняют скопление жидкости, связанное с проявлением различных заболеваний. Мы придерживаемся комплексного подхода, применяя несколько терапевтических методов, включая:
- Плазмолифтинг. Бурсит сопровождается сильными болями. После сеансов плазмолифтинга можно решить проблемы с болью, отечностью и покраснением в течение 1-12 процедур.
- Электрофорез. Использование слабого электрического тока помогает снять ограничения в движении, уменьшить боли и отеки, а также способствует восстановлению суставной ткани, сокращая количество жидкости.
- Иглоукалывание. Эффективно для пациентов с хроническими заболеваниями, снимает негативные симптомы и улучшает качество жизни.
- Пункция. Метод используется для удаления лишней жидкости из суставной полости.
Пациенту также назначаются необходимые диагностические мероприятия. Все лечение строится индивидуально, исходя из результатов обследования.
Заболевания мягких тканей в области локтевого сустава

Клатеральному надмыщелку плечевой кости прикреплены мышцы, участвующие в разгибании запястья, такие как длинный и короткий лучевые разгибатели запястья и плече-лучевая мышца. Воспаление сухожилий этих мышц, где они крепятся к кости, называется латеральным эпикондилитом. Эти мышцы являются слабыми сгибателями предплечья, поэтому их повреждение незначительно влияет на функцию локтевого сустава.
Этой патологией, как правило, страдают люди старше 35 лет. Появлению боли в области локтевого сустава предшествует необычная нагрузка- работа на садовом участке, занятия спортом после большого перерыва и т.д. Пациент точно указывает место наибольшей болезненности, соответствующее наружному надмыщелку плечевой кости.
Внутренний эпикондилит («локоть гольфиста»)

Здесь затрагиваются сухожилия мышц, которые прикрепляются к медиальному надмыщелку — круглый пронатор, локтевой и лучевой сгибатели запястья, а также длинная ладонная мышца. Медиальный эпикондилит менее распространен, чем латеральный. В этом случае наблюдается болезненность в месте крепления мышц, возможно иррадиация боли вдоль локтевой стороны предплечья до кисти.
Бурсит локтевого отростка

Поверхностная сумка локтевого отростка располагается над возвышением локтевого отростка и не соединяется с суставной полостью локтя. Воспаление этой сумки может возникать изолированно из-за хронических травм задней нижней поверхности локтя (например, у водителей, которые упирают локоть в дверцу) либо в сочетании с артритом при подагре и ревматоидном артрите. В области локтевого отростка образуется малоболезненная округлая формация размером до куриного яйца с мягкой консистенцией. Она хорошо ощутима при разгибании руки в локтевом суставе. При изолированном бурсите функция локтевого сустава незначительно страдает.
Увас болят локти? Приходите, мы Вам поможем! Записаться на прием к ревматологу в Самаре, можно позвонив по телефону на странице контакты.








