Боль в колене, отдающая в бедро и спину при ходьбе, может быть связана с различными проблемами, такими как артрит, повреждение мениска или остеохондроз. Эти состояния могут вызывать воспаление или механическое раздражение суставов и окружающих тканей, что приводит к дискомфорту и ограничению движений.
Важно обратиться к врачу для диагностики и назначения адекватного лечения. Возможные методы лечения могут включать физиотерапию, медикаменты или в некоторых случаях хирургическое вмешательство, в зависимости от причины возникновения боли.
- Болезненные ощущения в колене могут иррадиировать в бедро и спину при движении.
- Причины болей: травмы, воспалительные процессы или дегенеративные изменения суставов.
- Возможные сопутствующие симптомы: отек, хруст и ограничение подвижности.
- Диагностика включает осмотр, рентгенографию или МРТ.
- Лечение зависит от причины: физиотерапия, медикаменты или хирургия.
- Рекомендуется обратиться к врачу для определения точного диагноза и назначения терапии.
Болезненные ощущения в коленях — это довольно распространённая проблема, которая, скорее всего, касалась каждого из нас хотя бы однажды. Эти боли могут проявляться эпизодически, например, после травм, перегрузок или неверных движений. Однако в редких случаях они могут быть связаны с заболеваниями, возникающими из-за воспалений, дегенеративных изменений или дистрофических процессов в коленном суставе, связках, костях или окружающих мягких тканях.
Болезненные ощущения могут варьироваться по интенсивности и характеру — от лёгкого дискомфорта до сильной ноющей, жгучей, острой или режущей боли. Часто эти неприятные ощущения сопровождаются иными симптомами, такими как отеки мягких тканей, локальное повышение температуры кожи, покраснение и припухлость. Если боли в колене тревожат вас с регулярностью или продолжаются более 1-2 дней, стоит обратиться к врачу. Ортопед или травматолог проведёт обследование, выяснит причины ваших болей и предложит соответствующее лечение.

Причины боли в коленях
- Ушибы, которые возникают в результате падений или ударов, могут привести к накоплению экссудата, а кожа становится красновато-синей.
- Растяжения, возникающие из-за чрезмерных усилий, приводят к повреждению мышц, связок, синовиальной сумки и подколенной мышцы, что часто сопровождается экссудатом и нестабильностью сустава.
- Частичный или полный разрыв связок из-за сильного воздействия приводит к длительной нестабильности и серьёзным ограничениям в движении конечности.
- Разрыв мениска происходит в результате одновременного сгибания и скручивания колена, при этом менис может частично или полностью отделиться от большеберцовой кости.
- Разрыв крестообразных связок часто возникает во время резких остановок в движении.
- Первичный остеоартрит – это патологический износ суставного хряща, что приводит к повышенному трению в суставе и постоянной боли в колене.
- Ревматоидный артрит — это аутоиммунная болезнь, при которой клетки иммунной системы начинают атаковать синовиальную оболочку, постепенно разрушая хрящи и соединительные ткани суставов.
- Пателлофеморальный болевой синдром — это дискомфорт в передней части колена, возникающий из-за значительных нагрузок и не имеющий структурных изменений.
Диагностика
Однако рекомендуется незамедлительно обратиться к неврологу, если у вас возникают боли в пояснице, расплывчатая боль в ногах, жжение по задней поверхности ноги или другие описанные симптомы. Это поможет быстро определить истинные причины недомогания и приступить к лечению. Если помимо болей в колене вы также замечаете изменения в состоянии стоп или дискомфорт в голеностопе, имеет смысл сразу записаться на прием к ортопеду.
Когда у пациента возникают боли в колене, которые отдают в бедро и спину при ходьбе, это может указывать на ряд возможных проблем. Одной из наиболее распространенных причин является наличие заболеваний суставов, таких как остеоартрит или бурсит, которые могут вызывать боль и ограничение движений. Также не стоит исключать возможность повреждения мениска или связок колена, что может приводить к иррадиации боли в соседние области.
Кроме того, стоит обратить внимание на механические причины болей. Неправильная биомеханика шагов, например, может вызывать повышенную нагрузку на коленные суставы, что в свою очередь приводит к болевым ощущениям, которые могут «сворачиваться» в другие части тела. Подобные случаи часто наблюдаются у людей с плоскостопием или мышечными дисбалансами, которые требуют коррекции. Важно также учитывать состояние спины, так как заболевания поясничного отдела позвоночника могут способствовать появлению рефлекторных болей в зоне колена.
Для точной диагностики и определения источника болей я настоятельно рекомендую обратиться к специалисту, так как заболевания, связанные с суставами и позвоночником, требуют комплексного подхода к лечению. Оценка состояния суставов с помощью рентгенографии или МРТ, а также диагностика мышечного тонуса и состояния связок, могут помочь выявить истинную причину боли и избрать правильную стратегию лечения. Не стоит недооценивать важность своевременного обращения к врачу, так как игнорирование симптомов может привести к ухудшению состояния.
В любом случае врач подробно изучит ситуацию, оценит характер жалоб и направит пациента на обследование, которое может включать:

- Лабораторные исследования (ОАК, биохимия крови) для выявления признаков воспалительных процессов в организме;
- Рентгенография колена в двух проекциях (при возможных патологиях стоп или позвоночника также требуется их рентген), необходимая для оценки состояния костных структур и выявления косвенных признаков различных заболеваний;
- Компьютерная томография (КТ) для более детальной диагностики болезней суставов и точной оценки их разрушения;
- Ультразвуковое исследование коленного сустава, предназначенное для визуального анализа всех структур колена, их размеров и положения;
- Магнитно-резонансная томография (МРТ), обеспечивающая лучшую диагностику различных патологий мягких тканей, включая хрящи в коленном суставе и межпозвоночные диски.
В некоторых случаях может потребоваться артроскопия, которая является инвазивным методом и используется для диагностики и лечения различных патологий коленных суставов, особенно при серьёзном артрозе или травмах связок и менисков.
Лечение
Поскольку существует достаточно много заболеваний, способных проявляться болями в колене, единой тактики лечения не существует. В каждом случае она разрабатывается индивидуально, основываясь исключительно на характере патологических изменений, их степени выраженности, наличии сопутствующих патологий, индивидуальных особенностей пациента, его возраста и т. д.
Если боли в коленях вызваны заболеваниями позвоночника, лечение будет проходить под наблюдением невролога. Однако в том случае, если проблема связана с артрозом или другими недугами коленных и голеностопных суставов, лечение назначает ортопед.
При помощи диагностики заболеваний позвоночника или таза, пациентам, помимо консультации невролога, может быть предложено обратиться к эндокринологу для решения проблемы избыточного веса.
При наличии заболеваний позвоночника и ортопедических патологиях, включая артроз коленных суставов, рекомендуется комплексное лечение, которое может состоять из:
- Медикаментозной терапии;
- Физиотерапевтических процедур;
- Лечебной физкультуры (ЛФК);
- Мануальной терапии.
Каждый элемент терапии выбирается индивидуально, принимая во внимание диагноз пациента и степень запущенности заболевания. При артрозе коленных суставов второй и третьей степени часто назначают дополнительно плазмолифтинг.
Медикаментозная терапия
Лекарственная терапия в основном включает два направления: симптоматическую и этиотропную. Первое направлено на быстрое облегчение состояния и устранение болей в коленах и сопутствующих симптомов, тогда как второе воздействует на первопричину проблем с целью долгосрочной нормализации состояния больного.
Поэтому в большинстве случаев пациентам назначается комплекс лекарственных средств:
- НПВС – средства для симптоматической терапии, способствующие быстрому уменьшению болей в колене, пояснице, стопах и обладающие противовоспалительным эффектом.
- Кортикостероиды – мощные противовоспалительные препараты, применяемые при сильных воспалениях, чаще всего вводятся в полость сустава на короткие сроки.
- Хондропротекторы – медикаменты, содержащие вещества, которые хрящи используют для восстановления, назначаются на длительное время, не менее 2-3 месяцев.
- Миорелаксанты – препараты, помогающие снять спазмы мышц спины и бедер, которые могут возникнуть как ответ организма на болевые рефлексы.
- Витаминные комплексы – средства, улучшающие обмен веществ в организме и способствующие передаче биоэлектрических импульсов по нервам.
Плазмолифтинг
Плазмолифтинг представляет собой процедуру, заключающуюся в введении плазмы, полученной из крови самого пациента, непосредственно в поражённый коленный сустав или его окружающие ткани. Плазма, обогащённая тромбоцитами, цитокинами и факторами роста, способствует:
- Стимуляции естественных процессов регенерации;
- Восстановлению нормального уровня и состава синовиальной жидкости;
- Улучшению кровообращения и питанию суставных хрящей;
- Снижению уровня воспаления;
- Обезболиванию;
- Восстановлению нормального диапазона движений в суставе;
- Сокращению длительности лечения в 2-3 раза.
Плазмолифтинг, также известный как PRP-терапия, является отличным дополнением к лечению артроза коленных суставов и нередко применяется в методах терапии остеохондроза позвоночника и травм, усиливая воздействие медикаментов, физиотерапии, ЛФК и других методов.
Физиотерапия
Для лечения заболеваний опорно-двигательного аппарата, которые вызывают болевые ощущения в коленях, могут применяться различные виды физиотерапевтических процедур. Они повышают эффективность других методов лечения и оказывают положительное влияние на область воздействия. Физиотерапия всегда назначается курсами по 7—15 процедур, которые подбирают индивидуально. Чаще всего прибегают к помощи:
- Магнитотерапия;
- Ультразвуковая терапия;
- УВЧ-терапия;
- Фонофорез;
- Электрофорез;
- СМТ-терапия или амплипульс-терапия;
- Вибрационный массаж.
ЛФК
Лечебная физкультура играет ключевую роль в терапии суставных заболеваний, включая проблемы позвоночника. Она помогает увеличить диапазон движений и активирует кровообращение, что способствует питанию всех элементов коленного сустава и его восстановлению.
Но важно подобрать оптимальный комплекс упражнений, которые будут максимально полезны в сложившейся ситуации и не нанесут вреда. Пациентам может рекомендоваться выполнять упражнения на растяжку, которые особенно важны при патологиях позвоночника. Также практически всегда назначаются упражнения для укрепления мышечно-связочного аппарата. Они способствуют формированию крепкого мышечного каркаса, что позволит снизить нагрузку на пораженные суставы и создаст благоприятные условия для их восстановления.
Занятия физической культурой просты и доступны для людей всех возрастов, так как индивидуально подобранная программа нагрузки гарантирует подходящие условия для восстановления суставов, исключая травматичные упражнения. Однако для оптимального освоения методики рекомендуется провести несколько первых занятий под контролем инструктора ЛФК.
В будущем вы сможете заниматься дома, на свежем воздухе или в любом другом удобном месте, однако это должно происходить ежедневно. Систематичность — одно из главных условий успешного занятия физической культурой. Поэтому необходимо запланировать это время в своем распорядке дня, уделяя это занятие около 20-30 минут. Важно избегать резких движений и спешки, так как они могут вызвать боль и усугубить состояние.
Мануальная терапия
Мануальная терапия играет одну из ключевых ролей в коррекции асимметрии таза и лечении заболеваний позвоночника. Она подразумевает глубокую проработку мышц спины, связок и суставов позвоночника, тазовой области руками специалиста. Существует достаточно много приемов и техник мануального воздействия. Они подбирают в зависимости от вида и степени тяжести имеющейся патологии.
Благодаря курсам мануальной терапии удаётся:
- Снять боли в пояснице, уменьшая давление на нервные волокна;
- Улучшить состояние всех структур позвоночника за счёт активизации кровообращения;
- Повысить подвижность позвоночника;
- Устранить деформации и улучшить осанку;
- Нормализовать положение костей таза и внутренних органов, что благоприятно влияет на их функционирование.
Но наиболее важным эффектом мануальной терапии для пациентов, обратившихся к врачу с болями в колене, является устранение компрессии седалищного нерва и волокон его образующих. Это приводит к прогрессивному улучшению состояния и ликвидации болевого синдрома, а также других неврологических нарушений.
Пациенты начинают ощущать положительные результаты уже после первого сеанса. Последующие процедуры способствуют улучшению состояния и его закреплению на продолжительный период. Изначальные манипуляции возможно проводить только после устранения острого воспаления с применением медикаментов, физиотерапевтических процедур и других способов терапии.
Таким образом, болевые ощущения в области колена могут сигнализировать не только о его проблемах, но и о возможных нарушениях в других частях опорно-двигательной системы, таких как позвоночник или стопы. Эти симптомы не следует игнорировать, поскольку недуги, не получающие квалифицированного лечения, имеют тенденцию к прогрессированию. Это может привести к усилению болевых ощущений, появлению дополнительных симптомов и общему ухудшению качества жизни. Поэтому при возникновении неприятных ощущений в одном из колен или обоих стоит как можно скорее обратиться за помощью к врачу: ортопеду или неврологу. Раннее начало терапии на начальном этапе патологических изменений позволяет обратить их вспять и восстановить нормальную работу сустава, обеспечивая свободу движений на долгие годы.
Диагностика причины боли в колене отдающей вниз по ноге

Боль в колене отдающая в ногу — это общий симптом, который может быть признаком ряда патологий. Некоторые из наиболее распространенных причин включают:

Связки коленного сустава представляют собой волокна ткани, которые соединяют и удерживают кости и суставы. Связка колена может подвергаться растяжению или даже разрыву. Это чаще всего происходит, когда связка вынуждена двигаться в неправильном направлении или подвергается чрезмерному растяжению. Растяжения связок коленного сустава часто возникают при резких падениях, скручиваниях или ударах. Врачи классифицируют растяжения связок по степени тяжести: от первой, когда связка легонько растянута или слегка повреждена, до третьей — полного разрыва связки.
- парестезии в ногах — онемение и покалывание
- боли в ногах
- ощущение скованности и тяжести в колене — ограниченность подвижности сустава
- щелчки и треск во время движений сустава
- хлопок при травме
- хруст в коленях
- ограничение активного диапазона движения колена
- покраснение области колена
- парестезия в колене — онемение и покалывание
- отечность колена
- слабость и невозможность согнуть колено
- боль при сгибании сустава
- болевые ощущения в колене
Остеоартрит коленного сустава — это тип заболевания суставов, которое возникает в результате разрушения суставного хряща и подлежащей кости. Остеоартрит чаще всего развивается с возрастом. Воспаление и повреждение сустава вызывают костные изменения, ухудшение состояния сухожилий и связок и разрушение хряща, что приводит к боли, отеку и деформации сустава.
Около 80% лиц пожилого возраста, начиная с 55 лет, демонстрируют на рентгенограммах признаки остеоартрита. Из этого числа примерно 60% ощущают какие-либо симптомы. У женщин в постменопаузе данное заболевание встречается чаще, чем у мужчин.
В дополнение к возрасту и вторичным причинам, таким как воспалительные формы артрита и предыдущие травмы, существует ряд факторов риска, способствующих развитию остеоартрита, включая избыточный вес, диабет, высокий уровень холестерина, а также генетическую предрасположенность. Ожирение представляет собой важный фактор риска, поскольку оно не только дополнительно нагружает опорно-двигательную систему, но и метаболически способствует развитию остеоартрита.
- боли в задней части колена
- болевые ощущения в ногах
- накопление жидкости в суставной области
- жжение в области колена
- боль в колене
- опухание колена
- снижение подвижности колена
- хруст в коленях
- ощущение стянутости и тяжести в колене — ограниченность подвижности
- ломота в колене
- щелчки во время движений
- болезненные ощущения при приседании
Фибромиалгия — это хронический болевой синдром, возникающий в результате генетически детерминированного феномена центральной сенситизации. Это хроническое расстройство связано с широко распространенной болью в мышцах и костях, областями повышенной чувствительности и общей усталостью.
Это заболевание развивается медленно, но без лечения его прогрессирование может значительно ускориться, что ведет к осложнениям. Выделяют три стадии заболевания. Первая стадия характеризуется постоянной усталостью, особенно в нижних конечностях, а также снижением работоспособности и иммунитета. В пораженной области происходит отек и воспаление, иногда пациент может испытывать резкую боль в ногах.
На второй стадии болезненные ощущения появляются после пробуждения и обостряются к вечеру. Мышцы спазмируются и хорошо прощупываются, увеличивается отёчность. На последней стадии болевой синдром проявляется в состоянии покоя и напряжения, больному сложно выполнять элементарные физические упражнения.
- боль в позвоночнике
- атаксия — трудности в координации движений
- слабость в ногах
- отечность ног
- боли в ногах
- состояние хронической усталости
- артралгия — болевые ощущения в нескольких суставах
- мышечные спазмы
- уменьшенная мышечная сила
- боль в спине
- дискомфорт в пояснице
- повышенная потливость
- боли в шее
- недуг в области ребер
- болевые ощущения в груди
- болезненность в икрах
- болезненные ощущения в голени
- боль в колене
Грыжа межпозвоночного диска в поясничном отделе может сжимать нервные окончания, что приводит к иррадиирующей боли от колена вниз по конечности.
Болезненные ощущения в колене, которые распространяются вниз по ноге и сопровождаются защемлением седалищного нерва, могут указывать на патологии в области нервной системы или структуры поясничного отдела. В таких случаях возможны следующие состояния:
- Спондилолистез — это смещение одного из позвонков вперед по отношению к соседнему, что может сжимать седалищный нерв и провоцировать боль как в колене, так и в ноге.
- Спондилез — дегенеративные изменения в структурах позвоночника, таких как фасеточные суставы и межпозвоночные диски, что может привести к сужению пространства для седалищного нерва, вызывая болевые ощущения в области колена и ноги.
- Пирформис — мышца в ягодичной области, через которую проходит седалищный нерв. При повышенном тонусе или спазме данной мышцы она может сжимать нерв, вызывая неприятные ощущения, распространяющиеся вниз по ноге.
Боль в колене, которая распространяется вниз по ноге и связана с защемлением большеберцового нерва, может быть вызвана несколькими причинами:
- Синдром большеберцового нерва — это состояние, при котором большеберцовый нерв, проходящий по передней части ноги, подвержен сжатию или раздражению, что ведет к болевым ощущениям в колене и иррадиации вниз по конечности.
- Синдром туннеля большеберцового нерва: в данном случае нерв может сжиматься или раздражаться в районе колена или голени, что может возникать из-за воспалительных процессов или компрессии в узком проводе. Боль может распространяться вниз по ноге.
- Травмы большеберцового нерва, например, в результате перелома или растяжения, могут приводить к болям в колене и их иррадиации вниз по ноге.
Гранулематоз с полиангиитом (больной Вегенера) — это редкое системное воспалительное заболевание, которое может проявляться множеством симптомов, включая боли в колене, отдавшую в ногу. Он характеризуется воспалением стенок кровеносных сосудов, что может привести к их повреждениям и образованию гранулем. В процессе болезни могут быть затронуты как мелкие, так и средние сосуды, включая те, которые обеспечивают коленный сустав и нижняя часть ноги. Это может вызывать различные неприятные ощущения, включая боль, отдающую в колено и ногу. Другие возможные симптомы гранулематоза с полиангиитом могут включать:
- увеличенную утомляемость и общую слабость
- снижение аппетита и потерю веса
- боли в суставах и мышцах
- кожные высыпания или язвы
- кровянистые выделения из носа или других органов
- повышение температуры тела.
Как диагностировать первопричину боли в колене отдающая в ногу
Если вы заметили у себя боль в колене отдающая в ногу, следует записаться на прием к следующим специалистам:
После первичного осмотра, направленного на выявление причин болей в колене, отдающих в ногу, врач может назначить следующие исследования:
- магнитно-резонансная томография коленного сустава
- ультразвуковое исследование колена
- электронейромиография
- магнитно-резонансная томография
- компьютерная томография
- общий анализ крови
Как устроен коленный сустав
Колено является крупнейшим и наиболее сложным суставом в человеческом организме. Внутри и вокруг него расположены многочисленные связки и сухожилия, которые обеспечивают его стабильность и подвижность.

Коленный сустав соединяет бедренную и большую берцовую кость. Большеберцовую кость вместе с малоберцовой также называют голенью

Связки играют ключевую роль в поддержании стабильности сустава.

Сухожилия соединяют кости, образующие коленный сустав, с мышцами ноги и обеспечивают движения в суставе



На область коленного сустава ежедневно действует значительная нагрузка, даже если человек не занимается профессиональным спортом и не поднимает тяжести в тренажерном зале.

Внутри коленного сустава располагаются мениски — два С-образных хряща, которые амортизируют движения.

Околосуставные сумки, заполненные жидкостью (бурсы), обеспечивают плавность движений

Синовиальная жидкость, находящаяся в полости коленного сустава, обеспечивает скольжение хрящевых поверхностей относительно друг друга.

По передней поверхности коленный сустав защищён костным образованием — надколенником (коленной чашечкой)




В детстве и юности организм имеет более высокую способность адаптироваться к физическим нагрузкам, легко справляясь с возможным перенапряжением и микротравмами. Однако с возрастом, а В условиях увеличения массы тела, эта способность значительно снижается. Кроме того, хрящи подвергаются большему износу, изменяется структура костей и связок, что приводит к повышенному риску воспалительных и разрушительных процессов. Следовательно, вероятности травм коленного сустава и возникновения болей возрастает.

При повреждении или растяжении связок может происходить смещение бедренной и большеберцовой костей относительно друг друга.

Крестообразные связки травмируются наиболее часто

Боль в колене может ощущаться в одной точке (точечная) или распространяться по всей ноге, отдавая в пятку или пах (иррадиирующая болевая реакция). Дискомфорт может возникнуть как после физической активности (например, при приседаниях, беге или поднятии тяжестей), так и в состоянии покоя, включая ночные часы.

Наши подписчики экономят на анализах до 30%. Оставьте имейл, чтобы не пропустить скидки и акции
Причины боли в коленном суставе
Болевые ощущения могут варьировать от незначительных до очень сильных и возникают из-за травм или различных патологических процессов. По характеру боли можно определить её возможные причины. Например, если боль возникает остро и без конкретной травмы (такой как ушиб или растяжение), это может быть признаком обострения хронического заболевания, инфекционного воспаления или острого ревматизма. Хронические боли, которые со временем то усиливаются, то ослабевают, могут указывать на перенапряжение мышц и связок, повреждение хрящевой ткани (остеоартрит), воспаление сухожилий (тендинопатия) или на неправильную биомеханику движений — например, плохую позицию стопы или коленной чашечки, слабость мышц бедра или другие дисбалансы.
Патологии, которые могут вызывать боль в области коленного сустава
Боли в коленном суставе могут иметь множество различных причин, включая воспалительные процессы в суставах и связках, износ тканей, аутоиммунные заболевания или обменные нарушения. Артрит — это воспаление суставных тканей.
Есть несколько разновидностей патологии, для каждой из них характерны свои особенности, в том числе они могут отличаться по интенсивности боли и ограничению подвижности сустава. Артрит может существовать как локальная патология или как проявление системного процесса.
Посттравматический артрит — воспалительный процесс, возникающий после травмы, связанный с нестабильностью коленного сустава, нарушением биомеханики движений или повреждением тканей. Обычно сопровождается болью, усиливающейся при движениях.
В тяжёлых случаях может развиваться отёк и покраснение тканей в районе сустава, появляются признаки интоксикации — головная боль, слабость, повышение температуры. Остеоартрит, или артрит износа, — это невоспалительное заболевание, которое сопровождается истощением хрящевой ткани суставных поверхностей и характеризуется острой болью при движении.
Патология может затрагивать как отдельные области, так и целую область колена. Остеопороз — это заболевание, характеризующееся нарушениями обмена веществ в костях, с ухудшением качества костной ткани, что может вызывать микротравмы и переломы даже при минимальных нагрузках.
Сам процесс потери плотности тканей может протекать безболезненно или с незначительными болевыми ощущениями. Ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система ошибочно атакует ткани сустава, воспринимая их как чуждые. Сопровождается он болями, уменьшающимися при движении, отеками и покраснениями.
При ревматоидном артрите коленный сустав поражается относительно редко — больше страдают мелкие суставы. Подагра— поражение суставов из-за отложения солей мочевой кислоты.
Для этого состояния характерно воспаление нескольких суставов, чаще всего поражающего колени, бедра, суставы пальцев, включая первый плюснефаланговый сустав возле большого пальца ноги. Бурсит — это воспаление суставной сумки (бурсы), которое может быть вызвано травмами или чрезмерными повторяющимися нагрузками на колено, а также некоторыми системными воспалительными и метаболическими заболеваниями (такими как ревматоидный артрит или подагра). При бурсите боль отличается локализацией, ощущается в области воспаленной сустава.

Воспаление суставной сумки вызывает покраснение кожи, отёк и сильную боль в колене

При бурсите может образоваться болезненный узелок у колена.

Приводит к повреждению или износу хряща коленной чашечки, вызванному чрезмерными или повторяющимися нагрузками, включая спортивные. Боль может ощущаться как по всей поверхности колена, так и на его глубине.

Хондромаляция
На первых этапах болезнь проявляется болью при длительном сидении, а затем неприятные ощущения начинают возникать при приседаниях и подъёме по лестнице. Вывих надколенника — это смещение коленной чашечки относительно бедренной кости. Это может привести к ограничению подвижности и болевым ощущениям, которые иногда можно заподозрить по необычному положению надколенника в определенных позах колена.
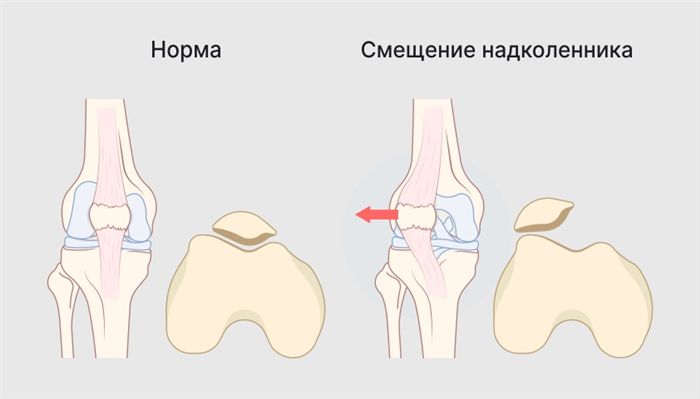
Смещение надколенника относительно его физиологичной позиции может сопровождаться болью и повреждением тканей
Болезнь Осгуда – Шляттера — воспаление костной и хрящевой ткани в области, расположенной на передней поверхности большеберцовой кости, чуть ниже коленного сустава. Это заболевание может развиваться на фоне усиленных нагрузок или в период активного роста у детей и подростков. Симптомы включают боль и отёк в нижней части колена.
Неприятные ощущения усиливаются при движении и уменьшаются в состоянии покоя. Рассекающий остеохондрит, известный также как болезнь Кёнига — это редкое заболевание, при котором происходит отделение хрящевой ткани от кости, что сопровождается болями и отёками в нижней части колена. Часто неприятные ощущения усиливаются при ходьбе, но уменьшаются в покое.
Тендинит надколенника, или «колено прыгуна», — воспаление сухожилия в месте его прикрепления к нижней части коленной чашечки. Патология сопровождается болью при сгибании ноги в коленном суставе и чувствительностью при надавливании выше или ниже коленного сустава.

Тендинит надколенника — это воспаление сухожилия, которое соединяет надколенник с берцовой костью. Боль локализуется ниже коленного сустава на передней части.
Повреждения боковых связок— растяжение, полный или частичный разрыв их волокон. Травма внешней связки может быть вызвана резкими движениями или скручиваниями, часто встречается у людей, которые катаются на лыжах, играют в футбол, баскетбол, волейбол. Повреждение внутренней связки может быть спровоцировано ушибом.
Это состояние сопровождается резкой болью, обширным отёком и щелчками при сгибании или разгибании сустава. Разрыв крестообразной связки может произойти во время занятий спортом, падений, прямых травм колена, автомобильных аварий и производственных травм. Он приводит к сильной боли, отёку и резкому ограничению подвижности сустава.
Разрыв мениска — одна из самых распространенных травм коленного сустава. Внутренний мениск может повреждаться при резком скручивании и вращении колена, которые происходят во время спортивных игр или падений. Внешний мениск чаще страдает от избыточных нагрузок — например, в процессе активных игр с мячом, на лыжах или при тяжелых подъемах.
Для травмы характерна локальная болезненность, которая усиливается при глубоком приседании. При движении могут возникать щелчки или хруст. Возможно периодическое ограничение подвижности сустава.

Травма мениска — одна из распространенных причин коленной боли.
Синдром подвздошно-большеберцового тракта (ПБТ)— патология, которая развивается при избыточной нагрузке на соединительнотканный тяж, соединяющий мышцы бедра с голенью (подвздошно-большеберцовый тракт, или ПБТ). Этот тяж является частью широкой фасции бедра и проходит от таза к большеберцовой кости, огибая коленный сустав с внешней стороны.
Во время ходьбы или бега ПБТ скользит по боковой поверхности верхней части бедренной кости. При утолщении ПБТ из-за острого воспаления или дегенерации трение увеличивается. Такую патологию встречают у бегунов на длинные дистанции и велосипедистов. Она сопровождается резкой болью с внешней стороны колена, возникающей во время занятий спортом.

При травме ПБТ боль ощущается в области его прикрепления к бедренной кости, сбоку сустава.
Киста Бейкера— патология, при которой синовиальная жидкость просачивается из полости коленного сустава в бурсу, расположенную в задней части коленного сустава, и образует своеобразный мешок. Если киста крупная, может появиться припухлость, болезненные ощущения в задней части коленного сустава и ограничение его подвижности, особенно при подъёме по лестнице. При разрыве кисты возникает припухлость в районе икроножной мышцы, местное повышение температуры — эти проявления сходны с симптомами тромбоза глубоких вен голени.

Киста Бейкера может образоваться в результате заболеваний, сопровождающихся скоплением жидкости в полости коленного сустава, например, после травмы мениска.
Злокачественное поражение костной ткани сустава— редкая патология, которая, как правило, развивается в ходе распространения опухолевых клеток из других частей организма. Сопровождается умеренной болью и ограничением подвижности сустава. Постепенно появляется хромота и боль при нажатии, могут развиваться переломы из-за замещения костной ткани опухолевой.
Другие причины боли в коленном суставе
Боль в коленном суставе не всегда приводится в действие заболевания или травмы самого сустава. Она также может быть вызвана патологиями внутренних органов в области поясницы или крестца. Такой тип боли называется «отраженная боль».

При отраженной боли колено не будет болезненно реагировать на пальпацию или движения.
Как определить причину боли по её локализации и характеру
- бурсит,
- хондромаляция,
- остеоартрит коленного сустава,
- синдром смещенного надколенника.
Возможные причины боли под коленом:
- болезнь Осгуда — Шляттера,
- рассекающий остеохондрит,
- тендинит надколенника,
- синдром смещенного надколенника.
Возможные причины боли с внутренней стороны колена (медиальной):
- бурсит,
- остеоартрит коленного сустава,
- повреждение медиальной боковой связки,
- повреждение медиального мениска.
Возможные причины боли с внешней стороны колена (латеральной):
- остеоартрит коленного сустава,
- синдром подвздошно-большеберцового тракта,
- повреждение латеральной боковой связки,
- повреждение латерального мениска.
Возможные причины боли в центральной части колена спереди:
- повреждение передней крестообразной связки,
- остеоартрит.
Возможные причины боли в задней части колена:
- киста Бейкера,
- повреждение задней крестообразной связки.
Причины болевых ощущений в колене сзади
Все причины развития болей в области колена по задней поверхности можно разделить на несколько больших групп. В первую очередь, это инфекционно-воспалительные процессы. Они могут быть спровоцированы как бактериями, так и асептическими агентами, любыми травмами, аллергической реакцией, и даже осложнениями после вакцинации. Часто имеет место сочетание сразу нескольких факторов. Воспаление быстро распространяется на все суставные элементы, что объясняется обильной системой кровообращения синовиальных оболочек. Наиболее часто острая боль сзади колена возникает на фоне следующих заболеваний:
- Артрит. Это заболевание может возникать в результате инфекций, травм или ревматических процессов. У него может быть как острое, так и хроническое течение. При остром течении ощущается сильная боль, а также отечность, в то время как хроническая форма характеризуется менее выраженными симптомами. Важно отметить, что болезненные ощущения при артрите могут локализоваться не только на задней, но и на передней поверхности колена, часто распространяясь на более широкую область.
- Киста Бейкера является одной из основных причин болей за коленом. Это состояние наблюдается как у мужчин, так и у женщин, в основном в зрелом возрасте. Киста представляет собой выпячивание синовиальной оболочки сустава в виде шишки под коленом. Иногда её можно ошибочно принять за опухоль, однако механизм ее образования отличается и не связан с онкологией. Боли могут появляться при её увеличении, растяжении или воспалении.
- Синовит. Воспаление синовиальных оболочек никогда не бывает изолированным. Обычно это следствие другого патологического процесса. Сначала возникает повышенная выработка синовиальной жидкости, которая накапливается в суставе. Далее может произойти инфицирование содержимого, что проявляется покраснением кожи, отеком окружающих тканей и их блестящей поверхностью. При синовите болевые ощущения могут ощущаться как внутри сустава, так и снаружи.
- Бурсит. Это заболевание сопровождается воспалением суставной сумки, и его основной причиной является чрезмерная нагрузка на сустав. Боль может возникать в разных местах, включая область за коленкой.
- Липоартрит, известный также как болезнь Гоффа. Часто с этой патологией обращаются профессиональные спортсмены и пожилые люди. Боли носят постоянный характер и могут беспокоить пациента даже ночью, а при ходьбе появляется ощущение нестабильности.
- Воспаление сосудов или нервов. Месторасположение воспалительного процесса влияет на характер болевых ощущений. При защемлении возможно появление резкой боли или простреливающих ощущений. Аналогичные симптомы могут сопровождать и переохлаждение. К этой группе причин также относятся остеомиелит сустава и тромбоз вены, которые требуют неотложной медицинской помощи.

Инфекционный процесс в колене можно заподозрить не только по болевым ощущениям. Эти заболевания часто сопровождаются повышением температуры тела, общей слабостью, ограничением подвижности и вынужденным положением конечности, а также другими симптомами интоксикации.
Следующая группа включает аутоиммунные патологии. Это заболевания, которые развиваются на фоне сбоя в работе иммунной системы, в результате чего отмечается выработка антител к собственным тканям. Это приводит к воспалительному процессу, но бактериальной флоры при этом нет. Такие заболевания протекают длительно, имеют хронический характер и нередко приводят к инвалидизации. Таким образом, причиной тянущей боли под коленом сзади могут быть следующие заболевания аутоиммунного характера:
- Ревматоидный артрит. При этом заболевании обычно затрагиваются сразу оба коленных сустава, хотя их поражение встречается реже, чем поражение мелких суставов кистей. При слабо выраженной форме болезни симптомы аутоиммунного воспаления могут нарастать постепенно и оставаться незамеченными, из-за чего заболевание может долгое время оставаться без лечения.
- Системная красная волчанка. При этом состоянии поражение суставов также имеет симметричный характер. Боль в суставах может быть единственным симптомом, но чаще она сопровождается проявлениями со стороны других органов и систем. При медленном прогрессировании болевые ощущения будут располагаться на допустимом уровне и не повлияют на активность пациента. В острый период они могут сопровождаться повышением температуры, отеком мягких тканей и покраснением кожи.
- Ревматизм. Болевые ощущения в области колена, возникающие на фоне ревматизма, могут указывать на развитие ревматической лихорадки. Первые признаки поражения сустава обычно появляются через пару недель после острого периода основного заболевания, они выражены, сопровождаются покраснением кожи и повышением местной температуры.
- Реактивный артрит. В этом случае воспаление в колене может возникнуть спустя несколько недель после кишечной инфекции или воспалительного процесса в мочевыводящих органах. В данной ситуации болевые ощущения могут становиться то сильнее, то слабее.

Павлов Александр Викторович
Мануальный терапевт, травматолог-ортопед, алголог
Минский государственный медицинский университет
Стаж работы с 1986 года
Аутоиммунные заболевания очень тяжело диагностируются. Зачастую на консультацию пациенты приходят уже с запущенной формой патологии, с режущими болями, для снятия которых приходится назначать мощные анальгетики. Значительно проще справиться с заболеванием, если начать лечение вовремя, при появлении первой клиники.

Не менее часто встречаются заболевания, связанные с дегенеративно-дистрофическими процессами. Их развитие может быть обусловлено нарушениями обмена веществ, возрастными изменениями или неправильной нагрузкой на коленный сустав. Такие патологии могут привести к инвалидности и зачастую требуют хирургического вмешательства, вплоть до установки эндопротезов. Список заболеваний, которые способны вызвать ноющие боли сзади колена, включает:
- Остеоартроз. Это заболевание охватывает все структуры сустава, что приводит к постоянной тянущей боли. Болезненные ощущения усиливаются при движении и могут сохраняться в спокойном состоянии.
- Менископатия. Эта патология также может вызывать болевые ощущения в области задней поверхности колена. Подобная ситуация может возникать при прогрессировании основного заболевания в отсутствии терапии. Если же применять лечение своевременно, боль будет ощущаться только в передней части.
- Тендопатия. Это состояние затрагивает связки и сухожилия, провоцируя четко локализованные боли, которые усиливаются при движении.
- Остеохондропатия. Данная патология зачастую выявляется у детей и подростков. Болевые ощущения носят тянущий характер, они слабо выражены и могут возникать и исчезать без видимых причин.
- Хондроматоз. При этом заболевании боль имеет волнообразный характер и часто беспокоит пациента ночью. Могут быть слышны щелчки при движении и отмечено ограничение подвижности.

Списанные болезни развиваются не резко, а имеют постепенное прогрессирование и часто сопровождаются слабо выраженными клиническими проявлениями.
Реже в качестве причины болей сзади коленки выступают опухоли. Это могут быть остеомы, хондромы, саркомы и так далее. Болевой синдром в этом случае вызван сдавлением нервных окончаний и мягких тканей. Еще одной не характерной причиной болевого синдрома является состояние после хирургического операции либо инвазивной манипуляции.
Характеристика боли
В ходе патологического процесса может появляться чувство распирания, давления, тепла или онемения. Иногда боль проявляется внезапно, но Возможно и постепенное нарастание её интенсивности. Эти факторы имеют большие диагностические значения для врача.
Таким образом, болевые ощущения можно разделить на виды:
- Острая боль. Внезапное появление, часто без предшествующих признаков, может указывать на воспалительный процесс, инфекцию или травму. Обычно сопутствует выраженный отек, что приводит к сглаживанию ямки под коленкой, возможному пульсированию и ограничению подвижности.
- Хроническая боль. Чаще наблюдается при дегенеративных процессах, может проявляться постоянно или чередоваться с периферийными болями. Сопровождается умеренным отеком и ограничением подвижности.
Кроме того, боль может иметь различные характеристики: острая, колющая, тянущая, стреляющая или пульсирующая. Она может быть как постоянной, так и временной, локализованной или иррадиирующей в другие области, двухсторонней или односторонней. Последнее чаще всего указывает на воспалительный процесс или травму. Например, если при ревматизме болит одна из колен, вероятнее всего, причина кроется именно в травме, а не в основном заболевании.

Павлов Александр Викторович
Мануальный терапевт, травматолог-ортопед, алголог
Минский государственный медицинский университет








