Сфинктер, расположенный между пищеводом и желудком, играет ключевую роль в предотвращении обратного заброса содержимого желудка в пищевод. Когда этот мышечный клапан не сомкнут полностью, это может привести к гастроэзофагеальной рефлюксной болезни, что сопровождается жжением, дискомфортом и другими неприятными симптомами.
Недостаточная функция сфинктера может быть вызвана различными факторами, включая избыточное потребление пищи, ожирение или слабость мускулатуры. Коррекция этих причин и адекватное лечение могут существенно улучшить состояние пациента и предотвратить осложнения.
- Сфинктер между пищеводом и желудком (нижний эзофагеальный сфинктер) играет ключевую роль в предотвращении заброса желудочного содержимого в пищевод.
- Не полностью сомкнутый сфинктер может привести к гастроэзофагеальной рефлюксной болезни (ГЭРБ), вызывая симптомы изжоги и дискомфорта.
- Факторы, влияющие на сомкнутость сфинктера, включают диету, образ жизни, избыточный вес и некоторые медикаменты.
- Диагностика проблемы может включать эндоскопию, рентген с барием и манометрию пищевода.
- Лечение может варьироваться от изменения образа жизни и диеты до медикаментозной терапии и хирургического вмешательства.
Кардия смыкается не полностью: что это такое, причины, симптомы и особенности лечения
Многие люди интересуются вопросом, что означает неполное смыкание кардии и почему это происходит. Это состояние, получившее название недостаточности (или халазии) кардии желудка, приводит к нарушениям в моторике пищеварительного тракта. На ранних стадиях развития заболевания пациент зачастую игнорирует его признаки и прибегает к самостоятельному лечению, что может вызывать хронические формы болезни и серьезные осложнения. В этой статье мы подробно рассмотрим причины и признаки данного заболевания.
Сфинктер кардии служит разделителем между пищеводом и желудком, предотвращая возврат желудочного содержимого и соков, участвуя в пищеварении, обратно в пищевод. В случаях неполного смыкания кардии, содержащиеся в желудке вещества могут повредить слизистую оболочку пищевода.

Длительное воспаление в пищеводе может привести к различным заболеваниям, а отсутствие своевременного лечения может спровоцировать рак пищевода.
Симптомы и стадии заболевания
Когда кардия смыкается не полностью, что это такое и какие симптомы у данного заболевания? Этот вопрос интересует многих людей, столкнувшихся с этой проблемой.
Пациенты с недостаточностью кардиального клапана часто испытывают следующие симптомы:
- Жжение в пищеводе, которое ощущается за грудиной и под мечевидным отростком.
- Тошнота, а в некоторых случаях — рвота.
- Обратный выход воздуха из желудка или пищевода, сопровождающийся отрыжкой кислым содержимым.
Если происходит раздражение блуждающего нерва, в случае когда в пищеводе кардия смыкается не полностью, могут появляться ощущения слабости, головная боль.

Существуют три стадии данного заболевания:
- Мышечная активность сфинктера кардии сохраняется, наблюдается небольшое зияние. Из симптомов — лишь отрыжка воздухом без каких-либо привкусов.
- Сфинктер теряет значительную часть подвижности, клапан закрывает отверстие лишь наполовину.
- Сфинктер становится полностью неподвижным, образуя зияющее отверстие с признаками воспаления, эрозий и язв.
Сфинктер, который находится между пищеводом и желудком, играет важнейшую роль в пищеварительном процессе, обеспечивая односторонний ток пищи и предотвращая обратный заброс желудочного содержимого в пищевод. Однако в некоторых случаях этот сфинктер может не смыкаться полностью, что приводит к состоянию, известному как рефлюкс. Это может быть вызвано различными факторами, включая ослабление мышечного тонуса сфинктера, повышенное внутрибрюшное давление или анатомические изменения, такие как грыжи.
Когда сфинктер не смыкается должным образом, это может вызывать неприятные симптомы, такие как изжога, боль в груди и затрудненное глотание. Я сам сталкивался с подобными ощущениями, и это часто связано с диетическими привычками, стрессом и образом жизни. Важно понимать, что постоянный рефлюкс может привести к более серьезным заболеваниям, таким как эзофагит или даже рак пищевода, что делает необходимым обращение к специалистам для диагностики и лечения.
Лечебные подходы к восстановлению нормального функционирования сфинктера могут включать изменение образа жизни, диету, а также использование медикаментов, способствующих укреплению его тонуса. В некоторых случаях может быть показано хирургическое вмешательство. Каждый случай индивидуален, и я настоятельно рекомендую следить за своим состоянием и не игнорировать симптомы, чтобы избежать серьезных последствий для здоровья.
Нижний пищеводный (кардиальный) сфинктер
Нижний пищеводный сфинктер (лат. ostium cardiacum) — это клапан, который разделяет пищевод и желудок. Он также известен как кардиальный или гастроэзофагеальный сфинктер.
Этот сфинктер является важным элементом, который обеспечивает проход пищи и жидкости из пищевода в желудок, одновременно предотвращая попадание желчи и кислоты из желудка обратно в пищевод.
Одностороннее движение пищи облегчается острым углом между пищеводом и желудком (угол Гиса), который становится более острым, когда желудок наполнен. Давление внутри желудка выше, чем в пищеводе, поэтому важно, чтобы при раскрытии нижнего пищеводного сфинктера желудочное содержимое не попало в пищевод. Складка слизистой оболочки на границе пищевода и желудка, сокращение косых мышц желудка и диафрагмально-пищеводная связка обеспечивают эту клапанную функцию. При наполнении желудка тонус кардии увеличивается, что препятствует забросу желудочного содержимого в пищевод.
Нижний пищеводный сфинктер является в большей степени функциональной, а не анатомической структурой. Анатомически нижним пищеводным сфинктером считается утолщение мышечной оболочки брюшной части пищевода, расположенное в пределах его кардиального сужения и сформированное циркулярным мышечным слоем его и косыми волокнами мышечной оболочки желудка.
Когда нарушается функция запирания нижнего пищеводного сфинктера, агрессивные вещества из желудка и двенадцатиперстной кишки могут повредить слизистую оболочку пищевода, вызывая гастроэзофагеальную рефлюксную болезнь (ГЭРБ) и другие недуги, включая астму и ларингиты.
Одной из форм нарушения является преходящее расслабление или спонтанные релаксации (ПРНПС) — это эпизоды временного снижения давления в НПС, не связанных с приемом пищи, которые длятся более 10 секунд.
Для исследования функционального состояния нижнего пищеводного сфинктера применяются суточная и кратковременная рН-метрия, манометрия пищевода и другие исследования.

Переход от пищевода к желудку (Netter F.H.)
Манометрические параметры нижнего пищеводного сфинктера
- Давление покоя нижнего пищеводного сфинктера — это тонус Нижнего пищеводного сфинктера в состоянии покоя, вне глотания — 10-25 мм рт. ст.
- Длительность расслабления нижнего пищеводного сфинктера — время, в течение которого наблюдается снижение тонуса НПС до его возврата на прежний уровень (или выше) — 5-9 секунд.
- Расслабление нижнего пищеводного сфинктера (% релаксаций) — в идеале происходит полное расслабление НПС до базальной линии желудочного давления в 90% случаев; рассчитывается по формуле:
- Остаточное давление — это разница между минимальным давлением во время расслабления и базовым давлением в желудке (фактически градиент пищеводно-желудочного давления) — не более 8 мм рт. ст.
- Положение нижнего пищеводного сфинктера — 43-48 см от крыла носа. Это положение может изменяться при глубоком дыхании, например, у пациентов с грыжей пищевода.
Факторы, влияющие на тонус нижнего пищеводного сфинктера
Следующие факторы повышают или понижают давление нижнего пищеводного сфинктера (О. Б. Дронова и др.):
Лекарственные препараты и другие элементы
Исследование, проведенное Маевым И. В. и коллегами, содержит информацию о влиянии различных продуктов и напитков на тонус НПС:
| Продукт | Эффект | Максимальное изменение давления (mmHg) | Длительности эффекта (мин) |
|---|---|---|---|
| Белок | Увеличивает | +8 | 20-30 |
| Жир | Снижает | -8 | 5-10 |
| Шоколад | Снижает | -10 | 5-10 |
| Кофеин | Снижает | -5 | 30 |
| Алкоголь | Снижает | -8 | не документировано |
| Мята перечная | Снижает | не документировано | 5 |
Симптомы рефлюкс эзофагита
- Отрыжка воздухом или кислым содержимым является вторым по распространенности симптомом этой болезни.
- Затруднение при глотании и прохождение пищи (дисфагия). Болевые ощущения при прохождении пищи по пищеводу чаще возникают при выраженном воспалении слизистой. Важно отметить, что могут наблюдаться и внепищеводные проявления (маски).
- «Легочная маска» возникает на фоне рефлюкс-эзофагита, вызывая бронхообструкцию (закупорку бронхов вязким secretom), которая проявляется хроническим (затяжным) кашлем. Кашель чаще всего проявляется в ночное время. Механизм заключается в микроаспирации (попадании мелких частиц) из пищевода в бронхи. В настоящее время рефлюкс-эзофагит рассматривается как триггер (запускающий механизм) для бронхиальной астмы, объясняя частоту ночных приступов у пациентов с этой болезнью.
- «Кардиальная маска» проявляется болями за грудиной, напоминающими стенокардию (боль в сердце). В отличие от стенокардии, боли при «кардиальной маске» возникают после переедания или употребления кислых и острых продуктов.
- «Отоларингологическая маска» проявляется воспалением слизистой оболочки носа (ринит) и горла (фарингит). Это связано с частым контактом кислого желудочного содержимого, которое при рефлюксе проникает в гортань.
- «Стоматологическая маска» возникает из-за попадания кислоты из пищевода в полость рта. Кислота уничтожает зубную эмаль, создавая все условия для развития кариеса.
Течение рефлюкс-эзофагита
Это заболевание может длиться много лет. Без адекватного лечения симптомы постепенно усугубляются.
Хочется отметить, что данное заболевание успешно лечится, но после прекращения лечения довольно часто происходит рецедивы (возвращение симптомов заболевания), особенно если пациент не меняет образ жизни.
Диагностика рефлюкс эзофагита
Диагностический процесс начинается с беседы с врачом, в ходе которой он выясняет жалобы, их тяжесть и обращает внимание на продолжительность. Специалист также расспрашивает о возможных сопутствующих факторах, особенно о продуктах питания, которые вы чаще употребляете. Затем проводится осмотр пациента.
Осмотр ротовой полости
Врач может попросить вас открыть рот и показать язык. При рефлюкс-эзофагите язык обычно покрыт белым налетом.
Пальпация живота(прощупывание):
После первоначального осмотра врач назначит дополнительные инструментальные исследования.
ФЭГДС (фиброэзофагогастродуоденоскопия) является основным методом диагностики рефлюкс-эзофагита. Это обследование производят с помощью оптоволоконного зонда с камерой на конце, который вводят через рот, перемещая его к нужной области пищеварительного тракта.
В данном случае исследуется пищевод и частично желудок. Изображение проецируется на монитор компьютера, и врач функционалист видит слизистую пищевода. При рефлюкс эзофагите слизистая красного цвета (гиперемирована), также можно обнаружить и сам рефлюкс (заброс содержимого желудка в пищевод).
Некоторые люди испытывают страх перед этой процедурой, объясняя свои опасения тем, что она очень болезненная. Однако на деле эта процедура приносит лишь небольшой дискомфорт и занимает совсем немного времени. Без выполнения ФЭГДС невозможно с уверенностью установить наличие или отсутствие рефлюкс-эзофагита. Во время этого исследования могут быть взяты пробы ткани (биопсия) из пищевода, если это потребуется.
Рентгеновское исследованиес использованием контраста. В качестве контраста используют Барий. Это жидкость белого цвета похожая на молоко. По вкусу напоминает мел. Эта жидкость абсолютно не токсична, не всасывается в кишечнике, зато хорошо видна на рентгеновском снимке (белого цвета).
В рамках данной процедуры вам предложат выпить стакан специальной Бариевой смеси и лечь на спину.
В таком положении вам сделают рентгенографию, на которой будет видно патологическое забрасывание бария из желудка в пищевод.
Суточная РН метрия: исследование позволяющее определить суточное повышение кислотности (понижение pН) в пищеводе. В норме РН в пищеводе всегда должен быть больше 4 (то есть более щелочной) при частом попадании содержимого желудка (особенно соляной кислоты) в пищевод, pH снижается и становится кислым.
Таким образом, по суточным изменениям уровня pH можно определить частоту рефлюкса (чаще наблюдаемое рефлюкса — более низкий показатель pH). Чем чаще проявляется рефлюкс на протяжении дня, тем более выражены симптомы заболевания (более тяжёлая форма).
Эзофагоманометрия:исследование позволяющее оценить работу (сократительную способность) нижнего пищеводного сфинктера. Для этого вводятся через рот или нос специальные катетеры, которые измеряют давление внутри просвета пищевода. Давление в нижнем пищеводном сфинктере при отсутствии патологии составляет 6-25 мм рт. ст.
При наличии патологии наблюдается снижение давления (расслабление сфинктера), что приводит к рефлюксам.
Если присутствуют так называемые «маски», назначаются консультации узких специалистов и дополнительные анализы для исключения прочих заболеваний.
ЭКГ(электрокардиограмма) – осуществляется, чтобы исключить заболевания сердца (стенокардия)
Рентгенография грудной клетки применяется для исключения легочных патологий (например, бронхита).
Консультации стоматолога и отоларинголога при наличии «стоматологических и отоларингологических масок».
Лечение гастроэзофагеальной рефлюксной болезни
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это расстройство функциональности органов пищеварения, возникающее из-за несостоятельности клапана между желудком и пищеводом. Каждый второй взрослый человек сталкивается с данным заболеванием. ГЭРБ проявляется жжением в желудке, отрыжкой, изжогой и болями за грудиной. Лечение ГЭРБ в основном консервативное, но в отсутствие положительного результата может потребоваться хирургическое вмешательство.
ГЭРБ — это хроническое заболевание пищевода, которое развивается при нарушении моторных функций и эвакуации, что приводит к обратному забросу (рефлюксу) желудочных и кишечных соков в полость пищевода.
Название болезни — гастроэзофагеальная рефлюксная или ГЭРБ — происходит от медицинского описания части желудочно кишечного тракта. По научному говорят о гастроэзофагеальном отделе.
Данное заболевание часто сопровождают катаральный либо кислотный рефлюкс — патологическое состояние, при котором содержимое желудка регулярно попадает в пищевод, что приводит к воспалению и повреждению слизистой.
Факторы развития, шесть основных симптомов и методы терапии ГЭРБ: что это, почему возникает и как протекает заболевание, провоцирующие факторы, распространённость, симптомы, виды и стадии, возможные осложнения, к какому специалисту обращаться при ГЭРБ, выбор врача, диагностика, терапия, общие принципи, применение медикаментов, хирургическое вмешательство, особенности лечения при беременности, прогнозы и профилактика.
В основе развития гастроэзофагеальной рефлюксной патологии лежат нарушения моторно-эвакуаторных процессов пищевода. Они являются следствием снижения эластичности нижнего пищеводного сфинктера (клапана). Последний представляет собой мышечное кольцо и располагается между пищеводом и желудком (гастроэзофагеальном отделе). Его функция — проталкивать пищу дальше по пищеварительному тракту, после чего закрываться и не допускать обратного попадания.
Изменения в моторно-эвакуаторной функции пищевода и последующий рефлюкс могут происходить по ряду причин:
Снижение клиренса в зоне желудочно-пищеводного перехода
По этой причине ГЭРБ возникает из-за двух основных механизмов. Первый — уменьшение выработки естественных жидкостей, которые нейтрализуют кислоту. Второй — снижение тонуса и сократительных способностей в gastroesophageal отделе, что приводит к тому, что пищеводный сфинктер перестает эффективно закрываться.
Усиление агрессивности попадающих желудочных и дуоденальных соковУровень pH меняется при регулярном забросе содержимого желудка и кишечных соков в пищевод. Падение резистентности (устойчивости) тканей
Если нарушается трофика слизистой оболочки, негативное воздействие кислот и сока усиливается, что, в свою очередь, может привести к симптомам ГЭРБ.
Нарушение механизма антирефлюкса
При этом наблюдается снижение давления в нижнем отделе пищевода, сфинктер не полностью закрывается, что ведет к частым и спонтанным расслаблениям клапана.
Провоцирующие факторы
Заброс кислот из желудка в гастроэзофагеальном отделе не развивается сам по себе. Ему предшествует длительное воздействие негативных факторов.
К основным факторам, способствующим развитию рефлюксной болезни, относятся:
язвы желудка и двенадцатиперстной кишки;прием препаратов, снижающих тонус гладкой мускулатуры;проблемы с дефекацией;
Слабость мышц из-за недостатка физической активности: как результат, снижается тонус пищевода, и сфинктер теряет способность закрываться;
ожирение; частые или многоплодные беременности; постоянное ношение тесной одежды, корсетов и ремней;
регулярное переедание: в результате увеличивается объем желудочного содержимого, орган растягивается, что провоцирует возникновение кислотного или катарального эзофагита;
Частое и вынужденное пребывание в наклонном положении: такая проблема возникает у людей, работающих слесарями, сборщиками или врачами;
регулярно поедание жирных, кислых, пряных блюд, напитков с кофеином, фруктовыми кислотами, газировок;
Регулярные физические нагрузки сразу после еды; попадание воздуха с пищей: если человек разговаривает во время еды; частое употребление алкоголя и табака; стрессы как дополнительный фактор формирования ГЭР. Распространённость
ГЭР — это распространённая гастроэнтерологическая патология, встречающаяся преимущественно у взрослых. 15–20% населения испытывают типичные симптомы не реже одного раза в неделю, а у 40–50% людей изжога и отрыжка наблюдаются ежедневно.
Эндоскопические проявления гастроэзофагеального рефлюкса в гастроэнтерологии наблюдаются лишь у 10–35% пациентов. А наиболее тяжелое осложнение — пищевод Барретта — возникает у менее 8% больных с эзофагитом.
Распространенность среди мужчин и женщин почти одинакова в гастроэнтерологии: 62% и 64% соответственно. Однако у мужчин чаще встречается сочетание с рефлюкс-эзофагитом. Постоянные симптомы отмечаются у 15% женщин и лишь у 10% мужчин.
Достоверно известно, что такая патология как ГЭРБ, чаще встречается у взрослых. Его частота увеличивается с возрастом. Патологию обычно диагностируют у мужчин и женщин зрелого возраста, а осложнения выявляют у пациентов старше 50 лет.
Симптоматика
Симптомы ГЭРБ могут проявляться постоянно или усиливаться и стихать в определенные периоды. Их подразделяют на две категории в зависимости от проявлений:
- Пищеводные симптомы. В этом случае болезнь проявляется типично и её легко заподозрить по характерным жалобам.
- Внепищеводные симптомы при ГЭРБ. Иногда заболевание может протекать без изжоги и других характерных признаков. В таких случаях говорят о нетипичном течении рефлюксной гастроэзофагеальной болезни: её проявления отличаются, но принципы лечения остаются прежними.
Типичные проявления ГЭРБ и их описание Внепищеводные симптомы ГЭРБ
Кислая или горькая отрыжка. Классический симптом при ГЭРБ с эзофагитом, отмечается у половины пациентов.
Повышенное слюноотделение во сне — гиперсаливация. Изжога имеет место у 80% обследуемых пациентов. Боли, схожие с дискомфортом при сердечных заболеваниях. Спазмы, боли за грудиной и в пищеводе наблюдаются у 20% людей. Хриплый голос, болезненные ощущения при глотании, спазмы в горле.
У пациентов с ГЭРБ жжение, тошнота и боли могут усиливаться при физической активности, наклонах, курении, во время сна, а также при употреблении газированных напитков, кофе и алкоголя.
Частые заболевания горла, ушей и дыхательной системы с повышением температуры: пневмония, бронхит, легочной фиброз. Возможны регулярные рецидивы отита и ларингита.
Затрудненное глотание из-за сужения пищевода или изменения его моторных функций. Риск развития астмы на 30% выше у пациентов с гастроэзофагеальным рефлюксом. Чувство тяжести и болей в животе, которое усиливается при обильном приёме пищи. Неприятный запах изо рта, повреждения зубов, стоматит, кариес. Тошнота и рвота. Икота и хронический кашель без видимых причин.
Опасность внепищеводных проявлений связан с нетипичным течением. Так как рефлюкс стойко ассоциируется с изжогой и отрыжкой, часто нехарактерные симптомы связывают не с болезнями пищевода, а с патологиями других органов. И, вместо того, чтобы лечить ГЭРБ, назначают некорректную лекарственную терапию. Для болезни в острой и хронической стадии гастроэзофагеальной (гэрб) патологии рефлюксной зоны не характерно повышение температуры.
Виды и стадии
По клиническим течениям выделяют 3 разновидности ГЭРБ:
- Гастроэзофагеальная патология без признаков эзофагита, известная как неэрозивная форма. Она встречается у 60–65% пациентов. В этом случае при эндоскопическом исследовании отсутствуют повреждения, язвы и структурные изменения пищевода.
- Гастроэзофагеальная рефлюксная болезнь с эзофагитом, также известная как эрозивная форма или эндоскопически положительный ГЭРБ. При обследовании выявляются структурные изменения пищевода и такой случай составляет 30–35% всех случаев.
- Пищевод Барретта, наблюдается у 5–10% пациентов и считается осложнением ГЭРБ. При этом типичный плоский эпителий заменяется атипичным цилиндрическим.
Лос-Анжелесскую классификацию ГЭРБ приняли в 1997 году. Согласно ей выделяют 4 стадии:
СтепеньОписаниеСтепень AНаблюдаются одиночные эрозивные изъязвления и воспалительные процессы диаметром до 5 мм. Степень BРазмеры изъязвлений и эрозий превышают 5 мм. Степень CПовреждения слизистой занимают 75% поверхности органа. Степень DДефект затрагивает более 75% площади органа.
Стадии A и B обнаруживаются у 80% пациентов, стадия C — у 13–14%, а стадия D — у 5–6% людей.
По классификации Savary — Miller ГРЭБ характеризуется следующим образом:
СтепеньСимптомыСтепень 0
Симптомы ГЭРБ отсутствуют, нет жалоб в описании анамнеза. Изменения и воспаления выявляются только при гистологическом анализе.
Степень I
Во время эндоскопии можно заметить одну или несколько отдельных эрозий с покраснением или воспалительными элементами.
Степень IIЭрозивные участки сливаются, но занимают небольшую площадь. Степень IIIИзъязвленные конгломераты поражают всю или почти площадь слизистой оболочки пищевода. Степень IVПрисутствуют хронические изъязвления или болезнь Барретта с изменением структуры эпителия. Осложнения
Хронический ГЭРБ влечет за собой ряд негативных последствий:
катаральному или кислому рефлюксу-эзофагиту: возникает у 30–45% пациентов, характеризуется воспалением слизистой дистального отдела пищевода, в последствии структура дистального отдела пищевода необратимо изменяется;
язвы и эрозии слизистой оболочки;стриктура — сужение просвета пищевода;проблемы с актом глотания;кровотечения из горла из-за изъязвления;в наиболее серьезных случаях — переход эпителия пищевода в желудочный — ГЭРБ Барретта;заболевание раком пищевода, которое развивается у 2–5% пациентов с болезнью Барретта;различные заболевания, связанные с внепищеводными проявлениями ГЭРБ.

С каким врачом лучше обратиться при ГЭРБ
При подозрении на ГЭРБ или рефлюкс-эзофагит обращаются в клинику к терапевту, который направит к нужному специалисту. Основное антирефлюксное лечение — сфера деятельности гастроэнтерологов.
При наличии атипичных симптомов ГЭР могут потребоваться консультации узкоспециализированных врачей. К какому врачу направит лечащий врач, зависит от внепищеводных признаков и наличия температуры (гипертермии). Это может быть кардиолог, стоматолог, ЛОР или пульмонолог.
Если медикаментозное лечение ГЭРБ окажется неэффективным, пациента перенаправят к хирургу для консультации и последующего оперативного вмешательства.
ВЫБОР ВРАЧА
Комплексная диагностика ГЭРБ в гастроэнтерологии включает:
- Сбор анамнеза. Врач фиксирует жалобы и уточняет данные о симптомах, их частоте и времени проявления.
- Инструментальные методы обследования для подтверждения диагноза.
- Эндоскопическое исследование — ЭГДС или ФГДС. Это одни из наиболее эффективных и безопасных методов для диагностики ГЭР.
- Рентгенография брюшной полости. Рекомендуется проводить на последних стадиях ГЭРБ, когда затронута значительная часть органа.
- Проведение пробы Бернштейна или щелочного теста. Состоит из введения соляной кислоты в пищевод с последующим приёмом антацидов для оценки скорости стихания изжоги.
- Электромиография. Используется для регистрации и оценки скорости мышечно-нервной передачи и биоэлектрической активности мышц, что позволяет оценить моторику пищевода.
- pH-метрия и pH-импедансометрия. Первая измеряет уровень кислотности, вторая — частоту и количество рефлюксов.
- Эндоскопическое ультразвуковое исследование. Проводится аналогично УЗИ, но исследование тканей осуществляется изнутри пищевода и желудка.
- Гастроскопия с биопсией. Показана при подозрении на желудок Барретта, так как только при анализе тканей можно достоверно выявить предраковое состояние на ранних этапах.
Заболевания и симптомы
В области клинической медицины наиболее распространенным случаем являются воспалительные процессы в слизистой оболочке пищевода, известные как эзофагит. Развитие эзофагита может быть вызвано повреждением слизистых, спровоцированным употреблением грубой, острокислой или горячей пищи, а также алкоголя.
Иногда эзофагит обусловлен обменными расстройствами, авитаминозами, аллергическими реакциями, бактериальной и вирусной инфекцией. Зачатую в основе эзофагита лежит рефлюкс, заброс желудочного содержимого в пищевод. Давление внутри желудка выше, чем внутри пищевода. В норме кардиальный сфинкер сомкнут, и это препятствует рефлюксу.
При различных заболеваниях желудка и других участков системы пищеварения, а также при неврологических проблемах, возможно захватывание желудочного содержимого в нижнюю часть пищевода из-за недостаточной работы кардиального сфинктера. Кислота из желудка повреждает слизистую пищевода, что в конечном счете приводит к воспалению и образованию язв.
Рефлюкс-эзофагитнастолько типичен для патологии ЖКТ, что его выделили в самостоятельное заболевание. Рефлюкс-эзофагит и пищеводные язвы нередко сочетаются с грыжей пищеводного отверстия диафрагмы, когда часть желудка вместе с брюшным отделом пищевода через диафрагмальное отверстие смещается из брюшной полости в грудную. На фоне хронического воспаления формируются пищеводные полипы. Со временем эти доброкачественные опухоли могут трансформироваться в рак пищевода.
В некоторых случаях хирургам приходится сталкиваться с синдромом Маллори-Вейса, который проявляется наличием линейных разрывов слизистой в нижних отделах пищевода и области кардии желудка у пациентов с тяжелым состоянием. Причинами этого синдрома могут стать хронические эзофагиты и гастриты, регулярный прием определенных медикаментов, а также чрезмерное употребление алкоголя.
Часто встречающимся заболеванием также является дискинезия пищевода, определяемая спазмами или параличом сфинктеров, а также нарушением его моторной активности. Дискинезия обычно связана с функциональными расстройствами вегетативной нервной системы из-за неврозов. Однако могут быть и более серьезные факторы, включая инсульты, черепно-мозговые травмы и опухоли головного мозга, что нарушает координацию моторики пищевода.
Типичные симптомы заболеваний пищевода:
- дисфагия (проблемы с глотанием);
- ощущение жжения и боли за грудиной вдоль пищевода, которое усиливается во время приема пищи;
- рвота с содержимым пищи;
- регургитация – более пассивный процесс по сравнению с рвотой, рассматривается как срыгивание;
- болевые ощущения в горле при глотании из-за воздействия кислого содержимого.
В редких случаях в пищеводе могут оказаться инородные предметы из-за случайного проглатывания. Это создает риск перфорации стенки пищевода. Другая угроза заключается в химических ожогах пищевода, вызванных кислотами или щелочами. Во время заживления ожога возможно развитие стеноза пищевода из-за рубцевания, что приведет к частичной непроходимости.
Диагностика
Самый простой метод диагностики – рентгенография пищевода с контрастированием бариевой взвесью. Пациент глотает взвесь бария сульфата, а врач на рентгенаппарате оценивает, как она продвигается.
Более надежным методом диагностики является ФГДС (фиброгастродуоденоскопия). С помощью специальной эндоскопической техники врач проверяет состояние слизистых оболочек пищевода, желудка и двенадцатиперстной кишки.
Современные методики исследования пищевода включают эзофагоманометрию и импеданс рН-метрию. Эти исследования проводятся с применением зондов, оснащенных датчиками и измерительными устройствами. После введения зондов в просвет пищевода определяется его сократительная способность, внутрипищеводное давление и уровень кислотности (рН) внутри пищевода. Эти методы применяются для диагностики дискинезии и гастроэзофагеального рефлюкса.
Лечение эзофагита
Обычно лечение патологии проводят амбулаторно. Назначают сразу несколько методов, чтобы восстановление прошло быстрее.
- Рекомендуемая диета. В случае острого состояния в первые 24 часа следует избегать пищи. Позже допускается употребление только легкой пищи. Исключаются жирные, острые, жареные, сольные и горячие блюда. Запрещены кофе, алкоголь, и грубоволокнистые продукты.
- Антациды. Эти препараты помогают снизить уровень кислотности, что может негативно влиять на воспалительные процессы.
- Обволакивающие средства. Они создают защитную пленку на поверхности пищевода, предотвращая проникновение вредных факторов, влияющих на слизистую оболочку.
- Блокаторы дофаминовых рецепторов и холиномиметики. Они повышают эффективность функционирования сфинктера между пищеводом и желудком, нормализуя продвижение пищи по желудочно-кишечному тракту.
- Инфузионное введение препаратов для детоксикации. Этот метод применяется исключительно при серьезных отравлениях.
- Антибактериальные антибиотики. Это препараты широкого спектра действия, предписываемые при бактериальных инфекциях. Перед началом лечения выполняется бактериальный посев для выбора наиболее эффективного средства.
- Обезболивающие. Применяются при выраженных болях. НПВС обычно не рекомендованы, поскольку могут усугубить воспаление.
- Хирургическое вмешательство. Проводится в случаях формирования абсцессов, флегмон или стриктур пищевода.
Также могут быть назначены физиотерапевтические процедуры, такие как бальнеотерапия, электрофорез и грязелечение. Эти методы помогают повысить местный кровоток и стимулировать метаболизм, что, в свою очередь, ускоряет регенерацию поврежденных тканей.
Лечение рефлюкс-эзофагита
В первую очередь используют немедикаментозные способы лечения:
- уменьшение веса;
- разделение питания на 5-6 небольших приемов пищи в течение дня;
- отказ от жирной, острой, жареной, чрезмерно соленой и кислой пищи;
- запрет на употребление никотина и алкоголя;
- ношение свободной одежды, исключение тугих вещей, оказывающих давление на область грудной клетки и живота;
- сон в полусидячем положении (корпус приподнят на 15 см выше уровня ног);
- избегание тяжелых физических нагрузок.
Запрещено принимать медикаменты, которые могут усилить моторику ЖКТ, особенно пищевода. К ним относятся бета-адреноблокаторы, блокаторы кальциевых каналов и гормоны (например, прогестерон). С целью предотвращения воспалительных процессов следует избегать НПВС, которые могут повредить слизистую оболочку, особенно при продолжительном использовании.
Если эффект отсутствует, начинается терапия медикаментами:
- антациды для снижения кислотности желудочного сока, который может попадать из желудка в пищевод;
- блокаторы H2-гистаминовых рецепторов и ингибиторы протонной помпы – для снижения продукции соляной кислоты.
В тяжелых случаях показано хирургическое вмешательство. Используют следующие процедуры:
- наложение швов на область кардии;
- повреждение мышечного слоя кардии с целью образования рубцов для уменьшения продукции соляной кислоты;
- гастрокардиопексия и фундопликация по Ниссену, направленные на восстановление клапана между желудком и пищеводом.
При своевременном использовании указанных методик возможно полностью устранить эзофагиальный рефлюкс и предотвратить дальнейшее повреждение слизистой оболочки пищевода.
Лечение синдрома Меллори-Вейса
При терапии требуется устранить воспаление, кровотечение и наладить циркуляцию в зоне пищевода. Для этого показаны разные методики.
- Инфузионная терапия. Внутривенно вводят коллоидные растворы для восстановления объема циркулирующей крови. При наличии анемии производится переливание эритроцитарной массы с использованием донорской крови.
- Препараты для поддержания гемостаза. Назначаются стимуляторы свертывающей системы. Для усиления эффекта внутривенно применяются препараты на основе кальция и витамина K.
- Эндоскопический гемостаз. Эндоскоп вводится через рот, а область поврежденной ткани обрабатывается препаратом для сужения сосудов. После этого дополнительно вводится склерозант для того, чтобы закупорить местные сосуды. Для снижения кровотечения может применяться электрокоагуляция.
- Эмболизация. Для устранения кровотечения из поврежденных сосудов используются эмболы, которые вводятся при помощи ангиографии. Наиболее эффективно применять жировые суспензии.
Помимо этого, необходимо снизить кислотность желудка. Для этого назначаются ингибиторы протонной помпы, блокаторы H2-гистаминовых рецепторов и антациды.
Дискинезия пищевода
В терапии применяются комплексные методы, на которые включают следующие этапы:
- диета с небольшими порциями и тщательной термической обработкой продуктов, без большого количества клетчатки;
- запрет на физические нагрузки;
- избежание переедания, разделение пищи на порции;
- спазмолитики для облегчения болей;
- блокаторы кальциевых каналов для снижения избыточной продукции соляной кислоты;
- седативные средства, которые уменьшают стресс и нервное напряжение.
Хирургическое вмешательство показано только при полном отсутствии эффективности от консервативных методов терапии и дальнейшем усилении процессов повреждения.
Рак пищевода
Назначаются несколько общепринятых методов лечения:
- химиотерапия, направленная на уничтожение раковых клеток с помощью медикаментов;
- лучевая терапия, использующая ионизирующее излучение для разрушения злокачественных клеток;
- хирургическое вмешательство для удаления опухоли.
В период всего лечения злокачественной опухоли пищевода назначают щадящее питание для уменьшения нагрузки с поврежденных тканей. В первые дни после операции может потребоваться инфузионное питание, чтобы дождаться полного восстановления пораженных слизистых и мышечных оболочек.
Осложнения рефлюкс-эзофагита
Осложнения рефлюкс-эзофагита обусловлены серьёзным поражением слизистой оболочки пищевода.
Основные осложнения рефлюкс-эзофагита включают:
- язвы в пищеводе — глубокие изъязвления слизистой, которые могут привести к кровотечениям;
- сужение просвета пищевода, вызванное хроническим воспалением стенок;
- пищевод Барретта — предраковое состояние, когда клетки претерпевают злокачественную трансформацию.
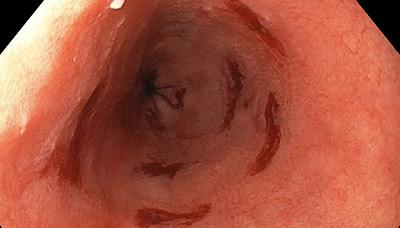
Раннее выявление рефлюкс-эзофагита значительно повышает шансы на предотвращение его осложнений.
Диагностика рефлюкс-эзофагита
Диагностикой и лечением рефлюкс-эзофагита занимается врач-гастроэнтеролог.
Осмотр
При осмотре специалист собирает анамнез и выясняет у пациента наличие симптомов рефлюкс-эзофагита: изжога, боль в грудной клетке, затруднения при глотании, отрыжка, осиплость, кашель и другие.
Чтобы подтвердить или исключить диагноз, специалист может направить пациента на инструментальные исследования.
Инструментальная диагностика
Наиболее эффективным способом для подтверждения или опровержения рефлюкс-эзофагита является ЭГДС (эзофагогастродуоденоскопия). Во время этого исследования пациенту через рот вводится тонкая трубка, на конце которой располагается камера и источник света. Процедура может быть некомфортной, но длится не долго. Для людей с чувствительным рвотным рефлексом ЭГДС проводят под общим наркозом.

В процессе эзофагогастродуоденоскопии исследования стенок желудочно-кишечного тракта осуществляются с помощью специального зонда.
По результатам ЭГДС врач может оценить состояние слизистой оболочки, определить, насколько плотно клапан пищевода охватывает эндоскоп, обнаружить грыжу пищеводного отверстия диафрагмы.
В дополнение к этому, пациенту могут быть назначены процедуры, такие как внутрижелудочная pH-метрия, а также импедансометрия пищевода и рентгенографическое обследование желудка с использованием контрастного вещества.
PH-метрия— диагностическая процедура, во время которой измеряют кислотность среды в желудке, пищеводе или двенадцатиперстной кишке. Её часто назначают при подозрении на рефлюкс-эзофагит. В ходе исследования в желудок вводят гибкий pH-метрический зонд. Результаты, полученные с зонда, обрабатывают pH-регистратором и записывают.
Импедансометрия пищевода является диагностической манипуляцией, позволяющей выявить перемещение пищи из желудка в пищевод и определить частоту и продолжительность этих процессов. Исследование также учитывает, как на результаты влияют положение тела, количество пищи и принимаемые лекарства. В ходе данной процедуры в пищевод вводится тонкий зонд с датчиками и оставляется там на 24 часа.
Рентгенография желудка выполняется с использованием контрастного вещества, такого как сульфат бария, которое пациент должен выпить. После этого специалист осуществляет рентгеновскую съемку и анализирует, как бариевая суспензия проходит через органы желудочно-кишечного тракта. Это исследование позволяет определить, происходит ли заброс сульфата бария из двенадцатиперстной кишки в желудок.
Опыт других людей
Алексей, 34 года: «У меня были проблемы с рефлюксом, и врачи объясняли, что сфинктер между пищеводом и желудком может быть недостаточно герметичным. Это вызывало постоянное жжение в груди. Я начал придерживаться специальной диеты и стал меньше есть перед сном, и со временем симптомы значительно уменьшились.»
Мария, 27 лет: «Я никогда не думала, что такие вещи могут меня беспокоить, пока не начала ощущать дискомфорт после еды. Врач объяснил, что у меня неполное закрытие сфинктера, что вызывает рефлюкс. Я изменяла свои привычки питания, и это помогло. Теперь я стараюсь избегать жирных и острых блюд.»
Дмитрий, 45 лет: «У меня были мотивационные проблемы с пищеварением. Когда я пришел к гастроэнтерологу, он сказал, что причиной может быть недостаточная функция сфинктера. Он рекомендовал мне упражнения и режим питания. Сейчас мне намного лучше, и я рад, что не запустил свою проблему.»
Вопросы по теме
Каковы основные причины неполного смыкания сфинктера между пищеводом и желудком?
Основные причины неполного смыкания сфинктера, известного как нижний Esoфагеальный сфинктер (НЭС), могут включать в себя ослабление мышц этого сфинктера, которое может быть вызвано различными факторами. К ним относятся беременность, ожирение, курение, употребление алкоголя и некоторых медикаментов. Также к причинам можно отнести хронический стресс и неправильное питание, включая чрезмерное потребление кислых и острых продуктов.
Каковы симптомы и последствия неполного смыкания сфинктера пищевода и желудка?
Симптомы могут включать изжогу, регургитацию пищи, боли в груди и затрудненное глотание. Если данное состояние долго прогрессирует, это может привести к более серьезным последствиям, таким как эзофагит, сужение пищевода и даже развитие более серьезных заболеваний, таких как Барреттово пищевод или рак пищевода.
Можно ли избежать неполного смыкания сфинктера? Если да, то как?
Да, в большинстве случаев можно предотвратить проблему. Рекомендуется придерживаться здорового образа жизни, избегать чрезмерного стресса, правильно питаться и вести активный образ жизни. Также следует избегать переедания и ужинов перед сном. Уменьшение потребления алкоголя и отказ от курения могут значительно помочь в поддержании нормального функционирования НЭС.