Порциональная резекция мениска при горизонтальном разрыве является распространенной процедурой в ортопедии, направленной на восстановление функции колена и снижение болевого синдрома. Частичный разрыв переднего крестовидного связка также может требовать внимания, особенно если он сопровождается отеком и ограничением подвижности.
Плазмотерапия для лечения колена может быть полезной, поскольку она способствует улучшению регенерации тканей и уменьшению воспалительных процессов. Комбинирование хирургического вмешательства и плазмотерапии часто увеличивает шансы на успешное восстановление и возвращение к активной жизни.
- Порциональная резекция мениска колена проводится при горизонтальных и частичных разрывах мениска.
- Процедура направлена на восстановление функции коленного сустава и уменьшение болевого синдрома.
- Плазматерапия используется как дополнительный метод лечения для стимуляции регенерации тканей.
- Сочетание операции и плазматерапии может ускорить восстановление и улучшить результаты реабилитации.
- Важно проводить комплексное обследование и назначить индивидуальный план лечения для каждого пациента.
Центр Травматологии и Ортопедии Главного военного клинического госпиталя имени Н.Н. Бурденко имеет более чем трехсотлетнюю историю. Это учреждение, основанное на благородных традициях военных медиков, стало значимым многопрофильным медицинским центром России. Сегодня Центр занимает лидирующие позиции в сфере отечественного здравоохранения.
В Центре работают высококвалифицированные врачи – настоящие специалисты в своей области. Каждый из них обладает значительным опытом в лечении сложных заболеваний опорно-двигательного аппарата. Все врачи имеют высшую квалификационную категорию и являются заслуженными деятелями в области медицины. В штате также есть два доктора медицинских наук и шесть кандидатов медицинских наук.
Благодаря высокому уровню профессионализма медиков и современному техническому оборудованию, Центр Травматологии и Ортопедии Главного военного клинического госпиталя способен предоставить вам качественную специализированную медицинскую помощь, включая диагностику, лечение и реабилитацию травм и заболеваний опорно-двигательного аппарата.
Аббревиатура PRP – это сокращение от английского Platelet rich plasma, то есть плазма крови, обогащенная тромбоцитами. Тромбоциты – это элементы крови, которые ответственны за образование сгустка, перекрывающего пораженные сосуды. Так считалось довольно долго, но в конце прошлого века стало ясно, что эти клетки являются основой соединительной ткани и каркаса, формирующей наш организм.
Тромбоциты играют гораздо более важную роль, чем просто образовывать «пробку», предотвращающую кровь. После формирования сгустка вещества, выделяемые тромбоцитами, запускают процессы очищения раны от поврежденных белков и регулируют деятельность фибробластов — клеток, ответственных за синтез коллагена и эластина. Эти белки составляют основную структуру соединительной ткани, формируя основу нашего организма.
Активное развитие методики обогащения плазмы тромбоцитами стартовало в 1997-1998 годах, когда независимые исследования американских ученых показали использование подобной плазмы в челюстно-лицевой хирургии. С тех пор количество проведенных исследований возросло в геометрической прогрессии. Эта методика нашла применение в различных медицинских дисциплинах, от косметологии до нейрохирургии, но особенно широко она используется в спортивной медицине, травматологии и ортопедии.
Порциональная резекция мениска с горизонтальным разрывом и частичным разрывом передней крестообразной связки (ПК) в коленном суставе является распространенной процедурой, особенно среди спортсменов и активных людей. При этом важно понимать, что каждая ситуация уникальна и требует индивидуального подхода. Я всегда подчеркиваю, что перед принятием решения о хирургическом вмешательстве необходимо учесть все аспекты, включая стадию повреждений, уровень боли и функциональные требования пациента.
В последние годы плазмотерапия, или терапия с использованием тромбоцитарной плазмы, стала популярной в лечении заболеваний суставов, включая повреждения мениска и связок. Это метод оказывает положительное влияние на восстановление тканей, благодаря высоким концентрациям факторы роста, содержащиеся в плазме. Я наблюдаю, что пациенты, проходящие плазмотерапию после порциональной резекции мениска и частичного разрыва ПК, демонстрируют более быстреe улучшение функционального состояния колена, что позволяет ускорить реабилитационный процесс и вернуть пациента к нормальной активности.
Тем не менее, важно понимать, что плазмотерапия не является универсальным решением для каждого случая. Результаты ее применения могут варьироваться в зависимости от индивидуальных особенностей организма пациента, степени повреждений и общего состояния здоровья. Я рекомендую рассматривать плазматерапию как важный компонент комплексного подхода к восстановлению после операции, который также включает физиотерапию и план реабилитации, разработанный специалистом, с учетом индивидуальных потребностей пациента.
Что касается хрящевой ткани, то её восстановительные способности весьма ограничены. Она не содержит сосудов, а её питание поступает только через синовиальную жидкость, заполненную в полости сустава. По этой причине для эффективного лечения препаратов вводят непосредственно в суставную полость. Возможность доставки активных веществ, способствующих регенерации, непосредственно к хрящу, привлекла внимание врачей. Кроме того, обогащенная тромбоцитами плазма снижает воспалительные процессы и быстро облегчает боль — одну из основных проблем при хронических заболеваниях суставов.
У этого метода есть ряд других преимуществ:
- отсутствие аллергических реакций, так как используются собственные ткани пациента;
- невозможность передачи инфекций с кровью;
- отсутствие побочных эффектов и системного влияния на такие органы, как печень и почки, как это бывает при использовании медикаментов;
- минимальные риски осложнений.
После проведения PRP-терапии ожидается:
- улучшение кровотока в области пораженного сустава;
- снятие мышечных спазмов вокруг сустава;
- ускорение восстановления хряща благодаря биологически активным веществам, поддерживающим этот процесс, а также за счет обеспечения хряща необходимыми компонентами;
- нормализация состава суставной жидкости;
- ускорение реабилитации после травм и операций.
Данная терапия значительно улучшает качество жизни пациентов, избавляя их от болей и расширяя диапазон движений в суставе.
Подготовка к процедуре PRP
Эффективность процедуры напрямую связана с качеством извлеченной плазмы. Курение и злоупотребление алкоголем снижают активность антиоксидантной защиты организма в целом и тромбоцитов в частности. Следовательно, это может негативно сказаться на результативности лечения.
За неделю до терапии необходимо:
- прекратить прием медикаментов, влияющих на свертываемость крови, включая ацетилсалициловую кислоту;
- приостановить употребление нестероидных противовоспалительных средств, которые обычно назначаются при заболеваниях суставов для уменьшения болевого синдрома;
- избегать алкоголя и курения как минимум за сутки до процедуры;
- обогатить свой рацион питанием, включая источники витаминов группы B (цельнозерновые продукты, черный хлеб) и C (квашеная капуста, черная смородина) или использовать поливитамины;
- желательно придерживаться режима сна и избегать стрессовых ситуаций.
Применение богатой тромбоцитами плазмы и мезенхиальных клеток жировой ткани при артроскопии коленного сустава
Современные подходы в спортивной травматологии невозможно представить без применения регенеративных технологий.
Безусловно, на первом месте стоит качественное хирургическое вмешательство, такое как реконструкция передней крестообразной связки, сшивание мениска или восстановление хрящевой ткани, но для ускорения регенеративных процессов и нормализации гомеостаза в суставе в данный момент активно применяются различные биологические агенты.
Одним из новых способов, получивших широкое распространение, является совместное использование обогащённой тромбоцитами плазмы и стромально-васкулярной фракции мезенхимальных клеток жировой ткани.
Жировая ткань содержит зрелые адипоциты, фибробласты, мезенхимальные клетки (стволовые клетки) и системные иммунные клетки, а также эндотелиальные клетки, которые образуют структуру со стертою (Osborn O, Olefsky JM. Сетевые взаимодействия клеток и сигналов, связывающие иммунную систему и обмен веществ в патологиях. Nat Med. 2012;18(3):363–74. doi: 10.1038/nm.2627).

Наличие всех этих клеток, особенно большого количества мезенхимальных клеток жировой ткани, делает эту субстанцию (СВФЖТ) одним из самых эффективных стимуляторов регенерации соединительной ткани.
Богатая тромбоцитами плазма (БоТП) – это кровь, прошедшая фильтрацию и содержащая высокую концентрацию тромбоцитов, очищенную от красных и белых кровяных клеток. Тромбоциты же, в свою очередь, выделяют цитокины и факторы роста, способствующие регенерации в области повреждения.

Различные исследования показали, что БоТП усиливает коагуляцию, ускоряет заживление раны и стимулирует быструю регенерацию тканей (Driver VR, Hanft J, Fylling CP, Beriou JM G. Autologel Diabetic Foot Ulcer Study. A prospective, randomized, controlled trial of autologous platelet-rich plasma gel for the treatment of diabetic foot ulcers. Ostomy Wound Manage. 2006;52(6):68–70.; Giuggioli D, Colaci M, Manfredi A, Mariano M, Ferri C. Platelet gel in the treatment of severe scleroderma skin ulcers. Rheumatol Int. 2012;32(9):2929–32. doi: 10.1007/s00296-011-2038-0.)
Некоторые исследования продемонстрировали, что БоТП активирует регенеративный потенциал стволовых клеток жировой ткани (СВФЖТ), а их совместное применение способствует повышению выживаемости клеток (Rubio-Azpeitia E, Andia I. Взаимодействие между плазмой, богатой тромбоцитами, и мезенхимальными стволовыми клетками: опыт в vitro. Muscles Ligaments Tendons J. 2014;4(1):52–62).
Конечно, не стоит переоценивать эффективность смеси БоТП и СВФЖТ; она не способна создать новый сустав или хрящевую ткань взамен утраченной, но эта технология может усиливать действие других ортопедических операций.
Так после реконструктивных операций связанных с пластикой связок, швом мениска, замещения хрящевых дефектов, данная технология способна усилить и ускорить процесс регенерации после операции.
Особо стоит отметить положительное влияние данной методики на воспалительные патологии сухожилий. Например, при тендините ахиллова сухожилия, тендините надостной мышцы, а также при плантарном фасциите использование БоТП и СВФЖТ значительно усиливало терапевтический эффект по сравнению с обычным физиотерапевтическим лечением.
Исходя из повышения регенеративного потенциала, получаемого от совместного использования стволовых клеток жировой ткани и обогащенной тромбоцитами плазмы, мы начали внедрять эту методику для ускоренной реабилитации пациентов с повреждениями менисков, хряща и разрывами крестообразных связок как часть послеоперационного ухода.
Введение смеси стволовых клеток жировой ткани и обогащённой тромбоцитами плазмы мы проводили через 2 недели после хирургического вмешательства. Это амбулаторная процедура, не требующая госпитализации в стационар.
Клинические примеры использования стимуляции регенерации при помощи БоТП и СВФЖТ
Первоначальный этап включает в себя основное хирургическое вмешательство, такое как пластика передней крестообразной связки, сшивание мениска или восстановление дефекта хряща.

Удаление заднего рога медиального мениска при его комбинированном разрыве.

Пластика передней крестообразной связки.
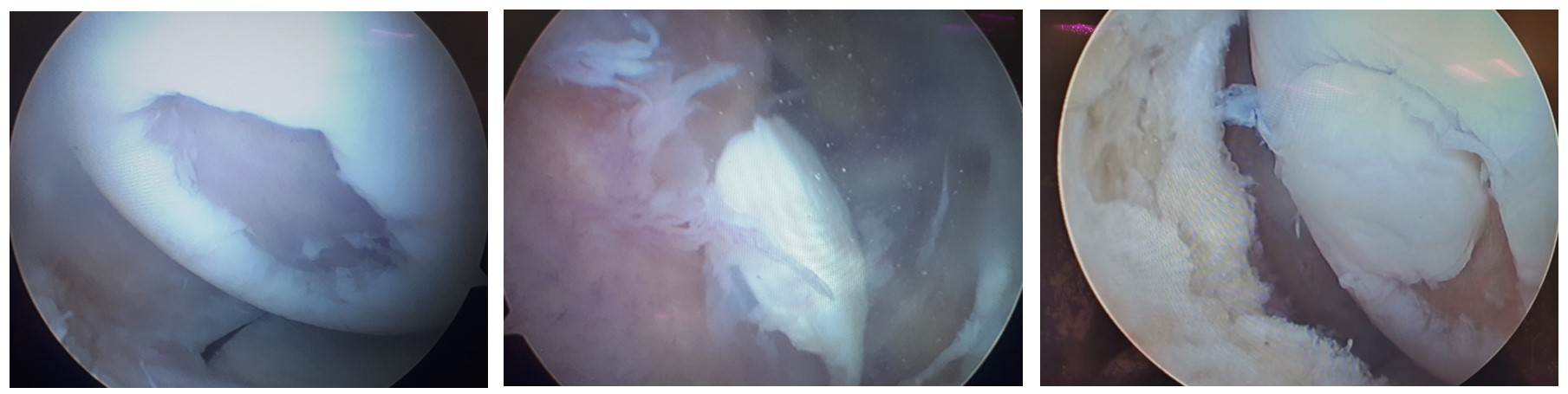
Мозаичная хондропластика при фокальном полнослойном дефекте хряща.
Во время хирургической процедуры можно провести первую инъекцию БоТП совместно с СВФЖТ.
В зависимости от типа проведенного вмешательства и заболевания, может потребоваться одна инъекция или курс из трех последовательных инъекций с интервалом 1-2 недели.
Через 2 недели после операции, в тот же день, когда производится снятие послеоперационных швов удобно провести повторную инъекцию БоТП с СВФЖТ. Процедуру оптимально выполнять в стерильных условиях операционной, или в хорошо оборудованной перевязочной с возможностью накрыть стерильный стол.
Процесс манипуляции занимает около полутора часов и может проводиться в амбулаторном режиме. Первоначально производится инфильтрация подкожно-жировой клетчатки в области пупка с использованием раствора Кляйна.
Далее мы поэтапно рассмотрим, как правильно подготовить БоТП и СВФЖТ.
Для приготовления раствора Кляйна нам потребуется: физраствор 0,9% 400 мл, гидрокарбонат натрия 5% 10 мл, лидокаин 2% 40 мл (или наропин) адреналин 0,4 мл.
После инфильтрации жировой клетчатки вокруг пупка пациента можно освободить, предоставив время для 30-40 минут отдыха, необходимого для «набухания» клеток.
Через 40 минут начинается процедура «забора жировой ткани». Этот процесс выполняется с помощью специальной тупоконечной канюли и большого 50 мл шприца. Необходимо извлечь 30 мл жировой ткани. Процедура не вызывает дискомфорта благодаря анестетику, содержащемуся в растворе Кляйна, который обезболивает все окружающие ткани.

Далее жировую ткань помещают в две специальные пробирки-шприца.

Удаляем остатки масла и раствор Кляйна, содержащие кровь. Затем оставшуюся жировую ткань измельчаем с помощью специальных диспенсеров диаметром 1,4 и 1,2 мм до получения однородной массы.

Полученную массу подвергаем повторному центрифугированию, чтобы отделить стромально-васкулярную фракцию от остальных компонентов жировой ткани. Центрифугирование производится при скорости 2500 оборотов в течение 4 минут.

Следующим этапом берём из вены 15 мл крови. Перед забором крови не рекомендуется есть жирное в течение 6 часов, также необходимо выпить 0,5 литра воды незадолго перед началом процедуры, и исключить употребление кофе и чая.
Кровь, которую мы собрали, подвергается центрифугированию на скорости 1500 оборотов в течение 5 минут. Продолжительное центрифугирование на низкой скорости позволяет сохранить тромбоциты в плазме, однако при этом удаляет основную массу лейкоцитов и почти все эритроциты.

Плазма, которая получается таким образом, может быть использована для плазмолифтинга суставов и сухожилий. Она проявляет высокую эффективность в лечении артроза. Смешивая её с мезенхимальными клетками из жировой ткани, мы создаем мощный «коктейль», содержащий как стволовые клетки, так и вещества, способствующие регенерации.
Получившуюся смесь вводим в больной сустав.

Данная методика также может быть применена при других заболеваниях опорно-двигательного аппарата, в частности при артрозах. Её эффективность превосходит использование препаратов на основе гиалуроновой кислоты и не содержит медикаментов или аллергенов.
Ушивание разрывов мениска
Если разрыв мениска расположен рядом с суставной капсулой, в месте с активным кровообращением, и если повреждение произошло недавно, существует возможность сшивания краев поврежденной области мениска или восстановления его целостности с помощью рассасывающихся фиксаторов. В таких случаях прогноз на восстановление функциональности сустава наиболее благоприятный. Однако в некоторых ситуациях может быть назначена резекция или полное удаление мениска с заменой его имплантатом.
Резекция мениска предполагает удаление только поврежденных участков при полном разрыве, длительном сдавлении, неудачной локализации разрыва или в других подобных случаях. Оптимально выполнять такую операцию в кратчайшие сроки после травмы. Все здоровые ткани мениска будут сохранены, а его поверхность выровнена для облегчения скольжения в суставе. Восстановление функциональности сустава может происходить как частично, так и полностью в относительно короткие сроки. Реабилитационные меры после операции способствуют наиболее благоприятному исходу.
Менискэктомия
Если резекция невозможно, специалист полностью удаляет мениск ( проводит менискэктомию). Часто решение принимается уже в процессе артроскопического вмешательства. После менискэктомии ключевую роль в возвращении всех двигательных функций и предупреждении осложнений, играет грамотное комплексное ведение послеоперационного периода.
После менискэктомии пациент должен находиться под регулярным контролем специалиста. При необходимости можно установить имплантат, который заменит удаленный мениск. Однако подобные операции проводятся довольно редко.
Для получения детальной информации по артроскопической диагностике и лечению, ознакомьтесь с материалом «Артроскопия коленного сустава».
Эффект от процедуры
Своевременное и целесообразное удаление не подлежащей восстановлению части хрящевой прокладки дает реальный шанс на восстановление опороспособности и функциональности сустава. Полная и парциальная резекция медиального мениска, выполненная в возможно кратчайшие сроки после травмы, обеспечивает сохранность здоровых тканей и возможность проведения моделирования (замены утраченного фрагмента).
Артроскопия, как и любое инвазивное вмешательство, может вызывать негативные побочные реакции и осложнения:
- повреждение сосудов с образованием кровоизлияний в ткани;
- значительные отеки после операции;
- ослабление мышечного тонуса;
- укорочение сухожилий и образование спаек;
- контрактуры — ограничение подвижности;
- компенсаторные изменения на здоровой конечности;
- воспалительные процессы в области рубца;
- хондромаляция (повреждение хрящей надколенника);
- тромбоз;
- снижение плотности костных тканей;
- дегенеративные изменения в суставных структурах.
В долгосрочной перспективе, при отсутствии реабилитационных процедур, снижается амплитуда ротационных движений, что может повлиять на параметры ходьбы (может появиться хромота). Эти изменения могут привести к развитию остеоартроза.
Цитата от специалиста по реабилитации
Браеску Марина Николаевна, физический терапевт • Стаж 12 лет
Цитата от специалиста по реабилитации
Травмы и заболевания опорно-двигательной системы могут заметно снизить уровень активности, как в мире спорта, так и в ежедневной жизни. Реабилитация в центре “Лаборатория движения” направлена на максимально возможное восстановление и компенсацию утраченных либо нарушенных функций. Мультидисциплинарный, комплексный и одновременно индивидуальный подход помогает сократить сроки восстановления. Специалисты клиники стремятся помочь пациенту ответственно отнестись к своему здоровью и реабилитационному процессу.
Браеску Марина Николаевна, физический терапевт • Стаж 12 лет
Реабилитация после резекции мениска
Для успешной артроскопической резекции внутреннего и/или наружного мениска необходимо правильно организовать реабилитацию. Рекомендовано начинать восстановительные мероприятия сразу после операции и продолжать до полного восстановления двигательных функций. Главное направление работы центра «Лаборатория движения», расположенного в Санкт-Петербурге, сосредоточено на реабилитации пациентов после артроскопии.
Индивидуальная программа восстановительных мероприятий включает в себя:
- физиотерапию (магнитотерапия, электрофорез и прочие процедуры);
- лечебную гимнастику;
- тренировки на специализированных реабилитационных тренажерах;
- массаж;
- нейромиостимуляцию;
- фармакопунктуру;
- кинезиотерапию;
- СРМ-терапию;
- кинезиотейпирование.
Безотлагательное применение адаптационно-физических факторов существенно улучшает функциональное состояние прооперированного сустава, способствует укреплению физического здоровья и наиболее благоприятному исходу заживления.
Парциальная резекция мениска

Травмы мениска сопровождаются болевыми ощущениями и ограничениями в движениях, что создаёт значительные проблемы для спортсменов и людей, ведущих малоподвижный образ жизни.
Ортопеды в «Центре Спортивной Травмы» проводят операции по частичной резекции мениска, применяя современные хирургические методы. Использование новейшего оборудования, тщательная диагностика и многолетний опыт специалистов позволяют с успехом выполнять сложные инвазивные вмешательства, полностью восстанавливающие анатомическую подвижность коленного сустава.
Особенности частичной менискэктомии

Достижения современной медицины позволяют выполнять максимально органосохраняющие операции. Парциальная резекция медиального и латерального мениска — вмешательство, основанное на иссечении и удалении внутренней поврежденной части. Кроме того, во время процедуры происходит выравнивание краев и придание им изначальной анатомической формы.
Операцию выполняют с помощью микроскопических проколов, используя артроскопическое оборудование, чтобы минимизировать травмирование здоровых тканей и значительно сократить реабилитационный период. Операция показана при хрящевых травмах, приведших к их разрыву. При необходимости может осуществляться удаление заднего рога мениска.
Преимущества артроскопической менискэктомии включают:
- минимальную инвазивность;
- возможность провести полноценную диагностику патологии коленного сустава;
- укороченный реабилитационный период;
- сокращение времени нахождения в стационаре (до 1-3 дней).
Кроме того, после частичной менисектомии остаются минимальные рубцы.
Что делать при повреждении мениска?
Экстренная помощь при травмах внутреннего или наружного мениска заключается в ограничение ходьбы и нагрузки на ногу, в некоторых случаях обездвиживании поврежденной ноги. Колено необходимо фиксировать ортезом, эластичным бинтом, приложить холод, при необходимости ходить с костылями.
Для облегчения тяжелой боли пострадавшему следует дать обезболивающее средство, либо в виде таблеток, либо в виде инъекций. Важно как можно скорее обратиться за медицинской помощью к травматологу, чтобы уменьшить страдания пациента.
Методы лечения повреждения мениска
Существует два подхода к восстановлению функций наружного и медиального мениска — оперативный и консервативный. Выбор метода лечения зависит от тяжести травмы и точности диагностики.
Медикаментозное лечение
Консервативный путь лечения повреждений заднего рога латерального и внутреннего мениска применяется в случаях, когда нет отрыва или большого разрыва, имеющих легкую степень тяжести. Во избежание осложнений травматолог прибегает к следующим мероприятиям:
- по прибытии пациента в больницу сразу после травмы врач накладывает холодный компресс на пораженное место, вводит обезболивающий препарат внутримышечно и при необходимости фиксирует сустав эластичным бинтом или ортезом;
- выполняется пункция сустава для удаления жидкости (если это необходимо);
- если имеется блокада сустава, врач устраняет её;
- используются инструментальные методы для уточнения диагноза;
- прием пациентом препаратов, способствующих ускорению заживления и восстановлению мениска;
- назначаются физиотерапии и лечебная гимнастика.
Период восстановления может занимать до 8-12 недель, однако скорость заживления непосредственно зависит от возраста пострадавшего, характера повреждения и правильности назначенного лечения.
Хирургический способ лечения
Хирургическое вмешательство актуально в случаях, когда ткани хряща сильно повреждены, при серьезных разрывах или отрывах частей мениска.
Виды оперативного лечения:
- удаление мениска, если восстановление невозможно (возможно полное или частичное удаление);
- сшивание поврежденной области (артроскопия, шов мениска);
- удаление поврежденного сегмента мениска и реконструкция сохраненной его части (парциальная менискэктомия + шов);
- пересадка мениска (вживление имплантата или донорского хряща).
Время, необходимое для полного восстановления мениска после травмы, зависит от типа повреждения и выбранного метода хирургического вмешательства. После операции пациент проходит курс реабилитации, который включает физиотерапевтические процедуры, массаж, лечебную физкультуру и использование хондропротекторов. На протяжении трех месяцев после операции стоит избегать значительных нагрузок на коленный сустав. Чтобы предотвратить новые повреждения мениска, важно уделять должное внимание тренировкам, избегая падений и ударов, а также эффективно лечить заболевания суставов.
 |  |
| а. разрыв медиального мениска | б. внешний вид после операции: парциальной резекции мениска |
|---|
Не тратьте время и средства зря! Не ставьте под угрозу свое здоровье!
При первых признаках заболевания обращайтесь к опытному ортопеду. В нашей клинике мы гарантируем вам оперативную помощь в восстановлении вашего здоровья.
Артроскопия коленного сустава
- Артроскопия колена
- Разрывы менисков колена
- Разрыв передней крестообразной связки
- Разрыв заднего рога мениска
- Болезнь Кенига
- Вывих надколенника
- Болезнь Осгуда-Шляттера








