Диффузные изменения паренхимы печени могут быть вызваны различными факторами, включая хронические заболевания, токсические воздействия, инфекционные процессы или алкогольную зависимость. Эти изменения свидетельствуют о нарушении структуры и функции печени, что может быть следствием гепатитов, цирроза или жировой дистрофии.
Повышенный уровень билирубина, в свою очередь, может возникать из-за нарушения его метаболизма, что часто связано с заболеваниями печени, желчевыводящих путей или гемолизом эритроцитов. Важно проводить комплексную диагностику для выявления причин этих изменений и назначения соответствующего лечения.
- Диффузные изменения паренхимы печени могут быть проявлением различных заболеваний, включая гепатит, цирроз и жировую болезнь печени.
- Повышенный уровень билирубина в крови указывает на нарушения желчевыводящих путей, гемолиз или патологию печени.
- Основные причины изменений паренхимы включают инфекционные, алиментарные, токсические и аутоиммунные факторы.
- Диагностика требует комплексного подхода, включая анализы крови, УЗИ и возможно, биопсию печени.
- Лечение зависит от выявленной причины и может включать медикаментозную терапию, диету и в некоторых случаях хирургическое вмешательство.
Диффузные изменения в печени представляют собой распространенное патологическое состояние, которое характеризуется изменениями тканей органа. Эта болезнь может прогрессировать даже при минимальных сбоях и нередко обнаруживается у детей.
Не пытайтесь лечить заболевание самостоятельно. При первых тревожных симптомах срочно обращайтесь к медицинскому специалисту.
Основная причина диффузных изменений в паренхиме печени заключается в наличии различных заболеваний, влияющих на гепатобилиарную систему. К факторам, способствующим этому состоянию, можно отнести болезни других внутренних органов.
Клиническая картина неспецифична — характерна для большинства болезней, поражающих печень. У некоторых людей вовсе отмечается бессимптомное протекание (если умеренные диффузные изменения печени). Главными клиническими признаками выступают гепатомегалия и желтуха, изменение оттенка мочи и каловых масс, кожный зуд и высыпания.
Диагностика данной проблемы в первую очередь включает инструментальные исследования, так как они позволяют выявить специфические эхопризнаки, помогающие установить причины заболевания. Лабораторные анализы и осмотры врача выполняют вспомогательную роль.
При любых изменениях в печени план лечения определяется исходя из фактора, вызвавшего эти изменения. В некоторых случаях потребуется медикаментозная терапия и соблюдение диеты, в других — хирургическое вмешательство.
Этиология
Диффузные изменения печени следует рассматривать как вторичное заболевание, не обладающее самостоятельным характером. К основным заболеваниям, способствующим диффузным изменениям, относятся:
- жировая или алкогольная патология;
- гепатит вирусного или аутоиммунного происхождения;
- сахарный диабет;
- склерозирующая форма холангита;
- цирроз печени;
- опухоли, как злокачественные, так и доброкачественные;
- хронический холецистит;
- влияние патогенных микроорганизмов;
- портальная гипертензия;
- метастатическое поражение печени при раке;
- избыточная масса тела;
- метаболические расстройства;
- приобретенные пороки сердца;
- кисты печени;
- неправильное питание;
- сердечная недостаточность;
- разнообразные заболевания autoimmune и инфекционного характера;
- прием медикаментов без достаточных оснований или в нарушении назначений врача;
- соблюдение слишком строжайших диет;
- сильная интоксикация химическими элементами, лекарственными средствами или алкоголем;
- проблемы в работе эндокринной системы, особенно щитовидной железы;
- длительная химиотерапия или радиотерапия;
- многолетняя зависимость от вредных привычек.

Диффузные изменения печени
Диффузные изменения паренхимы печени являются сложным и многосторонним явлением, которое может быть вызвано различными причинами. Основными факторами, приводящими к изменениям в ткани печени, можно назвать вирусные гепатиты, злоупотребление алкоголем, а также метаболические нарушения, такие как ожирение и сахарный диабет. Эти состояния ведут к воспалению, фиброзу и другим структурным изменениям в печени, которые отражаются на ее функции.
Повышенный уровень билирубина в крови часто связан с нарушением метаболизма этого вещества в печени. Билирубин, который образуется в результате распада гемоглобина, метаболизируется в печени и выводится с желчью. При наличии диффузных изменений в паренхиматозной ткани печени, таких как фиброз или воспаление, этот процесс может быть нарушен, что приводит к накоплению билирубина в крови. Кроме того, проблемы с оттоком желчи, возникающие в результате обструкции желчных путей, также могут способствовать повышению уровня билирубина.
Невозможно игнорировать и другие факторы, способствующие появлению диффузных изменений и повышенному билирубинемии. К ним можно отнести аутоиммунные заболевания, лекарства, токсические вещества и генетические синдромы. Каждый из этих факторов может оказывать отрицательное влияние на здоровье печени, что в дальнейшем может привести к серьезным последствиям. Поэтому важно регулярно проводить обследования, чтобы выявлять изменения на ранних стадиях и предотвращать прогрессирование заболеваний печени.
К провокаторам стоит отнести отягощенную наследственность — предрасположенность к одному из заболеваний печени.
Такие изменения могут встречаться даже у детей. В этих случаях причиной чаще всего являются:
- врожденные аномалии сердечно-сосудистой системы;
- первичные патологии гепатобилиарной системы, возникшие в период внутриутробного развития;
- долговременный прием антибиотиков с лечебной целью;
- развитие или обострение гепатита у матери в период беременности.
Данная патология также может возникнуть у пожилых людей. В этом возрасте основным провоцирующим фактором часто оказывается наличие хронического заболевания.
Мнение врачей:
Разнообразные причины могут быть за диффузными изменениями печени, такими как алкогольное поражение, вирусные гепатиты, жировая дистрофия и другие недуги. Врачи подчеркивают, что раннее обследование и корректное лечение этих изменений имеют решающее значение для здоровья печени.
Диагностика диффузных изменений печени включает в себя оценку состояния пациента, проведение биохимических анализов крови, ультразвуковое исследование и, при необходимости, использование более уточняющих методов, таких как КТ или МРТ. Лечение основывается на основном заболевании и может включать в себя диету, медикаменты и другие процедуры. Важно помнить, что соблюдение рекомендаций врачей и регулярной проверкой состояния поможет предотвратить прогрессирование заболевания и сохраняет функции печени.

Диффузные изменения паренхимы печени и повышенный билирубин причины
а) Дифференциальная диагностика диффузных поражений печени:
1. Распространенные болезни: • Стеатоз (жировой гепатоз) • Цирроз • Острый/хронический гепатит • Печеночноклеточный рак (диффузный/инфильтративный) • Инфильтративные метастазы • Лимфома печени (диффузная/инфильтративная) • Билиарная гамартрома • Технические артефакты (имитация)
2. Менее распространенные проблемы: • СПИД • Саркоидоз печени • Амилоидоз • Шистосомоз • Болезни накопления гликогена • Болезнь Вильсона-Коновалова • Веноокклюзионная болезнь

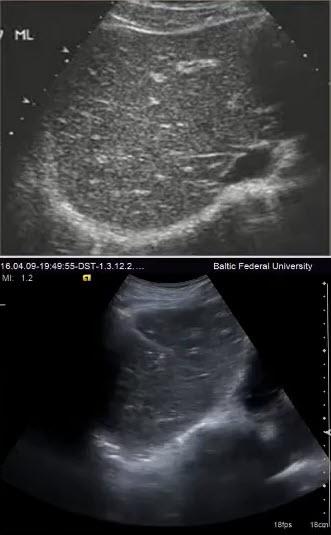
(Левый) Поперечный трансабдоминальный УЗ срез с цветовой допплерографией. Отмечается диффузный стеатоз печени, о чем свидетельствует повышение эхогенности печеночной паренхимы, а выраженная затухающая УЗ-сигнал в глубоких участках печени приводит к плохой визуализации диафрагмы. (Правый) Поперечный трансабдоминальный УЗ срез у клиента с циррозом.
Отмечается уменьшение размеров печени, бугристость ее контура и неоднородность эхосигнала от паренхимы. Асцитическая жидкость вокруг печени предполагает стадию декомпенсации. (Левый) Продольный трансабдоминальный УЗ срез у пациента, поступившего с острой печеночной недостаточностью, развившейся на фоне острого алкогольного гепатита.
(Левый) Продольный трансабдоминальный УЗ срез у пациента, поступившего с острой печеночной недостаточностью, развившейся на фоне острого алкогольного гепатита.
Является выраженная гепатомегалия и легкое повышение эхогенности паренхимы печени. (Правый) На поперечном трансабдоминальном УЗ срезе видно диффузное увеличение эхогенности паренхимы печени с множественными затенениями, вызванными преломлением из-за диффузного, инфильтративного печеночноклеточного рака. Поверхность печени неровная, а наличие асцита указывает на цирроз.
 (Левый) Трансабдоминальная цветовая допплерография у пациента с почечноклеточным раком, отмечается диффузная неоднородность эхоструктуры печени, отмеченная метастатическим поражением. Воротная вена заполнена гипоэхогенным материалом, и кровоток в ней отсутствует, что свидетельствует о наличии тромба. (Правый) На косом трансабдоминальном УЗ срезе видно паренхиму печени с неоднородной текстурой и множеством гиперэхогенных участков, некоторые из которых имеют артефакт «хвост кометы». У данного пациента выявлены множественные билиарные гамартромы.
(Левый) Трансабдоминальная цветовая допплерография у пациента с почечноклеточным раком, отмечается диффузная неоднородность эхоструктуры печени, отмеченная метастатическим поражением. Воротная вена заполнена гипоэхогенным материалом, и кровоток в ней отсутствует, что свидетельствует о наличии тромба. (Правый) На косом трансабдоминальном УЗ срезе видно паренхиму печени с неоднородной текстурой и множеством гиперэхогенных участков, некоторые из которых имеют артефакт «хвост кометы». У данного пациента выявлены множественные билиарные гамартромы. (Левый) Продольный трансабдоминальный УЗ срез у пациента с саркоидозом. Имеется гепатомегалия (длина 26 см) и неоднородность паренхимы печени, вызванная вовлечением головы в патологические процессы при саркоидозе. (Правый) Поперечный трансабдоминальный УЗ срез у пациента с амилоидозом. Наблюдается неоднородная и гранулированная структура паренхимы печени и перипортальная отечность, развившаяся из-за патологии при амилоидозе.
(Левый) Продольный трансабдоминальный УЗ срез у пациента с саркоидозом. Имеется гепатомегалия (длина 26 см) и неоднородность паренхимы печени, вызванная вовлечением головы в патологические процессы при саркоидозе. (Правый) Поперечный трансабдоминальный УЗ срез у пациента с амилоидозом. Наблюдается неоднородная и гранулированная структура паренхимы печени и перипортальная отечность, развившаяся из-за патологии при амилоидозе.
б) Важная информация:
1. Дифференциальная диагностика: • Диффузное повышение эхогенности: стеатоз и признаки цирроза в большинстве случаев
2. Распространенные болезни:
• Стеатоз (жировой гепатоз): о Диффузное повышение эхогенности с аккомпанирующим ослаблением акустической волны о Печень, как правило, увеличивается, контуры гладкие о При решающей инфильтрации сосуды подвержены давлению и извиваются
• Цирроз: о Неоднородность паренхимы печени о Поверхность печени бугристая, объем уменьшается о Изменение параметров кровотока в сосудах печени
• Острый гепатит: о Снижение эхогенности паренхимы из-за отека: — Острый алкогольный гепатит приводит к повышению эхогенности о Гепатомегалия, отек перипортальных тканей, отек стенки желчного пузыря, асцит
• Хронический гепатит: о Повышение эхогенности и неоднородность паренхимы печени
• Печеночноклеточный рак (диффузный/инфильтративный): о Неоднородная эхотекстура печени с затенениями от преломления УЗ о Может сопровождаться опухолевым тромбозом воротной вены
• Инфильтративные метастазы: о Первичный очаг в легких или молочной железе о Может имитировать цирроз
• Лимфома печени (диффузная/инфильтративная): о Гепатомегалия о Множественные маленькие гипоэхогенные очаги, формирующиеся в области ворот печени о При УЗИ паренхима может выглядеть нормально
• Билиарные гамартромы: о Множество мелких участков делает эхоструктуру печени неоднородной и зернистой
• Технический артефакт (имитация): о Неправильная настройка датчика или усиления
3. Менее распространенные заболевания:
• СПИД: о Микроабсцессы, вызванные оппортунистическими инфекциями (цитомегаловирус, микобактерии и др.)
• Саркоидоз печени: о Диффузная неоднородность при ультрасонографии о Гранулемы выглядят как гипоэхогенные узелки
• Шистосомоз: о Повышение эхогенности из-за диффузного утолщения перипортальной септы
• Амилоидоз: о Гепатомегалия о Неоднородная эхогенность паренхимы
в) Список использованной литературы: 1. Heller MT et al: Роль ультразвуковой диагностики в оценке диффузной болезни печени. Radiol Clin North Am. 52(6): 1163-75, 2014
Видео урок УЗИ диффузных изменений печени — причины, классификация, оценка
- УЗИ при увеличении печени (гепатомегалии)
- УЗИ при диффузных изменениях печени
- УЗИ при кистозных образованиях в печени
- УЗИ при гипоэхогенных объемных образованиях печени
- УЗИ при гиперэхогенных объемных образованиях печени
- УЗИ при образовании печени с мишеневидной структурой
- УЗИ при множественных образованиях печени
- УЗИ при объемных образованиях печени с центральным рубцом
- УЗИ при перипортальных новообразованиях
- УЗИ при неровной поверхности печени
Диагностика болезни

Широко применяются лабораторные и инструментальные исследования. В результате лабораторного анализа крови можно получить достоверную информацию о состоянии печени, включая данные о ферментах, значении билирубина, протромбиновом времени, наличии инфекции, уровне антител и т. д.
Методы инструментальной диагностики включают такие распространенные способы, как ультразвуковое исследование, компьютерная томография и магнитно-резонансная томография. УЗИ является наиболее доступным методом, позволяющим получить детальную информацию о строении и размере печени, а Выявить очаги или диффузные нарушения.
Современные техники диагностических исследований, используемые в медицинских центрах «Целитель», позволяют нашим врачам заранее выявлять изменения в состоянии здоровья пациентов. Это, в свою очередь, способствует созданию наиболее эффективного подхода к лечению.
Кашкаева Аминат Ризвановна, врач ультразвуковой диагностики медицинской клиники «Целитель» в Каспийске, медицинский стаж – 15 лет.
Важно отметить! Информация, представленная в данной статье, предназначена исключительно для ознакомления и образовательных целей. Содержимое сайта МЦ «Целитель» не может заменить консультации квалифицированного специалиста и не должно восприниматься как медицинские рекомендации. Избегайте самолечения! Если ваше состояние ухудшается или возникают первые признаки болезни, незамедлительно обратитесь к врачу!
Особенности диагностики
Доктор, занимающийся диагностикой гипербилирубинемии, обычно является гастроэнтерологом, гепатологом, терапевтом или гематологом. Процесс обследования начинается с беседы с пациентом, в ходе которой врач выясняет, как долго существуют симптомы, какие лекарства употребляет пациент, есть ли у него хронические или перенесенные заболевания, а также где он находился в последние недели. Затем осуществляется физикальный осмотр: врач оценивает кожные покровы и слизистые оболочки, проводит пальпацию живота, что позволяет выявить увеличение печени, проблемы с желчными путями и увеличение селезёнки, что часто встречается при гемолитических анемиях.
Затем доктор рекомендует лабораторное и инструментальное обследование. При гипербилирубинемии, как правило, назначают следующие лабораторные исследования:
- Общий анализ крови: определяет уровень эритроцитов, гемоглобина, лейкоцитов и другие показатели;
- Биохимический анализ крови: выявляет фракции билирубина и печёночные трансаминазы (АЛТ, АСТ), щелочную фосфатазу;
- Общий анализ мочи: показывает уровень уробилина и билирубина;
- Исследования на метаболизм железа — ферритин, трансферрин;
- Анализы на антитела к вирусам гепатита A, B, C;
- Анализ на аутоиммунные антитела;
- Исследования кала: на яйца паразитов, копрограмма и другие.
Среди инструментальных методов диагностики часто назначается УЗИ, которое может выявить увеличение печени, изменения ее паренхимы, состояние желчного пузыря, наличие камней и препятствия в желчных протоках. Увеличение селезёнки может указывать на гемолитическую анемию. Для подтверждения доброкачественной гипербилирубинемии могут потребоваться специфические тесты, например, генетическое исследование для диагностики синдрома Жильбера.
Лечение гипербилирубинемии
Лечение гипербилирубинемии нацелено на устранение её первопричин. Если наблюдается нарушение оттока желчи, могут быть рекомендованы процедуры по удалению камней из желчного пузыря или стентирование желчных путей. В тех случаях, когда возможно применение консервативной терапии, назначаются препараты, которые помогают нормализовать свойства желчи, делая ее менее токсичной и более текучей.
В первую очередь это касается препаратов урсодезоксихолевой кислоты (УДХК). При воспалительных процессах в печени и желчном пузыре может назначаться противовоспалительная терапия, включающая антибактериальные и противовирусные препараты. Лечение вирусных гепатитов проводится в соответствии с существующими клиническими рекомендациями.
Болезни гепатобилиарной системы требуют соблюдения лечебной диеты. Оптимальным считается Стол № 5 по Певзнеру.
Обратите внимание! Данная статья не является рекомендацией к самолечению. Она предназначена для повышения информированности читателя о собственном здоровье и понимания схем лечения, назначенных врачом. Помните, самолечение может принести вред. Если у вас есть подозрения на заболевание, немедленно обратитесь к специалисту:
УЗИ печени. Классификация структурных изменений печени при ультразвуковом исследовании. Лекция для врачей

Григорий Андреевич Макагонов 16 июня 2022
Лекция для врачей «Классификация структурных изменений печени при ультразвуковом исследовании». Лекцию для врачей проводит профессор В. А. Изранов.
На лекции для медицинских работников были рассмотрены следующие темы:
- Структурные изменения печени
- Диффузные изменения
- Очаговые изменения

- Диффузные заболевания печени (кто есть кто?)
- Гепатит
- Вирусный гепатит В, С, D, аутоиммунные, токсические

- Причины диффузных изменений в печени
- Печень реагирует на любое токсическое воздействие, развивая фиброз:
- Нарушения жирового обмена (стеатоз, как диабетический, так и неалкогольный, алкогольный)
- Нарушения метаболизма меди и железа
- Воспалительные процессы, влияющие на печеночный гомеостаз и кровообращение в печени
- Вирусные и бактериальные инфекции, паразиты (например, шистосомоз), поражающие печень
- Разнообразные химические препараты и лекарства (особенно алкоголь, метотрексат, метилдопа, амиодарон, НПВС, статины и др.)
- Проблемы с оттоком желчи как по внутрипеченочным, так и по внепеченочным путям
- Нарушения кровообращения в печени: ХСН, синдром Бадда-Киари, эндофлебит печеночных вен и портальной вены

- Центрилобулярный тип эхоструктуры паренхимы печени
- Снижение эхогенности паренхимы
- Симптом «звездного неба» (размеченная визуализация стенок мелких ветвей воротной вены + увеличение их количества)
- Острый гепатит
- Острая правожелудочковая недостаточность
- Лейкемия или лимфома
- Токсический шок — 2% в норме (молодые, худые пациенты, подростки)
- Нарушение портально-печеночной гемодинамики при симптоме «звездного неба»
- Нарушение печеночного сосудистого индекса подтверждает аномальный характер симптома «звездного неба»

- Фиброзно-жировой тип эхоструктуры паренхимы печени
- Повышение эхогенности паренхимы (по сравнению с корковым веществом почки)
- Снижение или отсутствие визуализации ветвей воротной вены
- Дорзальное ослабление звукового сигнала
- жировая инфильтрация (стеатоз, гепатоз)
- хронический гепатит
- острый алкогольный гепатит
- алкогольный и неалкогольный стеатогепатит
- цирроз
- Типы эхоструктуры паренхимы печени (сравнительный анализ)

- Фиброзно-жировой тип эхоструктуры паренхимы печени
- Однородная эхоструктура:
- жировая инфильтрация

- Фиброзно-жировой тип эхоструктуры паренхимы печени
- Неоднородная эхоструктура:
- цирроз
- Жировой гепатоз (синонимы: стеатоз печени, жировая инфильтрация печени)
- Жировая инфильтрация печени: ультразвуковые симптомы
- Дорзальное ослабление эхосигнала
- Увеличение размеров печени
- Затруднения или невозможность визуализации сосудов печени
- Диффузно однородная эхоструктура

- Степень выраженности жировой инфильтрации
- Степень 1. Минимальное повышение эхогенности с нормальной визуализацией диафрагмы и мелких сосудов печени

- Степень 2. Умеренное повышение эхогенности с затрудненной визуализацией диафрагмы и мелких сосудов печени

- Степень 3. Выраженное повышение эхогенности с невозможностью визуализации диафрагмы и мелких сосудов печени (гепатоз)
- Жировой гепатоз
- Равномерное повышение эхогенности
- Однородная эхоструктура паренхимы
- Невозможность визуализации воротной и печеночных вен
- Выраженное дорзальное затухание эхосигнала (частичная визуализация диафрагмы)
- Пациент с жировым гепатозом, 35 лет. Жировой гепатоз: протокол
- Размеры печени увеличены. Правая доля: косой вертикальный размер 166 мм. Левая доля: кранио-каудальный размер 109 мм, толщина 87 мм. Контуры четкие, ровные. Эхогенность диффузно повышена. Эхоструктура однородная. Углы закругленные. Сосудистый рисунок обеднен, мелкие ветви воротной вены не визуализируются. Внутрипеченочные протоки не расширены. Патологических образований не обнаружено.
Диагностика диффузных изменений поджелудочной железы
Для диагностики поражения ПЖ врач собирает жалобы пациента и проводит внешний осмотр, а также назначает соответствующее лабораторно-инструментальное обследование. При осмотре врач может выявить болезненность мышц брюшной стенки в зоне проекции ПЖ. Отек и развитие фиброза в ПЖ может привести к желтухе, когда кожа и склеры глаз приобретают желтоватый оттенок 12 .
При наличии симптомов заболевания поджелудочной железы назначается биохимическое исследование крови, включающее следующие показатели:
- активность альфа-амилазы;
- активность липазы;
- уровень глюкозы в крови натощак.
Дополнительно рекомендуется исследование уровня гликированного гемоглобина (HbA1C) и проведение глюкозотолерантного теста для выявления нарушений углеводного обмена.
Для диагностики недостаточной ферментативной функции поджелудочной железы желательно определение активности панкреатической эластазы-1 в кале.
В случае неясной природы поражения ПЖ рекомендовано генетическое тестирование 12,13 .
Ультразвуковая диагностика (УЗИ) печени и поджелудочной железы представляет собой начальный этап скрининга для выяснения причин необъяснимых болей в брюшной полости 12.
Как проводится лечение диффузных изменений поджелудочной железы?
Ранняя терапия хронического панкреатита способствует предотвращению ряда серьезных осложнений, включая значительное снижение секреторной функции поджелудочной железы, а также образование язв и эрозий в пищеводе, желудке и 12-перстной кишке, риск развития рака поджелудочной, артериальной гипертензии и остеопороза 12.
Таким образом, диффузные изменения печени и ПЖ остаются серьезной проблемой здравоохранения во всем мире. Они включают в себя различные нарушения структуры и функции этих органов на фоне длительного и постоянного воздействия того или иного причинно-значимого фактора. Диффузные изменения паренхимы печени и поджелудочной железы могут привести к осложнениям, а значит, нужно вовремя начать их лечение.
Клинические проявления диффузных изменений могут быть весьма разнообразными. Лечение основывается на медикаментозной терапии, а также на необходимости изменить образ жизни.
Прогнозы и результаты заболеваний зависят от множества факторов, таких как наследственность, продолжительность болезни и тяжесть структурных изменений в тканях.
Ответы на несколько простых вопросов помогут выявить факторы риска жирового гепатоза
Ответы на несколько элементарных вопросов помогут определить возможные риски, связанные с развитием жирового гепатоза.








