Огромная печень и уровень амилазы 300, а также повышение АСАТ и АЛТ в три раза могут свидетельствовать о серьезных заболеваниях, таких как острый гепатит, цирроз печени или алкоголизм. Эти показатели указывают на воспаление и повреждение печени, что требует немедленного медицинского вмешательства.
Кроме того, подобные изменения могут быть связаны с нарушениями в обмене веществ, поджелудочной железой и другими органами. Важно провести комплексное обследование для точной диагностики и назначения адекватного лечения.
- Печень вырабатывает амилазу, уровень которой может увеличиваться при различных заболеваниях.
- Уровни АСТ и АЛТ выше нормы (300) указывают на возможное поражение печени.
- Заболевания, сопровождающиеся данными изменениями, включают острый гепатит и цирроз.
- Повышение амилазы чаще связано с панкреатитом или заболеваниями поджелудочной железы.
- Диагностика требует комплексного подхода, включая анализы и визуализацию.
- Рекомендовано обратиться к врачу для определения точной причины изменений.
Анализ уровня АЛТ и АСТ в сыворотке крови имеет первостепенное значение для выявления заболеваний печени. Увеличение их активности напрямую связано с масштабами некроза печеночных клеток.
Уровень АЛТ в сыворотке крови изменяется прежде всего и в значительной степени при различных патологиях печени. Увеличение активности АЛТ в 1,5-5 раз выше верхнего порога нормы указывает на умеренную гиперферментемию, в 6-10 раз — на среднюю степень, а при повышении более чем в 10 раз — на высокую. Степень увеличения активности АЛТ свидетельствует о серьезности некроза гепатоцитов, однако не всегда отражает степень нарушения функций печени.
При остром гепатите, вне зависимости от причины его возникновения, уровень АЛТ повышается у всех пациентов. Это увеличение может наблюдаться за 10-15 дней до проявления желтухи при вирусном гепатите А и на протяжении нескольких недель при вирусном гепатите В. В стандартном случае острого вирусного гепатита активность АЛТ достигает пика на 2-3-й неделе заболевания, а при благоприятном течении уровень АЛТ нормализуется через 30-40 дней. Обычно, при остром вирусном гепатите активность АЛТ составляет от 500 до 3000 МЕ/л.
Повторное и прогрессирующее повышение активности АЛТ свидетельствует о новом некрозе клеток печени или рецидиве болезни. Удлинение периода повышенной активности АЛТ часто является неблагоприятным признаком, так как может свидетельствовать о переходе острого гепатита в хронический.
В случае острого алкогольного гепатита уровень АСТ превышает уровень АЛТ, однако активности обоих ферментов не превышает 500-600 МЕ/л.
Для хронических гепатитов характерна умеренная и средняя гиперферментемия. При латентных формах цирроза печени повышения активности АЛТ может не наблюдаться.
У пациентов с токсическим гепатитом, инфекционным мононуклеозом, холестазом в печени, циррозом и метастазами в печень уровень АСТ Выше, чем АЛТ.
Повышение уровня АЛТ может быть обнаружено даже у носителей поверхностного антигена гепатита В, не имеющих очевидных клинических симптомов, что указывает на наличие скрытых патологий в печени.
Повышение уровня амилазы до 300 единиц может свидетельствовать о различных заболеваниях, однако наиболее характерным состоянием, при котором наблюдаются столь высокие показатели, является острый панкреатит. При этом заболевании происходит воспаление поджелудочной железы, что приводит к избыточному выделению амилазы в кровь. Наличие сопутствующих признаков, таких как повышение уровней печеночных трансаминаз (АСТ и АЛТ), может указывать на значительное воспаление и повреждение клеток печени.
Важно отметить, что увеличение уровня АСТ и АЛТ выше нормальных значений при сочетании с повышенной амилазой может также указывать на алкогольное воздействие, вирусный гепатит или даже холестаз. Такие состояния могут оказывать негативное влияние на печень, способствуя ее увеличению и развитию ассоциированных симптомов. Повышенные уровни трансаминаз, наряду с амилазой, требуют внимательного анализа и комплексного подхода к диагностике.
Также не следует исключать возможность наличия других заболеваний, таких как хронический гепатит или цирроз печени, особенно если имеются предшествующие факторы риска. Важно провести дополнительные исследования: УЗИ органов брюшной полости, đánh giá функции печени и, возможно, биопсию. Эти данные помогут уточнить диагноз и принять решение о дальнейшей тактике лечения, что критически важно для восстановления здоровья пациента.
Аспартатаминотрансфераза (АСТ)
Активность АСТ Возрастает при остром гепатите и в других серьезных поражениях гепатоцитов. Умеренное увеличение отмечается при механической желтухе, а также у больных с метастазами и циррозом. Коэффициент де Ритиса, то есть соотношение АЛТ к АСТ, в норме равен 1,33, однако при заболеваниях печени этот показатель снижается, а при сердечных недугах — увеличивается.
Василенко В.В. Интерпретация печеночных тестов / GastroScan.ru, 2021
Для полного понимания данного исследования необходимы определенные медицинские знания.

Разработка нормальных границ любого биохимического показателя по определению подразумевает, что 2,5% здоровых людей не уложатся в условно нормальные рамки. Чем больше тестов используется одновременно, тем больше получаем отклонений. Во всех случаях полагается дать оценку факту, т. е. заключить, является это отклонение клинически значимым или незначимым. Естественно, сделать это можно лишь с учетом всего индивидуального клинического контекста. В последнее время эту оценку полагается излагать в медицинском документе; это давно уже принято за правило при клинических испытаниях лекарств.
Согласно исследованиям, повышенная активность печеночных ферментов чаще наблюдается у 5% людей, не имеющих симптомов заболеваний печени. На показатели могут влиять такие факторы, как возраст, пол, группа крови и физиологические состояния, например, беременность. Также следует отметить наличие синдрома Жильбера, который встречается у 5% населения.
Наибольшие трудности возникают у пациентов, у которых симптомы либо отсутствуют, либо имеют неявное проявление. Классификация тестов представлена в таблице 1.
Таблица 1. Диагностический минимум биохимических печеночных тестов
| Печеночный тест | Клиническое значение отклонений |
|---|---|
| Аланинаминотрансфераза, АЛТ (≤45) | ↑ — Повреждение гепатоцитов |
| Аспартатаминотрансфераза, АСТ (≤35) | ↑ — Повреждение гепатоцитов |
| Билирубин (2-17) | ↑ — Холестаз, билиарная обструкция или нарушение конъюгации |
| Щелочная фосфатаза, ЩФ (норма зависит от метода) | ↑ — Холестаз, билиарная обструкция или инфильтративный процесс |
| 5’- Нуклеотидаза, 5-НТ (норма зависит от метода) | ↑ — Холестаз или билиарная обструкция |
| γ — Глютамилтрансфераза, ГГТП (≤ 30) | ↑ — Холестаз или билиарная обструкция |
| Лактатдегидрогеназа, ЛДГ (≤ 450) | ↑ — Неспецифическое для болезней печени повреждение гепатоцитов |
| Альбумин (40-60) | ↓ — Снижение синтетической функции |
| Протромбиновое время (ПВ): 10.9-12.5 сек (и МНО) | ↑ — Снижение синтетической функции |
Если возникает подозрение на ошибку в лаборатории, измененный результат обследования обычно повторяется. Тем не менее, получение нормальных показателей не исключает того факта, что предыдущее отклонение могло быть реальным, так как оно может отражать естественные колебания при заболеваниях. Например, уровень АЛТ при гепатите С может прийти в норму, но это не обязательно является показателем регресса тканевых изменений. Нормальные результаты также не гарантируют отсутствие заболеваний печени. Важно учитывать, что чувствительность и специфичность определения активности ферментов имеют свои пределы.
ЛДГ содержится в сердце и скелетных мышцах, в печени, легких, клетках крови. В печени — изофермент ЛДГ5.
Печень производит 10-12 г альбумина в день. Уровень альбумина ниже 30 г/л говорит о наличии хронического заболевания печени.
Показатель протромбинового времени отражает скорость превращения протромбина в тромбин и связан с факторами I, II, V, VII и X свертывания крови, а также с уровнями фибриногена и протромбина. Все факторы, кроме VIII, синтезируются в печени.
Период полужизни сывороточного альбумина 20 дней, а факторов коагуляции — менее суток. Если гипоальбуминемия отражает хронизацию, то увеличение протромбинового времени может служить маркером тяжести острой дисфункции печени. Например, при остром вирусном гепатите увеличение ПВ на 5-6 сек говорит о возможности молниеносного некроза. Его выявление возможно благодаря короткому периоду полураспада (ключевого) фактора VII коагуляции.
БИЛИРУБИН
Билирубин образуется из гема в системе ретикуло-эндотелия. Начиная с 20-х годов XX века, различают фракции прямого и непрямого билирубина. Лишь в 60-е годы выяснили, что непрямой билирубин соответствует его неконъюгированной форме, а прямой билирубин является комбинацией моно- и диглюкуронидов, т.е. связанным билирубином. В настоящее время термины «прямой/непрямой» используются всё реже.
Содержание неконъюгированного Б в сыворотке отражает баланс между его продукцией и гепатобилиарной экскрецией. Неконъюгированная ГБ сама по себе не опасна, но повышает риск образования пигментных желчных камней.
Конъюгированная гипербилирубинемия свидетельствует о заболеваниях паренхимы печени или билиарной обструкции. Значительное количество связанного билирубина может выделяться с мочой. Холестаз может быть как вне-, так и внутрипеченочным, и в том числе, гипербилирубинемия может наблюдаться без изменения активности ферментов.
Уровень билирубина может колебаться на 15-30% от дня ко дню, а при длительном голодании он возрастает на 1,5-2 раза. У женщин уровень билирубина может понижаться на 15% при приеме противозачаточных средств и на 33% во втором триместре беременности, а у мужчин повышается на 50% после физических нагрузок. Лабораторные ошибки, такие как гемолиз крови, могут также искажать результаты, а воздействие света на образец крови в течение часа может снизить уровень на 50%.
Таблица 2. Основные причины гипербилирубинемии (ГБ)
| Неконъюгированная (непрямая) ГБ: |
|---|
| Синдром Жильбера Неэффективный эритропоэз (В12-дефицит и др.) Гемолиз (в т. ч. при гематрансфузии) Рассасывание обширной гематомы |
| Конъюгированная (прямая) ГБ: |
| Билиарная обструкция Гепатиты Цирроз Лекарства / токсины Первичный билиарный цирроз Первичный склерозирующий холангит Внутрипеченочный холестаз беременных Доброкачественный рекуррентный холестаз |
АМИНОТРАНСФЕРАЗЫ
Аминотрансферазы представляют собой ферменты, которые участвуют в глюконеогенезе. АСТ (АсАТ) включает в себя цитозольные и митохондриальные изоэнзимы, а АЛТ (АлАТ) является цитозольным ферментом. Эти ферменты используются для диагностики заболеваний печени с 1955 года и присутствуют в клетках различных тканей, причем наибольшая активность АСТ наблюдается в печени, сердце и скелетной мускулатуре, а В почках.
АЛТ находится в основном в цитоплазме клеток печени и, в меньшей степени, в мышечных клетках. Следовательно, повышение м. б. при эндокардитах, инфаркте сердца, мышечно-скелетных травмах. Наибольшее повышение наблюдается при гепатитах любых, в т. ч. ишемическом. Степень пропорциональна выраженности острого повреждения печени.
Выделяют категорию пациентов с повышенными уровнями АЛТ и АСТ, когда показатели превышают норму в 1,5-5 раз. Эта группа считается одной из самых актуальных. Хроническим подъёмом уровня АЛТ или АСТ считается ситуация, когда отклонения сохраняются на протяжении полугода. Повреждение печени не всегда означает некроз; возможно развитие обратимых изменений, таких как повышение проницаемости клеточных мембран. Одновременное увеличение и АЛТ, и АСТ обычно исключает лабораторные ошибки и указывает на печеночную природу проблемы.
Для алкогольного поражения печени характерно соотношение АСТ/АЛТ 2:1 и выше, а также двукратное увеличение уровня ГГТП. Резкий рост ферментов редко фиксируется при хронической АБП, однако возможен при присоединении вирусного гепатита или употреблении парацетамола. Повышенные уровни трансфераз также могут наблюдаться при ишемическом гепатите и других состояниях, указанных в таблице 3, включая холедохолитиаз.
Таблица 3. Основные причины умеренной гипертрансаминаземии (< 5 раз)
| ПЕЧЕНОЧНЫЕ: | ВНЕПЕЧЕНОЧНЫЕ: |
|---|---|
| с преобладанием подъема АЛТ: | Гемолиз |
| Хронические гепатиты В, С | Миопатии (в т.ч. от статинов) |
| Острые вирусные гепатиты (А-Е, ВЭБ, ЦМВ) | ХСН и ишемический гепатит |
| Стеатоз/стеатогепатит | Гипотиреоз |
| Гемохроматоз | Чрезмерная физ. нагрузка |
| Лекарства/токсины | Синдром макро-АСТ (редко) |
| Аутоиммунный гепатит | |
| Дефицит α1-антитрипсина | |
| Болезнь Вильсона | |
| с преобладанием подъема АCТ: | |
| Алкогольное повреждение печени | |
| Стеатоз/стеатогепатит | |
| Цирроз |
Среди основных причин следует отметить гепатит С, тогда как случаи гепатита В становятся всё более редкими благодаря вакцинации. В Соединенных Штатах примерно 4 миллиона человек инфицированы вирусом гепатита С, вероятно, похожее число наблюдается и в нашей стране. Антитела к вирусу гепатита С не обеспечивают защиту, а лишь указывают на наличие инфекции и появляются значительно позже момента заражения. Стоит помнить, что HbsAg становится положительным только через 2-8 недель после изменения печеночных тестов.
Относительно новая причина — жировая инфильтрация печени с воспалением или без него (стеатогепатит и гепатоз). Этот диагноз-причину при хронических сдвигах ферментов обычно приходится ставить методом исключения. При неалкогольном стеатозе соотношение АСТ/АЛТ обычно ниже 1:1, а билирубин и альбумин нормальны.
Наследственный гемохроматоз (ГХ) является одной из наиболее распространенных генетических патологий с разнообразными проявлениями. Первичными симптомами могут быть повышение трансаминаз. В семейной истории часто встречаются абдоминальные боли, артралгии, импотенция и общая слабость. Также существуют ненаследственные формы ГХ.
Аутоиммунный гепатит, болезнь Вильсона и дефицит α-1-антитрипсина каждая встречается с частотой примерно 1:6000 в популяции. У более 80% пациентов с хроническим активным гепатитом (ХАГ) наблюдается гипергаммаглобулинемия при электрофорезе. Различают три типа ХАГ.
АЛТ: колебания ото дня ко дню составляют 10-30%, в течение суток — до 45% (самый высокий результат днем), физическая нагрузка снижает показатель на 20%. АСТ: колебания ото дня ко дню составляют 5-10%, хорошая физическая нагрузка повышает показатель почти в три раза. На активность обоих ферментов — АЛТ, АСТ — прием пищи не влияет; оба показателя возрастают на 4-50% при ожирении.
НОВЫЕ ЛЕКАРСТВА — СТАРЫЕ ОПАСНОСТИ
У большинства людей с изолированным умеренным повышением АЛТ заболевание печени отсутствует. Если возникает подозрение на лекарственное средство (ЛС) как причину повышения, его можно заменить другим препаратом.
Важно представлять, какие ЛС повреждают печень и при применении каких подъем трансаминаз имеет внепеченочные причины, ведь приходится решать вопрос о целесообразности отмены ЛС или продолжении терапии. Наиболее актуальны сейчас ситуации, связанные с приемом статинов. Также ¾ получающих противосудорожную терапию имеют аномалии печеночных тестов.
Различные отрицательные печеночные реакции на лекарства можно условно разделить на две категории: ненормальные тесты, когда уровень одного из ферментов не превышает двойной нормы, и поражение печени, когда один из показателей (не только трансаминазации) превышает норму в два раза и более. Риск лекарственных повреждений печени возрастает при полипрагмазии, особенно у пожилых людей. Обычно функциональные нарушения печени проходят через 4-6 недель после отмены препарата.
Гепатотоксичность включает истинную токсичность, связанную с лекарствами и зависящую от дозы (например, парацетамол), а также идиосинкразию, возникающую из-за индивидуальных особенностей организма. Чаще всего встречаются более легкие состояния, связанные именно с идиосинкразией.
Известно более 50 микросомальных изоферментов в печеночной системе детоксикации цитохрома Р450, структура которых кодируется отдельными генами. Генетические различия каталитической активности ферментов объясняют причину развития реакций идиосинкразии к отдельным ЛС. Но и чрезмерное повышение активности ферментов системы цитохрома Р-450 в результате их индукции (например, на фоне алкогольной интоксикации) может сопровождаться резким повышением выработки токсичных метаболитов.
Следует отметить, что такие препаратов, как Допегит, Никотиновая кислота, Кетоконазол и Флуконазол могут приводить к острому лекарственному гепатиту.
Парацетамол — некроз гепатоцитов перицентральной зоны печеночной дольки.
Лекарства, включая Диклофенак, Финлепсин и Пропилтиоурацил могут вызывать повреждение печени, аналогичное реакции гиперчувствительности. Такая реакция развивается, как правило, через 2-4 недели лечения, особенно после повторного назначения «виновного» препарата. Клиническая картина может сильно варьироваться: от изолированного острого гепатита умеренной степени до активного гепатита с системными поражениями. Из всех известных нестероидных противовоспалительных средств (НПВС) Диклофенак чаще всего вызывает серьезные расстройства печени по сравнению с плацебо. При развитии реакции гиперчувствительности, когда лекарство выступает в роли гаптена, симптомы могут сохраняться еще долго после прекращения лечения.
Амиодарон может привести к развитию лекарственного стеатогепатита, угнетая окислительные процессы жирных кислот в митохондриях и нарушая транспорт электронов в цепи дыхания, что способствует активности перекисного окисления липидов. Также наблюдаются нарушения катаболизма фосфолипидов в лизосомах, что может вызвать развитие фосфолипидоза.
Депакин — поражение печени по типу митохондриальной цитопатии. Механизм данного типа поражения обусловлен блокадой ферментов дыхательной цепи митохондрий, прямым угнетением ферментов метаболитом вальпроата (2-пропилпентаноевой кислотой).
К лекарственным средствам, таким как Амоксициллин, Манинил и Сульфонамиды, может быть связан паренхиматозно-канальцевый холестаз. Иммунные механизмы, вероятно, играют ведущую роль в развитии этого расстройства.
Первым шагом в лечении должна быть отмена лекарственного средства. В большинстве случаев отмена «виновного» ЛС относительно быстро приводит к существенному улучшению клинико-лабораторных данных. Но следует учитывать, что необходимо продолжать длительное наблюдение больных, в особенности тех, которые получали препараты с большим периодом полувыведения (например, амиодарон).
Таблица 4. Медикаменты, способствующие гипертрансаминаземии
| Метилдофа (Альдомет, Допегит) |
| Никотиновая кислота в высоких дозах |
| Кетоконазол (Низорал) |
| Флуконазол (Дифлюкан) |
| Парацетамол в высоких дозах |
| Диклофенак |
| Карбамазепин (Финлепсин) |
| Пропилтиоурацил |
| Амиодарон (Кордарон) |
| Вальпроевая к-та (Конвулекс, Депакин) |
| Амоксициллин + клавулановая к-та (Амоксиклав) |
| Глибенкламид (Манинил) |
| Сульфаниламиды |
| Гепарин |
| Зафирлукаст (Аколат) |
| Ингибиторы протеиназ (Гордокс, Контрикал) |
| Статины |
| Фенилбутазон (Бутадион) |
ЩЕЛОЧНАЯ ФОСФАТАЗА
Щелочная фосфатаза (ЩФ) относится к группе металлоферментов, содержащих цинк. Основные запасы находятся в печени и костях, тогда как 20% обнаруживается в кишечной стенке. Уровень ЩФ возрастает при метаболической активности в соответствующих органах. Например, у подростков этот показатель может удваиваться по сравнению с нормой у взрослых из-за костного изофермента. В первом триместре беременности ЩФ может увеличиваться вдвое из-за плацентарных изоферментов, а в предродовой стадии это увеличение может быть еще более значительным.
Период полужизни ЩФ составляет неделю, поэтому она начинает расти через 1-2 дня после наступления билиарной обструкции и сохраняется повышенной несколько дней после ее разрешения.
Изолированное увеличение ЩФ может быть единственной аномалией при первичном билиарном циррозе и других холестатических заболеваниях. Если уровни других показателей остаются нормальными или слегка повышенными, это также может указывать на наличие инфильтративного процесса, например, опухоли.
Каждый раз приходится разбираться с ЩФ — печеночное или костное она имеет происхождение. Известно также, что ЩФ может повышаться при раках без поражения печени или костей за счет одного изофермента, который теперь называют изоэнзимом (президента) Рейгана. Фракционное определение изоферментов ЩФ позволяет установить источник повышения ее активности.
Более специфичным анализом, чем определение ЩФ, является измерение уровня 5′-нуклеотидазы из той же группы ферментов. Этот показатель резко повышается лишь при заболеваниях печени, сопровождающихся холестазом. Также он присутствует и в других органах, за исключением костной ткани. Другим методом оценки источника изменений может стать анализ на ГГТП.
Уровень ЩФ может колебаться в пределах 5-10% от дня к дню; в третьем триместре беременности он может увеличиваться в 2-3 раза, во время приема противозачаточных средств снижаться на 20%, у курильщиков быть на 10% выше, а при избыточной массе тела – на 25%; физическая активность, по сути, не оказывает значительного воздействия, в то время как прием пищи может изменить показатель у определенных групп крови.
Таблица 5. Причины подъема щелочной фосфатазы
| Печеночные |
|---|
| Билиарная обструкция |
| Первичный билиарный цирроз |
| Лекарства |
| Инфильтративные болезни печени |
| Метастазы в печень |
| Гепатиты |
| Цирроз |
| Дисфункции билиарных сфинктеров |
| Доброкачественный рекуррентный холестаз |
| Внепеченочные |
| Инфекция / воспаление |
| Болезни костей |
| Застойная сердечная недостаточность |
| ХПН (хроническая почечная недостаточность) |
| Лимфома и др. злокач. процессы |
| Ростовой скачок у подростков |
| Беременность (III триместр) |
ГАММАГЛЮТАМИЛТРАНСПЕПТИДАЗА
Этот фермент находится на мембране гепатоцита, обращенной к желчному капилляру. ГГТП также содержится в почках, поджелудочной железе и кишечнике, но в меньших количествах находится в сердечной ткани. Следовательно, увеличение уровня ГГТП может быть признаком печеночного происхождения повышения ЩФ.
Вообще же ГГТП повышается при многих ситуациях, например у алкоголиков. Изолированное повышение ГГТП может наблюдаться и после эпизодического приема алкоголя на фоне противосудорожной терапии или приема варфарина. Кстати говоря, присоединение к варфарину диклофенака повышает риск желудочного кровотечения в 3-6 раз.
Таблица 6. Причины повышения ГГТП
| Гепатобилиарные болезни (обычно одноврем. с аномалиями других ферментов) |
| Болезни поджелудочной железы |
| Алкогольная интоксикация |
| ХОБЛ (хроническая обструктивная болезнь легких, хронический обструктивный бронхит) |
| Диабет |
| Острый инфаркт миокарда |
| Лекарства (напр., противосудорожные) |
Амоксиклав, Хлорпропамид и Перитол способны вызывать паренхиматозно-канальцевый холестаз.
Дилтиазем, Бисептол — лекарственный стеатогепатит.
Эстрогены могут приводить к стеатогепатиту и канальцевому холестазу. Образование холестаза связано с подавлением желчного транспорта, не зависящего от желчных кислот.
Противовирусные средства — поражение печени по типу митохондриальной цитопатии.
Финлепсин и Хинидин могут вызывать заболевания печени на фоне гиперчувствительности.
Каптоприл может спровоцировать острый лекарственный гепатит.
Таблица 7. Лекарства, могущие спровоцировать подъем билирубина или ЩФ
| Амоксиклав |
| Хлорпропамид |
| Ципрогептадин (Перитол) |
| Дилтиазем |
| Ко-сульфаметоксазол (Бисептол) |
| Эстрогены |
| Противовирусные (Вирамун, Криксиван) |
| Карбамазепин (Финлепсин) |
| Хинидин |
| Каптоприл (Капотен) |
| Аллопуринол |
| Имипрамин (Мелипрамин) |
| Эритромицин |
В стране, где ценят деньги, оценивают возникающие ситуации. Повторный анализ трансаминаз обойдется в 30 долларов, стандартное клиническое обследование (серология вирусных гепатитов, уровень железа в сыворотке и прочее) — 350 долларов, а расширенное, включая дополнительную серологию и биопсию печени — уже 3000 долларов. Таким образом, своевременное заключение дипломированного специалиста о здоровье пациента позволяет сэкономить несколько тысяч долларов.
Огромная печень амилаза 300 аст и алт три нормы при каком заболевании
Одним из показателей биохимического анализа крови человека является определение активности ферментов плазмы крови, в частности аланинаминотрансферазы (АлАТ или АЛТ) и аспартатаминотрансферазы (АсАТ или АСТ). Эти ферменты играют центральную роль в метаболизме одних из важнейших аминокислот — аланина и аспарагиновой кислоты. Обычно они содержаться внутри клеток, лишь незначительное количество попадает в кровь.
Поэтому при различных заболеваниях, сопровождающихся некрозом клеток, в биохимическом анализе крови будет наблюдаться увеличение количества этих ферментов. АЛТ и АСТ содержатся во многих тканях (в мышцах, сердце, печени, поджелудочной железе и почках), и их работа связана с аналогичными системами, поэтому анализ на уровень этих ферментов является важной частью диагностики множество заболеваний.
Начнем с аланинаминотрансферазы (АЛТ). Этот фермент в норме присутствует в печени и служит индикатором ее состояния. Уровень АЛТ у мужчин может достигать 45 Ед/л, тогда как у женщин – до 34 Ед/л. Отличия в верхнем пределе нормы связаны с различиями в нагрузке на печень и мышечной массе между полами.

Важно понимать, что в плазме крови аланинаминотрансфераза — случайная «примесь», которая попадает туда при распаде клеточных структур. Именно поэтому повышение уровня данного фермента расценивают как крайне тревожный признак — это чаще всего это происходит при массированном некрозе гепатоцитов либо других клеток, содержащих большое количество АЛТ (клетки поджелудочной железы, например).
Повышение уровня этого фермента в крови может быть связано с гепатитами различного происхождения (токсическими, вирусными), алкогольным поражением печени и опухолями, как первичного, так и вторичного характера. Дополнительно, небольшое повышение АЛТ бывает при панкреатите, миозитах и обширных мышечных травмах.

Важно понимать, что этот коэффициент целесообразно высчитывать только в случае значительного повышения (более чем в несколько раз) общего уровня содержания ферментов в плазме крови. Превалирующее повышение уровня АСТ является главным биохимическим признаком инфаркта миокарда.
Таким образом, рост уровня этих ферментов в крови имеет важное значение для диагностики. Однако не менее значимо и падение активности АЛТ и АСТ. Дело в том, что уровень этих ферментов зависит от числа клеток, содержащих их: если количество клеток уменьшается, то и активность ферментов в крови снижается.
Резкое снижение АСТ и АЛТ может наблюдаться на терминальных стадиях цирроза или при острых поражениях печени. В этом случае множество гепатоцитов уничтожаются, и они перестают выделять ферменты. Значительное падение активности АСТ и АЛТ является неблагоприятным маркером, указывающим на полное, не восстанавливающееся разрушение печени. Также уровень трансаминаз может значительно падать при общем истощении или дефиците витамина В6 (пиридоксина).
Все дело в том, что пиридоксин является вспомогательным веществом (коферментом) АСТ и АЛТ и при его отсутствии нарушается синтез, выделение и работа этих ферментов. Нередко гиповитаминоз В6 наблюдается в результате дисбактериоза кишечника после антибиотикотерапии — значительная доля этого витамина синтезируется симбиотической микрофлорой толстой кишки. Восстановить уровень и активность ферментов в данном случае поможет применение пробиотиков и прием витаминных препаратов.
Как расшифровать результаты анализов
В зависимости от уровня повышения трансаминаз различают три формы ферментемии:

Расшифровкой полученных данных занимаются гепатолог, врач- инфекционист или гастроэнтеролог. Важными факторами при обработке результатов являются пол и возраст пациента, от которых зависят показатели нормы:
- для мужчин: АЛТ – до 40 Ед/л, АСТ – до 31 Ед/л. Нижний предел составляет 15 Ед. Следует отметить, что у мужчин, занятых тяжелым трудом, уровень этих ферментов может быть повышен естественным образом. Аналогичная ситуация наблюдается у тех, кто злоупотребляет алкоголем или принимает сильно токсичные для печени лекарства.
- для женщин: уровень АЛТ составляет до 32 Ед/л, АСТ – до 40 Ед/л. Минимально допустимый уровень – 20 Ед.
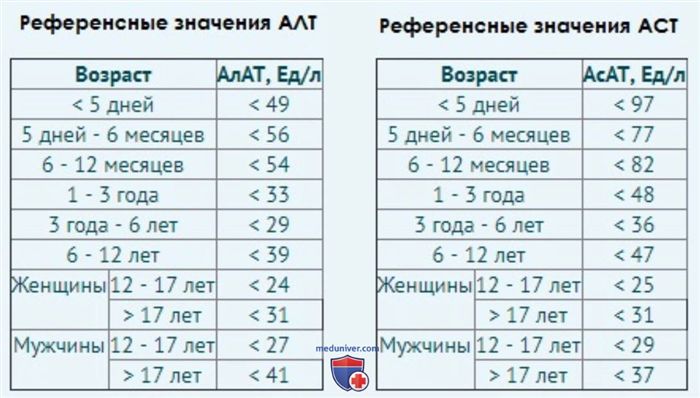
- для детей: уровни печеночных ферментов у детей выше, нежели у взрослых. В первую неделю жизни АЛТ составляет около 49 Ед/л, в первый год – до 56 Ед/л, до шести лет – 30 Ед/л, до двенадцати лет – 39 Ед/л. При анализе крови новорожденных важно учитывать перенесенные матерью инфекции, прием медикаментов и употребление алкоголя во время беременности.
Помимо вышеупомянутых патологий, на уровень АЛТ и АСТ могут серьезно влиять следующие факторы:
- чрезмерное употребление спиртных напитков;
- химиотерапия;
- резкие физические и умственные нагрузки;
- сильный стресс и состояние шока;
- употребление наркотиков;
- интоксикация свинцом;
- применение некоторых оральных контрацептивов, а также аспирина и варфарина.
Что делать при увеличении печени
Многих пациентов интересует, как можно снизить уровни АЛТ и АСТ при гепатите. Полное восстановление нормального уровня печеночных ферментов возможно только после выздоровления или перехода гепатита в менее активное состояние, но значительно улучшить результаты анализов можно и с помощью специальной диеты.

Рацион должен быть здоровым не только при гепатите
Прежде всего, следует отказаться от жирной и белковой пищи. В «черный список» попадают:
- лук и чеснок;
- кислые фрукты и щавель;
- редька и шпинат;
- молочные продукты с высоким содержанием жира;
- шоколад и кондитерские изделия;
- соленые и маринованные овощи;
- газированные напитки, крепкий кофе и чай;
- алкоголь.
Рекомендуется отдать предпочтение легкоусваиваемой пище. Основную часть рациона должны составлять:
- каши из цельных злаков;
- овощи и фрукты;
- нежирная рыба.
Диету необходимо сочетать с медикаментозным повышением иммунитета и специализированными витаминными комплексами. В редких случаях может быть назначена антибактериальная терапия.
Важно обращать внимание не только на рацион питания, но и на время, отведенное на сон и прогулки на свежем воздухе. Создание комфортной психологической обстановки также играет существенную роль в стремлении пациента к выздоровлению.
АЛТ и САТ при гепатите – самые важные показатели, поскольку именно на них ориентируется врач при назначении и корректировке курса лечения. Главное – регулярно сдавать анализы на проверку уровня данных печеночных ферментных веществ и следовать всем рекомендациям лечащего врача по снижению их содержания в крови.
Биохимический анализ крови: расшифровка у взрослых
Клиника ПОЗИТИВМЕД работает с ведущими лабораториями города. В нашем учреждении вы нас можете пройти более 5000 видов лабораторных анализов по доступным ценам!
Расшифровка биохимического анализа крови – это сравнений полученных результатов с нормальными показателями. Бланк анализа содержит полный список показателей, определяемых биохимической лабораторией и их референтные значения.
Нормативные значения биохимического анализа крови для взрослых приведены в следующей таблице:
| Анализ: | Мужчины: | Женщины: |
| Общий белок | 64-84 г/л. | 64-84 г/л. |
| Гемоглобин | 130-160 г/л | 120-150 г/л. |
| Гаптоглобин | 150-2000 мг/л | 150-2000 мг/л |
| Глюкоза | 3,30-5,50 ммоль/л. | 3,30-5,50 ммоль/л. |
| Мочевина | 2,5-8,3 ммоль/л. | 2,5-8,3 ммоль/л. |
| Креатинин | 62-115 мкмоль/л | 53-97 мкмоль/л. |
| Холестерин | 3,5-6,5 ммоль/л. | 3,5-6,5 ммоль/л. |
| Билирубин | 5-20 мкмоль/л. | 5-20 мкмоль/л. |
| АлАТ (АЛТ) | до 45 ед/л. | до 31 ед/л. |
| АсАТ (АСТ) | до 45 ед/л. | до 31 ед/л. |
| Липаза | 0-190 ед/л. | 0-190 ед/л. |
| Альфа-амилаза | 28-100 ед/л. | 28-100 ед/л. |
| Панкреатическая амилаза | 0-50 ед/л. | 0-50 ед/л. |
Каждый из показателей, отображенных в таблице, свидетельствует о работе одного или нескольких органов человека. Взаимосвязь некоторых из этих показателей может помочь в установлении точного диагноза или корректировке направления дальнейшего обследования.
Порой бывает достаточно на основании отклонения от нормы одного или нескольких параметров установить окончательный диагноз. Но гораздо чаще для полноценной диагностики требуются другие результаты дополнительных методов исследования и оценка клинической картины заболевания.
Общий белок
Общий белок представляет собой суммарное содержание белков в крови. Эти белки играют ключевую роль во множестве био-химических реакций внутри организма: они доставляют различные вещества, действуют как катализаторы реакций и участвуют в защитных механизмах организма.
Нормальные показатели белка в крови — 64-84 г/л. Если белок выше этого показателя, организм может подвергаться инфекции. Кроме того, причиной повышенного белка может быть артрит, ревматизм, или начало онкологического недуга. При низком содержании белка в крови, вероятность болезни печени возрастает многократно, как и проблем с кишечником, почками. Самый тяжелый диагноз при низком белке – рак.
Альбумин
Данный белок образуется в печени и считается основным белком плазмы крови. В медицинской практике альбумины выделяются как отдельная группа белков, которые относятся к белковым фракциям.
Рост уровня альбумина в крови (гиперальбуминемия) может быть вызван следующими состояниями:
- обезвоживание организма (например, при рвоте, диарее или чрезмерном потоотделении);
- тяжелые ожоги.
Пониженный показатель альбумина наблюдается у курящих пациентов и у женщин в период беременности, а также грудного вскармливания. У остальных людей понижение альбумина может свидетельствовать о различных патологиях печени (например, цирроз, гепатит, либо онкология), о кишечных воспалениях инфекционной природы (сепсис). Кроме того, при сердечной недостаточности или онкологических образованиях, ожогах или лихорадке, различных травмах или передозировке лекарственными средствами альбумин в крови будет ниже нормы.
Глюкоза (сахар)
Увеличение сахара в крови может говорить о наличии диабета, эндокринных нарушениях, панкреатите, опухолях поджелудочной железы, кровоизлияниях в мозг, хронических болезнях печени и почек, инфаркте миокарда, а также муковисцидозе.
Сахар понижен – поражения печени и поджелудочной железы, гипотиреоз, рак желудка или надпочечников, отравление мышьяком или некоторыми лекарственными препаратами, алкогольная интоксикация.
Мочевая кислота
Мочевая кислота — это конечный продукт распада пуринов, которые являются основными компонентами нуклеиновых кислот. Поскольку она не участвует в дальнейших обменных процессах, выделяется почками в неизменном виде. Нормальное значение данного показателя в плазме составляет 0,16-0,44 ммоль/л.
Увеличение мочевой кислоты в крови может свидетельствовать о:
- почечной недостаточности;
- лейкозах и лимфомах;
- длительном голодании;
- передозировке алкоголем;
- передозировке салицилатами и диуретиками.
Снижение уровня мочевой кислоты в крови может отмечаться при лечении препаратами пиперазинового ряда, аллопуринолом, пребенецидом, АКТГ, иногда при гепатите, анемиях.
Мочевина
Мочевина образуется в результате распада белков. Нормальные значения этого вещества варьируются в зависимости от возраста. Уровень мочевины часто повышается у пациентов с нарушением функции почек; поэтому врачи используют данный анализ для диагностики и прогнозирования заболеваний.
Снижение уровня мочевины в крови может быть спровоцировано причинами, что имеют физиологическую (беременность, голодание, чрезмерные физнагрузки), патологическую природу (целиакия, цирроз печени, отравление тяжелыми металлами).
Креатинин
Креатинин, как и мочевина, образуется в результате обмена белков и выводится почками. Он является продуктом обменных процессов, происходящих преимущественно в скелетных мышцах и в меньшей степени в мозге. Поэтому уровень креатинина зависит от состояния почек и мышечной массы.
Повышение уровня креатинина может наблюдаться при почечной недостаточности, серьезных мышечных травмах, активной функции щитовидной железы, а также после назначения некоторых противовоспалительных и антибактериальных средств. Умеренно высокий уровень креатинина обычно встречается у спортсменов.
Аланинаминотрансфераза (АЛТ, АлАт)
Этот показатель наряду с АСТ используется в медицинской практике для лабораторной диагностики повреждений печени. Аланинаминотрансфераза синтезируется внутриклеточно, и в норме лишь небольшая часть этого фермента попадает в кровь. При повреждении печени (при гепатитах, циррозе печени) в результате цитолиза (разрушения клеток) этот фермент попадает в кровь, что выявляется лабораторными методами.
Уровень данной трансаминазы может увеличиваться также при инфаркте миокарда и других патологиях. Превышение значения АЛТ над АСТ чаще всего указывает на повреждение печени; в то время как рост АСТ выше АЛТ чаще связано с проблемами миокарда.
Аспартатаминотрансфераза (АСТ, АсАТ)
Клеточный фермент, участвующий в обмене аминокислот. АСТ содержится в тканях сердца, печени, почек, нервной ткани, скелетной мускулатуры и других органов. Анализ крови АСТ может показать повышение АСТ в крови, если в организме присутствует такое заболевание, как:
- инфаркт миокарда;
- гепатиты (вирусные, токсические, алкогольные);
- стенокардия;
- острый панкреатит;
- раковые образования в печени;
- острый ревмокардит;
- сильные физические нагрузки;
- сердечная недостаточность.
АСТ также увеличивается при травмах скелетных мышц, ожогах, тепловом ударе и после кардиохирургических операций.
Щелочная фосфатаза
Многие лабораторные исследования автоматически включают этот фермент в биохимический анализ. С практической точки зрения, интерес для врачей может представлять лишь повышение активности этого фермента в крови.
Это является свидетельством либо внутрипеченочного застоя желчи в мелких желчных протоках, что бывает при механической и паренхиматозной желтухе, либо прогрессирующего остеопороза или разрушения костной ткани (миеломная болезнь, старение организма).
Холестерин
Холестерин — это важный компонент обмена жиров, который участвует в формировании клеточных мембран, синтезе половых гормонов и витамина D. Существует общий холестерин, а также холестерин липопротеинов низкой (ЛПНП) и высокой (ЛПВП) плотности.
Степени повышения холестерина в крови:
- 5,2-6,5 ммоль/л — легкое повышение, указывающее на риск атеросклероза;
- 6,5-8,0 ммоль/л — умеренное повышение, корректируемое диетой;
- выше 8,0 ммоль/л — высокий уровень, требующий медикаментозного вмешательства.
Рост уровня холестерина в плазме или сыворотке крови может свидетельствовать о наличии атеросклероза, гипотиреоза, хронического гепатита, декомпенсированного сахарного диабета или механической желтухи.
Снижение уровня cholesterolа наблюдается при:
- злокачественных опухолях печени;
- циррозе печени;
- ревматоидном артрите;
- гиперфункции щитовидной и паращитовидных желез;
- голодании;
- нарушениях всасывания;
- хронических обструктивных болезнях легких.
Билирубин
Билирубин представляет собой желто-красный пигмент, который образуется при распаде гемоглобина в селезенке, печени и костном мозгу. Норма его в крови у детей и взрослых 3,4–20,5 мкмоль/л.
Если в лабораторных результатах наблюдается высокий уровень билирубина, врач может заподозрить одно из следующих заболеваний:
- желчнокаменная болезнь;
- опухоли поджелудочной железы;
- воспалительные патологии желчевыводящих путей.
Если билирубин ниже нормы, то у пациента может присутствовать одно из представленных заболевания:
- острый вирусный гепатит;
- бактериальные инфекции печени (например, лептоспироз, бруцеллез и др.);
- токсический гепатит;
- лекарственные препараты;
- новообразования и первичный билиарный цирроз;
- гемолитическая анемия разной этиологии.
Билирубин, формирующийся при распаде гемоглобина (непрямой), попадает в кровь, связывается с альбуминами и транспортируется в печень, где в клетках соединяется с глюкуроновой кислотой, образуя прямой билирубин.
Амилаза
Углеводы, поступающие с пищей, расщепляются и перевариваются благодаря амилазе, которая содержится в слюнных железах и поджелудочной железе. Существует два типа: альфа-амилиаза (диастаза) и панкреатическая амилаза.
- норма альфа-амилазы: 28-100 ед/л;
- норма панкреатической амилазы: 0-50 ед/л.
Снижение альфа-амилазы: тиреотоксикоз; инфаркт миокарда; полный некроз поджелудочной железы; токсикоз беременных.
Калий
Снижение уровня калия может быть вызвано:
- избытком гормонов коры надпочечников (в том числе приемом кортизона);
- долгосрочным голоданием (нехватка калия в рационе);
- продолжительными рвотой и диареей (потеря элементов с соком);
- нарушениями функции почек;
- муковисцидозом.
Повышение содержания калия:
- обезвоживанием;
- острой почечной недостаточностью (проблемы с выводом почками);
- недостаточностью надпочечников;
- повреждением клеток (гемолиз — разрушение клеток крови, тяжелое голодание, судороги, травмы).
Состояние, при котором уровень калия повышен, называется гиперкалиемией, а когда он понижен – гипокалиемией.
Натрий
Натрий не участвует в обмене веществ напрямую, но он активно присутствует в внеклеточной жидкости. Его основная задача заключается в поддержании осмотического давления и уровня pH. Выделение натрия из организма происходит через мочу и контролируется альдостероном — гормоном коры надпочечников.
Снижение содержания натрия:
- уменьшение концентрации может быть связано с увеличением объема жидкости (например, при сахарном диабете или хронической сердечной недостаточности, циррозе печени, нефротическом синдроме, отеках);
- потерей натрия (чрезмерный прием мочегонных средств, заболевания почек, недостаточность надпочечников).
Рост уровня натрия может наблюдаться при:
- повышенной функции коры надпочечников;
- избыточном потреблении соли;
- потере внеклеточной жидкости (обильное потоотделение, сильная рвота и диарея, повышенная мочеотделение при несахарном диабете);
- нарушении центральной регуляции водно-солевого баланса (заболевания гипоталамуса, состояние комы).
Повышение микроэлемента называется гипернатриемия, а снижение – гипонатриемия.








