После проведения артроскопии левого плечевого сустава с субакромиальной декомпрессией, субпекторальным тенодезом сухожилья длинной головки бицепса и резекционной артропластикой акромиально-ключичного сочленения рекомендованное время больничного составляет обычно от 4 до 6 недель. Этот срок может варьироваться в зависимости от индивидуальных характеристик пациента, таких как возраст, уровень физической активности и наличие сопутствующих заболеваний.
Важно отметить, что восстановление после подобной операции требует реабилитации и соблюдения рекомендаций врача относительно ограничений в движениях и физической активности, что также может повлиять на продолжительность больничного листа.
- Артроскопия левого плечевого сустава назначается для диагностики и лечения заболеваний.
- Субакромиальная декомпрессия помогает снизить давление на плечевой сустав.
- Субпекторальный тенодез сухожилья длинной головки бицепса предотвращает рецидивы боли.
- Резекционная артропластика акромиально-ключичного сочленения восстанавливает функции плеча.
- Время нахождения на больничном зависит от сложности операции и индивидуальных особенностей пациента.
· введение кортикостероидов
· различные подходы к физиотерапии.
Длительность терапевтического курса может варьироваться от нескольких недель до трех месяцев. В большинстве случаев, если заболевание находится на начальной стадии, этого будет вполне достаточно.

оперирующего хирурга — 3 0 00 рублей
Импинджмент синдром плечевого сустава операция
Когда консервативное лечение не дает желаемого результата, и боль становится выраженной или если пострадала доминирующая рука, осуществляется хирургическое вмешательство.
Операция при импинджмент синдроме плеча называется артроскопическая субакромиальная декомпрессия
Основной задачей хирурга при проведении артроскопической субакромиальной декомпрессии является расширение ограниченного пространства, сжатого кальцинатами, чтобы обеспечить свободу движения для вращательной манжеты плеча.
В полость плечевого сустава вводится артроскоп — оптическое устройство, позволяющее врачам осмотреть сустав, идентифицировать повреждения и выяснить причину возникновения боли. С помощью второго прокола вводится специальный инструмент — шейвер, который удаляет костные шпоры с акромиального отростка лопатки, способствующие компрессии вращательной манжеты и вызывающие болевой синдром.
Импинджмент синдром плечевого сустава реабилитация
Если вращательная манжета не имеет серьезных повреждений, процесс выздоровления происходит быстро. С на следующий день после операции пациентам назначают упражнения для повышения диапазона движений и развития мышечной силы.
Через 3-4 недели пациент чувствует полное освобождение от болей в плечевом суставе.
Что произойдет, если игнорировать необходимость в субакромиальной декомпрессии плеча?
Артроскопия левого плечевого сустава с выполнением субакромиальной декомпрессии и субпекторального тенодеза сухожилия длинной головки бицепса является современной технологией, позволяющей эффективно устранить ряд заболеваний плечевого сустава. В процессе операции мы получаем доступ к внутренним структурам сустава, что минимизирует травматизацию окружающих тканей и способствует быстрому восстановлению пациента. Субакромиальная декомпрессия, как правило, направлена на снятие компрессии с мягких тканей, что часто является причиной плечевой боли, а тенодез обеспечивает стабильность и функциональность длинной головки бицепса, особенно при наличии тендинита.
Резекционная артропластика акромиально-ключичного сочленения может быть необходима в случае выраженных изменений в этой области, которые приводят к болевым синдромам и ограничению подвижности. Этот процесс позволяет удалить патологические изменения, что способствует улучшению функциональности плеча. Хотя каждое вмешательство индивидуально, в общей сложности выполнения таких процедур в рамках одной операции может занять около 1-1,5 часов. После завершения вмешательства пациенту предлагается проходить курс реабилитации для достижения максимальной степени восстановления функции сустава.
Что касается времени больничного, то оно всегда определяется индивидуально в зависимости от особенностей организма пациента, сложности проведенной операции и наличия сопутствующих заболеваний. В среднем, после подобных операций больничный лист может быть выдан на срок от 2 до 4 недель. Важно также учитывать физическую активность, требования к реабилитации и необходимость последующего контроля у лечащего врача, чтобы избежать обострений и обеспечить эффективное восстановление функции плечевого сустава.
Задержка в проведении хирургического вмешательства снижает его результаты и может привести к более серьезному повреждению —
Субакромиальная декомпрессия плечевого сустава – ортопедическое хирургическое вмешательство, направленное на восстановление первоначальной ширины субакромиального пространства, которая изменилась из-за патологии или травматического повреждения. При правильном подходе благодаря ему пациент сможет вернуть себе способность отводить руку при нагрузках, не испытывая при этом болевых ощущений. Операция показана при импинджмент-синдроме, который характеризуется сужением вышеупомянутого пространства, вызывающим болевую симптоматику и ограничение движений, а также снижение силы плечевых мышц.
Процедуру субакромиальной декомпрессии можно пройти в отделении травматологии и ортопедии ЦЭЛТ. Наша клиника имеет почти тридцатилетний опыт работы на российском рынке, и за это время мы помогли тысячам пациентов вернуть полноценную подвижность.
Наши специалисты по травматологии — это врачи с высшей квалификацией, доктора медицинских наук и профессора, каждый из которых имеет более двадцати лет практического опыта. Все операции, которые они проводят, отличаются минимальной травматичностью и коротким реабилитационным периодом, что исключает образование заметных рубцов. Для получения информации о стоимости субакромиальной декомпрессии плеча, переходите на вкладку «Услуги и цены». Хотя мы регулярно обновляем прайс-лист, рекомендуем уточнять расценки у операторов нашей информационной линии.
Артроскопия левого плечевого сустава субакромиальная декомпресия субпекторальный тенодез сухожилья длинной головки бицепса резекционная артропластика акромиально ключичного сочленения какое время больничного
а) Положение пациента: — Мы выполняем эту операции в положении, близком к пляжному креслу, без тракции плеча (рис. 4, А) — Во время переднего внесуставного этапа операции плечу придается положение сгибания около 30°, внутренней ротации 30° и отведения 30° (положение артродезирования, см. рис. 4, Б) — Под локоть помещается упор для того, чтобы приподнять его несколько выше уровня плечевого сустава, кисть помещается на приставку Мейо

Рисунок 4
Особенности положения пациента: — Описанное нами положение предоставляет следующие преимущества: • Расслабление передней части дельтовидной мышцы облегчает доступ к переднему отделу субдельтовидного пространства • Возможность поворота и подъема плеча во время операции обеспечит динамическое обследование сухожилия двуглавой мышцы и его стабилизаторов • Возможность сгибания и разгибания локтевого сустава даст возможность растянуть и расслабить ДГБ, добиваясь правильного натяжения и упрощая технический процесс операции
Оборудование: • Плечо может фиксироваться с помощью классического U-образного коленодержателя или специализированного позиционирующего устройства, например, Spider (Tenet Medical, Calgary, Alberta, Canada)
Спорные вопросы: • Артроскопический тенодез ДГБ может выполняться и в положении на боку, однако мы считаем, что такое положение гораздо менее универсально по сравнению с положением пляжного кресла

Рисунок 5 Рисунок 6
Рисунок 6
б) Порты и доступы: — Костные ориентиры для заднего, переднемедиального и переднелатерального портов обозначаются на коже по «правилу двух пальцев»: два поперечных пальца ниже акромиона и два поперечных пальца между портами (рис. 5) — Задний порт стандартно формируется на 2 см ниже и 2 см медиально заднелатерального угла акромиона — Два передних порта (передний и переднелатеральный) создаются на расстоянии 1,5 см с каждой стороны от межбугорковой борозды и на 3 см ниже переднего угла акромиона — Задний и переднелатеральный порты предназначены для осмотра, тогда как передний выполняет рабочую функцию. Во время операции вне сустава переднемедиальный порт будет рабочим, а переднелатеральный — осмотровым (рис. 6)
в) Техника операции:

Рисунок 7 Рисунок 8
Рисунок 8
1 этап: осмотр плечелопаточного сустава и тенотомия сухожилия длинной головки двуглавой мышцы: — Диагностическая артроскопия плечелопаточного сустава выполняется под углом 30° из заднего порта — Затем производится динамическое изучение двуглавой мышцы: • Тест на «песочные часы»: плечо поднимается в плоскости лопатки в нейтральной ротации с разогнутым локтевым суставом (рис. 7, А).
При положительном тесте гипертрофированное сухожилие не может скользить в межбугорковой борозде и ущемляется в суставе, ограничивая амплитуду подъема плеча (см. рис. 7, Б) • Качательный тест: приведенное плечо ротируют внутрь и наружу, оценивается стабильность ДГБ. Медиальный подвывих сухожилия при внутренней ротации свидетельствует о частичном или полнослойном разрыве сухожилия ПЛ, а латеральный подвывих при наружной ротации свидетельствует о разрыве сухожилия надостной мышцы, который может быть частичным внутрисуставным (частичный отрыв сухожилия НО со стороны суставной поверхности, или PASTA-разрыв) или полнослойным — С использованием техники изнутри-наружу формируется передний порт: троакар проводится через ротаторный интервал латеральнее клювовидного отростка, на 1 см дистальнее него и сразу же выше сухожилия ПЛ — Патология сухожилия ДГБ очень часто ограничена межбугорковой порцией сухожилия, поэтому важно вывести эту часть сухожилия в сустав крючком — Если планируется тенодез, выполняется трансфиксация ДГБ внутри сустава на входе сухожилия в борозду спинальной иглой. Это позволяет предотвратить ретракцию сухожилия и выход его из сустава (рис. 8). Затем сухожилие отсекается скальпелем, выкусывателем или аблятором в области его прикрепления — Если планируется простая тенотомия, в фиксации сухожилия иглой нет необходимости, сухожилие просто отсекается
Особенности 1 этапа операции: • Для обеспечения необходимого рабочего пространства и триангуляции при маркировке и создании портов применяется «правило двух пальцев». Передние порты локализуются на два поперечных пальца ниже переднего угла акромиона. Между ними также должен составлять два поперечных пальца (по одному пальцу с каждой стороны от ДГБ)
Ошибки на 1 этапе операции: • Следует избегать формирования портов на чересчур высоком уровне, так как это может привести к сужению субдельтовидного пространства, увеличению вероятности кровотечений и ухудшению визуализации

Рисунок 9
2 этап: идентификация и вскрытие межбугорковой борозды: — Теперь формируется переднелатеральный порт и в него вводится артроскоп — Передняя канюля удаляется и с помощью тупоконечного троакара выполняется вход в субдельтовидное пространство — Тупоконечным троакаром через переднемедиальную канюлю пальпируется «мягкое пятно», соответствующее межбугорковой борозде и расположенное медиальнее латеральной части большого бугорка — Троакар аккуратно продавливает «паутину» фиброзной ткани поперечной связки без повреждения расположенных рядом сосудов — Визуализация белых волокон поперечной связки и восходящих сосудов в латеральной части борозды также помогает правильно локализовать межбугорковую борозду — Под контролем артроскопа, введенного в переднюю часть субдельтовидного пространства через переднелатеральный порт, межбугорковая борозда раскрывается электрокоагулятором (рис. 9, А). Сумка спереди от межбугорковой борозда резецируется шейвером или радиочастотным аблятором (см. рис. 9, Б) — Поперечная связка плеча рассекается продольно электрокоагулятором с крючковидным кончиком, сосуды по обе стороны борозды при этом должны остаться интактными — После раскрытия борозды выполняется ревизия ДГБ и шейвером выполняется синовэктомия с разделением всех возможных сращений сухожилия
Особенности 2 этапа операции: • Если существует песочно-часовая деформация сухожилия, оно может оставаться в суставе при разгибании локтевого и плечевого суставов. В таких случаях применяется «автотенодез», что представляет собой простую резекцию внутрисуставной части сухожилия
Ошибки на 2 этапе операции: • Недочет в работе с ДГБ, если она интегрируется в рубцовую ткань медиальнее суставной впадины на передней поверхности ПЛ, иногда неверно принимается за разрыв сухожилия. Чтобы избежать подобных ошибок, следует визуализировать суставной бугорок и основание клювовидного отростка, так как их игнорирование может привести к продолжительной боли

Рисунок 10 Рисунок 11
Рисунок 11 Рисунок 12
Рисунок 12
3 этап: экстериоризация и подготовка сухожилия: — После того как межбугорковая борозда раскрыта, ДГБ фиксируется зажимом, и спинальная игла удаляется. Локтевой сустав аккуратно разгибается, а проксимальный конец сухожилия выходит через переднемедиальный порт (рис. 10) — Двумя атравматическими зажимами фиксируется сухожилие постепенно, позволяя извлечь его как можно больше (рис. 11). Сухожилие должно быть выведено на 4-5 см, для чего согнут локтевой сустав.
Во время обработки сухожилия оно удерживается одним зажимом — Удаляются все остатки синовиальной оболочки, при необходимости сухожилие резецируется по ходу волокон таким образом, чтобы его диаметр при складывании вдвое составил 8 мм — Сухожилие складывается вдвое на нити Этибонд № 2 (Ethicon, Somerville, New Jersey) и PDS II №1 (Ethicon, Somerville, New Jersey) — Сложенное вдвое сухожилие прошивается на протяжении примерно 2 см непрерывным «бейсбольным» швом с использованием рассасывающегося шовного материала (Vicryl, Ethicon, Somerville, New Jersey) (рис. 12). На основании удвоенного сухожилия спереди наносится метка: • Нить PDS на конце петли связывается таким образом, чтобы один конец нити оставался максимально длинным, ее второй короткий конец обрезается. Эта нить в дальнейшем будет использоваться как проводник для интерферентного винта и отвертки • Нить Этибонд оставляется в петле и используется для проведения сухожилия в костный канал, после фиксации сухожилия она удаляется — С помощью измерителя для трансплантата передней крестообразной связки определяется диаметр сложенного вдвое сухожилия — Этот размер определяет диаметр сверла, используемого для формирования канала, и должен составлять 7-8 мм
Особенности 3 этапа операции: • В процессе экстериоризации сухожилия важно избегать его перекручивания
Ошибки 3 этапа операции: • Отек плечевого сустава, вызванный экстравазацией жидкости, может затруднить или полностью сделать невозможной экстериоризацию достаточной части сухожилия. Давление жидкости при артроскопии не должно превышать 30 мм рт. ст. Если планируется выполнение других артроскопических вмешательств, тенодез следует осуществить в первую очередь

Рисунок 13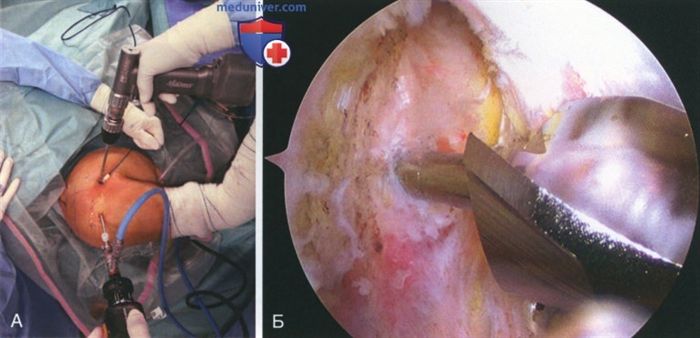 Рисунок 14
Рисунок 14 Рисунок 15
Рисунок 15
4 этап: формирование плечевого канала: — Межбугорковая борозда шейвером или аблятором освобождается от фиброзной ткани — После достаточного очищения борозды планируется точка формирования канала. Оптимальная точка для предотвращения передневерхнего импинджмента с акромиальной аркой должна располагаться примерно на 10 мм ниже вершины борозды.
При проведении процедуры данная точка определяется примерно на середине расстояния между верхней границей борозды и тремя венами «сестрами». В определенной точке шилом создается прокол. Около 1 см ниже входа борозды в сустав вводится направляющая спица (рис. 13, А).
Спица устанавливается строго перпендикулярно плечевой кости и параллельно внешнему краю акромиона, после чего она продвигается до перфорации задней кортикальной стенки плеча (см. рис. 13, Б) — Далее канюлированным римером 7 или 8 мм (в зависимости от диаметра сложенного вдвоем сухожилия) формируется канал глубиной 25 мм (рис. 14, А и Б). Канал также должен быть перпендикулярен плечевой кости и параллелен акромиону — После удаления римера и спицы края входа в канал обрабатываются с применением шейвера, аблятора и бора. Также удаляются все костные остатки и ткани внутри канала, которые могут затруднить фиксацию сухожилия и повредить его (рис. 15)
Ошибки 4 этапа операции: • Необходимо тщательно контролировать ориентацию формируемого канала, поскольку от этого зависит траектория проведения чрескостной спицы Бита на следующем этапе операции. Если спица выйдет слишком низко, может быть поврежден подмышечный нерв, однако мы никогда не наблюдали подобного осложнения
Особенности 4 этапа операции: • Маркировка передней поверхности сухожилия позволит контролировать как его ориентацию, так и глубину погружения • Межбугорковая борозда должна быть раскрыта от ее входа в сустав вверху до трёх вен «сестер» внизу. Для предотвращения кровотечений следует стараться не повредить три вены «сестры» или восходящие сосуды медиально и латеральнее борозды
Рисунок 16 Рисунок 17
Рисунок 17 Рисунок 18
Рисунок 18
5 этап: проведение чрескостной спицы: — Спица Бита вводится через переднюю канюлю в сформированный канал. Для централизации спицы мы помещаем в канал ример обратной его стороной и убираем его после проведения спицы (рис.
16) — Для предотвращения травмы подмышечного нерва необходимо вставлять спицу строго перпендикулярно к плечевой кости и в горизонтальной плоскости к наружной стороне акромиона: • Спицу выводят с задней части плечевого сустава и используют для создания тракционного шва (рис. 17) • Спица вставляется при помощи дрели до тех пор, пока не появится на поверхности кожи.
Её необходимо вывести примерно на два сантиметра ниже и на два сантиметра медиальнее заднелатерального угла акромиона — Концы нити Этибонд пропускаются через ушко спицы, после чего спица с нитью вытаскивается с задней стороны плечевого сустава. Нить PDS остаётся спереди и применяется в качестве направляющего для винта и отвертки — Сухожилие подвергается осмотру для исключения его закручивания и при необходимости может быть переориентировано с использованием крючка либо зажима — Конец сложенной вдвое нити Этибонд вводится в канал (рис. 18). Метка на основе сдвоенной части сухожилия служит для контроля ориентации и глубины его погружения, она должна располагаться на одном уровне с краем канала.
Инструменты и имплантаты: — Для введения сухожилия в специально подготовленный канал используется чрескостная техника с применением спицы Бита. Эта методика часто применяется при пластике передней крестообразной связки. Спица оснащена ушком, что позволяет использовать её в качестве направляющего для нити.

Рисунок 19 Рисунок 20
Рисунок 20 Рисунок 21
Рисунок 21
6 этап: фиксация с помощью интерферентного винта: — Сухожилие фиксируется в канале с помощью биоабсорбирующего интерферентного винта размера 8,5×20 мм. В основном применяется винт на 0,5 мм шире диаметра канала — После извлечения канюли винт проходит по нити PDS, находящейся сразу над сухожилием (рис. 19). При сгибании локтя на 90° винт устанавливается на верхней поверхности сухожилия и задвигается в канал (рис. 20) — Как только верхняя часть винта оказывается между сухожилием и стенкой канала, сухожилие натягивается за счет разгибания локтя. Это предохраняет от его закручивания и вращения во время введения винта — После установки винта нити обрезаются и удаляются. С помощью крючка проверяется натяжение и качество фиксации сухожилия при сгибании (рис. 21, А) и разгибании (рис. 21, Б).
Инструментарий и импланты: — Мы используем биоабсорбируемые винты из полимолочной кислоты (PLA98) (Tenoscrew, Phusis; Tornier, Minneapolis, Minnesota). Преимуществами этих винтов являются гладкие витки резьбы, не повреждающие сухожилие, и медленная абсорбция, минимизирующая воспаление
г) Послеоперационное наблюдение и результаты: — С целью обеспечения комфорта конечность после операции фиксируется с помощью поддерживающей повязки — Начало маятниковых упражнений осуществляется немедленно после хирургического вмешательства. Ограничение на подъем грузов составляет два килограмма, однако пациент может использовать руку в повседневной активности в меру своих возможностей.
д) Библиография:
- Boileau Р, Baque F, Valerio L, Ahrens P, Chuinard C, Trojani C. Артроскопическая тенотомия или тенодез изолированной двуглавой мышцы улучшает состояние пациентов с массивными невосстанавливаемыми разрывами ротаторной манжеты. J Bone Joint Surg [Am], 2007;89:747-57. В данном ретроспективном исследовании 68 пациентам с нерепарабельными повреждениями ротаторной манжеты была выполнена артроскопическая тенотомия или тенодез двуглавой мышцы. Средний период наблюдения составил 35 месяцев. 78% пациентов остались довольны результатом. Показатели шкалы Constant выросли в среднем с 46,3 до 66,5 баллов. Значимой разницы в результатах между тенотомией и тенодезом не выявлено. (IV уровень доказательности).
- Walch G, Edwards ТВ, Boulahia A, Nove-Josserand L, Neyton L, Szabo I. Артроскопическая тенотомия длинной головы бицепса при лечении разрывов ротаторной манжеты: клинические и радиографические результаты 307 случаев. J Shoulder Elbow Surg. 2005;14:238-46. В этом исследовании 307 пациентам с нерепарабельными разрывами ротаторной манжеты была выполнена артроскопическая тенотомия двуглавой мышцы. Средний срок послеоперационного наблюдения составил 57 месяцев. 87% пациентов были довольны или очень довольны результатом. Показатели шкалы Constant увеличились в среднем с 48,4 до 67,6 баллов. Жировая инфильтрация ротаторной манжеты отрицательно влияла на функциональные результаты. (IV уровень доказательности).
- Walch G, Nove-Josserand L, Boileau P, Levlgne C. Вывихи и подвывихи сухожилия длинной головы бицепса. J Shoulder Elbow Surg. 1998;7:100-8. В этом исследовании 445 пациентов с разрывами ротаторной манжеты обнаружено, что у 71 пациента (16%) имелась медиальная дислокация ДГБ (25 подвывихов, 46 вывихов). В 69 случаях (97%) имелись сопутствующие разрывы сухожилия подлопаточной мышцы. (IV уровень доказательности).
- Показания для проведения артроскопического бицепс-тенодеза
- Методика и этапы операции артроскопического бицепс-тенодеза
- Показания к артроскопической реконструкции верхней суставной губы плечевого сустава и прикреплению двуглавой мышцы при SLAP-повреждении (передне-заднем повреждении верхней суставной губы плеча)
- Методика и этапы операции артроскопической реконструкции верхней суставной губы плечевого сустава с прикреплением двуглавой мышцы при SLAP-повреждении (передне-заднем повреждении верхней суставной губы плеча)
- Послеоперационный уход при артроскопической реконструкции верхней суставной губы плечевого сустава и прикреплении двуглавой мышцы при SLAP-повреждении (передне-заднем повреждении верхней суставной губы плеча)
- Показания для вмешательства при нестабильности плечевого сустава с дефицитом головки плеча
- Методика и этапы операции при нестабильности плечевого сустава с дефицитом головки плеча
- Уход после хирургического вмешательства при нестабильности плечевого сустава с дефицитом головки плеча
Анатомия
Субакромиальное пространство расположено в плечевом суставе между акромиальным отростком лопатки, головкой плечевой кости, нижним краем ключично-акромиального сочленения. Здесь находится так называемая субакромиальная сумка и сухожилие надостной мышцы, являющейся частью ротаторной манжеты плеча.
Травмы, а также анатомические особенности плеча могут приводить к ущемлению мягких тканей сухожилия и ограничению подвижности в субакромиальном пространстве при отведении. Это может быть спровоцировано артритом, образованием костных отложений или фиброзными изменениями в области субакромиальной бурсы.

Симптомы и диагностика
Одним из главных симптомов, указывающих на необходимость проведения артроскопической субакромиальной декомпрессии, является сильная боль в области плеча при отведении руки в диапазоне 60-120 градусов.
Основными методами диагностики в таких случаях служат осмотр квалифицированного травматолога-ортопеда, а также результаты рентгенологических, КТ и МРТ исследований.
Врачи-ортопеды нашего центра принимают решение о необходимости операции и выбирают наиболее щадящую методику лечения заболевания в ходе консультации на основе данных диагностики.
Записаться на консультацию к хирургу-травматологу можно по телефону 8(495)414-20-64 или через онлайн-форму на сайте.
Задний вывих плеча
Задняя травматическая нестабильность (задний вывих плеча) может быть связана с серьезными повреждениями костной и хрящевой структур, особенно в случаях, когда передняя часть головки плечевой кости вдавливается.

Замороженное плечо
Адгезивный капсулит («замороженное плечо») представляет собой патологическое состояние, сопровождающееся не только серьезными локальными болевыми ощущениями, но и ограниченностью двигательных.

Артроскопическое лечение патологии плечевого сустава
Артроскопия плечевого сустава в современном травматологическом лечении играет огромную роль в диагностике и терапии повреждений и заболеваний. Плечевой сустав является самым подвижным в теле и часто подвергается различным травмам и дегенеративным процессам.

Нестабильность плечевого сустава
Это хроническая нестабильность плечевого сустава, которая обычно возникает после травматического события и проявляется в виде частых вывихов и подвывихов. В некоторых случаях наблюдается динамический подвывих, когда плечо «выходит», однако пациент может самостоятельно вернуть его на место. Чаще всего речь идет о повторяющихся вывихах, исправление которых возможно только хирургическим путем с применением анестезии. Частые вывихи серьезно нарушают нормальную двигательную активность больного, и каждое такое событие приводит к дополнительной травматизации мягкотканных стабилизаторов сустава и его анатомических структур, что усложняет предстоящее хирургическое лечение.
Сущность посттравматической нестабильности плечевого сустава – это приобретенная вследствие многократных травм анатомическая недостаточность стабилизаторов плечевого сустава, а также присоединяющиеся вследствие частых вывихов костные дефекты суставной впадины лопатки и головки плеча. При сформированной нестабильности вывихи и подвывихи плеча происходят при привычных движениях – поднятии руки, отведении ее и т.д. Хроническая посттравматическая нестабильность плечевого сустава – это показание к хирургическому лечению.
Большинство случаев хронической посттравматической нестабильности плечевого сустава поддаются лечению с помощью артроскопических методов. Актуальные техники артроскопической стабилизации плечевого сустава разнообразны. Объем необходимых оперативных действий определяется хирургом в ходе вмешательства. Процедура осуществляется через несколько проколов в области плечевого сустава.
Через данные проколы хирург устанавливает в суставную впадину специальные якорные фиксаторы, к которым подшивается суставная капсула. При необходимости могут быть выполнены дополнительные стабилизирующие процедуры на суставе.
В ряде случаев, если выявляется значительный дефицит костной ткани в области суставной впадины лопатки, вышеописанная операция не сможет дать желаемого результата. В таких ситуациях требуется открытая операция, во время которой производится замещение потерянной костной ткани в суставной впадине (операции Бристоу, Латарже).
Специалисты клиники владеют различными техниками стабилизирующих операций на плечевом суставе.








